خبير طبي في المقال
منشورات جديدة
الأشعة السينية القطنية مع الاختبارات الوظيفية: كيف يتم التحضير لها وكيف يتم إجراؤها؟
آخر مراجعة: 03.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
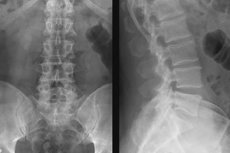
يُعد التصوير بالأشعة السينية أسهل وسيلة تشخيصية تُتيح تصوير البنية الداخلية وتقييم حالة عظام العمود الفقري. هذا الإجراء غير مؤلم، ولا يتطلب تحضيرًا معقدًا، وهو في متناول الجميع، ويُجرى بسرعة في معظم المؤسسات الطبية. تُستخدم الأشعة السينية للعمود الفقري القطني بشكل أساسي لتحديد عيوب البنية العظمية (الكسور، والنتوءات العظمية، والانحناءات، والانزياحات، والانزياحات، والأورام، والعمليات الالتهابية)، نظرًا لأن أنسجتها هي الأكثر تباينًا ووضوحًا في الصورة الشعاعية.
قد لا يكفي هذا الفحص وحده لتقييم حالة البنى الغضروفية الليفية للأقراص الفقرية والأنسجة الرخوة. وللتأكد بدقة من وجود إجهاد في العضلات والأربطة، أو تلف في الأعصاب والأوعية الدموية، أو فتق في العمود الفقري، من الضروري استخدام أساليب أخرى.
مؤشرات لهذا الإجراء
يمكن إحالة المريض لإجراء تصوير بالأشعة السينية للعمود الفقري القطني من قِبل عدة أخصائيين: معالج، طبيب أعصاب، طبيب فقرات، طبيب أورام، وجراح عظام. عند إحالة المريض إلى قسم التشخيص، يُحدد الطبيب منطقة العمود الفقري المراد فحصها والتشخيص المُفترض.
قد يكون أساس إحالة المريض لإجراء الأشعة السينية هو:
- شكاوى من الخدر وتشنجات العضلات في الأطراف السفلية؛
- افتراضات حول التشوهات المحتملة للعمود الفقري في هذه المنطقة: إزاحة الأقراص، الفتق، نمو العظام، الضغطات المسببة للألم، الوخز، الخدر في منطقة أسفل الظهر؛
- الإصابات الرضحية: الكسور، الخلع، الخلع الجزئي للعمود الفقري القطني؛
- الأمراض الأورامية في هذا الموضع، الأولية والنقيلية؛
- الكولاجينوز؛
- الاشتباه في إصابة العمود الفقري - التهاب العظم والنقي، والزهري، والسل؛
- الاشتباه في وجود تشوهات خلقية في العمود الفقري؛
- الفحص قبل وبعد العملية الجراحية؛
- مراقبة نتائج العلاج.
تجهيز
قبل هذا الإجراء التشخيصي، من الضروري إجراء تحضير بسيط للفحص. يُجرى تصوير الجزء السفلي من العمود الفقري بالأشعة السينية في النصف الأول من النهار على معدة فارغة. قبل ذلك، في المساء السابق، من الضروري تنظيف الأمعاء. يتم ذلك حتى لا تؤثر الغازات المتراكمة في الأمعاء على وضوح الصورة، وبالتالي على نتيجة الفحص.
يبدو الأمر بسيطًا وواضحًا، ولكن كيف يُمكن تنظيف الأمعاء قبل فحص الأشعة السينية؟ هناك عدة طرق للتنظيف.
يمكنك طلب المساعدة الطبية والخضوع لعلاج القولون المائي. تستغرق عملية تنظيف الأمعاء بتيار من الماء حوالي عشرين دقيقة، وتتطلب زيارة مؤسسة طبية بموعد مسبق.
يفضل معظم المرضى عدم عناء إجراء حقنة شرجية للتطهير في المنزل قبل التصوير بالأشعة السينية. عادةً ما تكون معدات هذا الإجراء متوفرة في خزانة الأدوية - لمبة سيليكون (مطاطية) أو كوب إزمارش. باستخدام أيٍّ من هذه الأجهزة، يُسكب 1.5-2 لتر من المحلول بدرجة حرارة حوالي 37-38 درجة مئوية في أمعاء شخص بالغ. أبسط وأكثر الحلول شيوعًا هو الماء المغلي مع الملح المذاب فيه بالنسب التالية: ملعقة صغيرة من الملح لكل نصف لتر من الماء، أي تُذاب ثلاث ملاعق في لتر ونصف، وأربع ملاعق في لترين.
يمكنكِ تحضير البابونج من الصيدلية وفقًا للوصفة الموضحة في التعليمات على العبوة. حقنة شرجية مُنظفة قبل التصوير بالأشعة السينية بهذا المنقوع تُزيل الغازات جيدًا وتُطهر الأمعاء.
عندما يصبح المحلول جاهزًا ويُسكب في كوب إسمارش، يستلقي المريض على جانبه الأيسر، ويثني ركبتيه قليلًا، ويُدخل طرفه، المُدهون مسبقًا بالفازلين، في المستقيم، ويضغط على الخرطوم، ويسكب المحلول ببطء في الأمعاء. بعد ذلك، يُنصح بمحاولة إبقاء المحلول في الداخل لأطول فترة ممكنة. ثم - زيارة المرحاض والتخلص من محتويات الأمعاء.
لمن لا يتحملون إجراء التطهير بالحقن الشرجية، يمكن استخدام طرق أخرى: شرب عدة أكواب (5-7) من الماء المملح ليلاً، أو استخدام دواء خاص، فورترانس، وهو مُليّن مُصمم لتطهير الأمعاء قبل العمليات والإجراءات التشخيصية. يُخفف الدواء بالماء بنسبة كيس واحد لكل لتر، وتُحسب كمية الماء بنسبة لتر واحد لكل 15-20 كجم من وزن الجسم. يُشرب المحلول المُليّن ببطء. يجب أن يكون معدل امتصاص المحلول حوالي لتر واحد في الساعة. يُمكن شرب الكمية الكاملة من المحلول ليلاً دفعة واحدة، أو تقسيمها إلى جرعتين.
هناك خيارات مختلفة، وهي موصوفة بوضوح في تعليمات المُليّن. يختار المريض الخيار الأنسب له بناءً على وقت الإجراء وقدرته على امتصاص كمية كبيرة من السوائل. فورترانس دواء فعال وآمن نسبيًا، ولكن، كما هو الحال مع جميع الأدوية، له موانع لاستخدامه، وهي: التحسس، وتلف الغشاء المخاطي المعوي لأسباب مختلفة - الالتهاب، والأورام، وداء السلائل، وخطر الانسداد. بالمناسبة، الحقنة الشرجية غير مرغوب فيها أيضًا في هذه الحالات. إذا كنت تتناول أدوية، فعليك الاطلاع على خصائص التفاعلات الدوائية في تعليمات فورترانس.
تجدر الإشارة أيضًا إلى عدم إعطاء الحقن الشرجية أو تناول الملينات مباشرةً بعد الوجبات. من الضروري مرور ثلاث ساعات على الأقل على آخر وجبة، وستكون هذه آخر وجبة قبل العملية. يمكنك شرب الماء النقي غير الغازي مساءً إذا رغبت، ولكن ليس لترات، بل بضع رشفات.
من المهم أيضًا اتباع نظام غذائي قبل تصوير العمود الفقري القطني بالأشعة السينية. قبل يومين أو ثلاثة أيام من موعد التشخيص المتوقع، يُنصح بتجنب الأطعمة صعبة الهضم والأطعمة التي تُسبب الغازات. وتشمل هذه الأطعمة الكعك الطازج، والبسكويت، والحلويات الأخرى، والمشروبات الغازية، والقهوة، والكحول، والحليب الطازج، والخبز، والبقوليات، والملفوف بجميع أنواعه، واللحوم والأسماك المدخنة، والنقانق، والخضراوات والفواكه النيئة.
يتساءل الكثيرون عما يمكن تناوله قبل تصوير منطقة أسفل الظهر بالأشعة السينية. لا تقلق، فالنظام الغذائي ليس صارمًا. تناول قطعة خبز (وليس نصف رغيف) مع يخنة أو طبق حساء، سيُحسّن عملية التطهير. وينطبق الأمر نفسه على كوب من الحليب وشطيرة مع سجق. مع ذلك، إذا أتيحت الفرصة للاختيار، يُفضّل تناول الأطعمة سهلة الهضم: الحساء، وهريس الخضار، ومرق اللحم. يمكنك تناولها مع اللحم أو السمك، مسلوقة أو مخبوزة. من بين المشروبات، يُفضّل الشاي والماء النظيف. بالطبع، يمكنك الاستغناء عن المشروبات الغازية والكحول والقهوة وحساء البازلاء لمدة ثلاثة أو أربعة أيام. يُسبب الكرنب أيضًا زيادة في تكوين الغازات لدى الكثيرين. بشكل عام، يعرف الجميع ردة فعلهم تجاه الأطعمة ويمكنهم توقع النتيجة. إذا كانت هناك مشاكل في الهضم، يمكنك خلال فترة التحضير تناول قرص من مُستحضر إنزيمي (ميزيم، فيستال) قبل الأكل، مما يُعزز الهضم. يمكن أيضًا التعامل مع انتفاخ البطن الذي يظهر في وقت غير مناسب باستخدام الفحم المنشط أو إنتروسجيل.
في اليوم السابق للأشعة السينية، يوصى بتناول وجبتك الأخيرة في موعد لا يتجاوز الساعة السادسة، حتى لا تصل أنشطة التطهير إلى ذروتها في وقت متأخر من الليل.
بالإضافة إلى ذلك، عند ارتداء الملابس الداخلية في الصباح قبل العملية، تأكدي من أنها لا تحتوي على أي زخارف - طلاء معدني، أحجار الراين.
تقنية الأشعة السينية للعمود الفقري القطني
يوم الفحص، يُمنع الأكل والشرب والتدخين. في غرفة الأشعة، وقبل اتخاذ المكان الذي يحدده الطبيب، يجب على المريض خلع جميع الأغراض المعدنية باستثناء الملابس الخارجية (يرتدي ملابسه الداخلية فقط).
تُجرى الأشعة السينية للعمود الفقري القطني في معظم الحالات مع استلقاء المريض على ظهره (إسقاط خلفي مباشر) أو على جانبه (جانبي)، وأحيانًا، حسب إمكانيات الجهاز، يكون المريض جالسًا أو واقفًا. في حال الحاجة إلى معلومات إضافية، قد يُوصى بإجراء فحص مائل للعمود الفقري.
يستلقي المريض على الطاولة ويتخذ الوضعية المناسبة، وتُغطى مناطق الجسم المجاورة للفحص (الرقبة والصدر) بسترة من الرصاص لحماية الأعضاء الموجودة هناك من الإشعاع. أثناء التصوير، يجب على المريض عدم الحركة أو حتى التنفس، مع اتباع تعليمات أخصائي الأشعة بدقة. تستغرق العملية بضع دقائق، وعادةً ما تكون الصور جاهزة في غضون ربع ساعة.
بناءً على النسخة التشخيصية للصور المأخوذة، ومع مراعاة شكاوى المريض، قد يُوصى بإجراء تصوير بالأشعة السينية للعمود الفقري القطني مع اختبارات وظيفية. الهدف من هذه الدراسة هو تقييم حركة هذا القسم. تُلتقط الصورة في أقصى وضعيات العمود الفقري المنحني والمستقيم. تُعتبر الصور الملتقطة في وضعية الوقوف أو الجلوس هي الأفضل والأكثر إفادة، ولكن بناءً على نوع المعدات وأهداف الفحص وحالة المريض الصحية، يمكن أيضًا استخدام وضعية الاستلقاء.
يتم إجراء الأشعة السينية الوظيفية للعمود الفقري القطني في الإسقاط الجانبي.
- يقف المريض، ملامسًا حامل الأشعة السينية العمودي بجانبه. أولًا، ينحني للأمام قدر الإمكان، محاولًا لمس الأرض بأصابعه، مع فرد ركبتيه - وهذا هو وضع الصورة الأولى. ثم، يستقيم، ينحني للخلف قدر الإمكان، رافعًا ذراعيه إلى الأعلى، متشابكًا راحتيه خلف رأسه - وهذا هو وضع الصورة الثانية.
- يجلس المريض، ضاغطًا جانب جسمه على الحامل، مائلًا للأمام، ضامًّا ركبتيه بذراعيه المتقاطعتين، ومسندًا مرفقيه على وركيه (الصورة الأولى). من نفس وضعية الجلوس، لالتقاط الصورة الثانية، ينحني المريض للخلف قدر الإمكان، مائلًا رأسه للخلف ومقوّسًا عظم القص.
- تُلتقط صورة الثني أثناء الاستلقاء على الجانب في وضعية الجنين، مع إسناد الرأس على الذراع المنحنية. أما الصورة الثانية (أقصى امتداد) فتُلتقط أثناء الوقوف أمام المنضدة، مع مسك المريض بحافة الطاولة بيد واحدة.
موانع لهذا الإجراء
لا يتم إجراء الأشعة السينية على المرضى الذين لديهم غرسات معدنية أو إلكترونية.
لا يتم إجراء التصوير الشعاعي الروتيني للمرضى الذين يعانون من أمراض نفسية تجعل من المستحيل الخضوع للإجراء بسبب عدم فهم الحاجة إلى الامتثال لمتطلبات معينة (اتخاذ الوضع اللازم، حبس الأنفاس).
يُمنع تمامًا إجراء التصوير الشعاعي الروتيني أثناء الحمل والأطفال دون سن 15 عامًا، نظرًا لخطر الآثار الجانبية على نمو الجنين داخل الرحم ونمو العظام في مرحلة الطفولة. ويُستثنى من ذلك الحالات التي يُمكن أن يُنقذ فيها هذا التشخيص حياة هذه الفئة من السكان، مثل الإصابات الحادة والحاجة إلى تدخل جراحي عاجل. يُجرى التصوير الشعاعي الطارئ للحالات الحرجة لجميع فئات السكان تقريبًا، مع مراعاة احتياطات السلامة.
قد يكون إجراء الأشعة السينية موانع مؤقتة إذا كان المريض غير قادر على البقاء ساكنًا حتى لفترة قصيرة؛ وقد يتم إلغاء الإجراء بسبب عدم ملاءمته بسبب عدم تحضير الأمعاء.
بالنسبة للأشخاص الذين يعانون من ضعف المناعة، قد يتم تأجيل التشخيص الروتيني حتى فترة أكثر ملاءمة.
قد لا يكون هذا الاختبار مفيدًا جدًا للأشخاص الذين يعانون من زيادة الوزن، لأن طبقات الدهون تحت الجلد تجعل صور الأشعة السينية أقل وضوحًا.
الأداء الطبيعي
يمكن أن تظهر صور الأشعة السينية تغييرات في بنية أنسجة العظام في الفقرات (الكسر، والشقوق، والتآكل، وترقق وتشوه العظام وأنسجة الغضاريف)، وأمراض مختلفة في العمود الفقري (الانحناء، والتضييق، ونزوح الفقرات، والأكياس، والعمليات الالتهابية)، تشير إلى وجود الأورام والفتق وتشوهات الأقراص الماصة للصدمات بين الفقرات.
يمكن للأشعة السينية تشخيص تنخر العظم القطني العجزي، وهشاشة العظام، والتهاب جذور الأعصاب، وانزلاق الفقار، والكسور، وتمزق الأقراص، والنتوءات العظمية، وغيرها من الأورام. في بعض الأحيان، تُشخَّص العمليات المرضية غير المرتبطة بأمراض العمود الفقري كنتائج عرضية.
بشكل فردي، بعد التقاط الصور في الإسقاطات المطلوبة ووجود شكاوى معينة، قد يصف الطبيب فحوصات إضافية. يسمح تصوير العمود الفقري القطني بالأشعة السينية مع الاختبارات الوظيفية بتقييم كامل مدى الحركة في هذه المنطقة. يُعد هذا الفحص ضروريًا عندما يُعاني المريض من قصور جزئي أو كلي في المهارات الحركية لأجزاء الجسم المرتبطة بأمراض هذا الموضع.
وصف الأشعة السينية للعمود الفقري القطني
في الصورة الطبيعية، يجب أن تكون المنطقة المرئية من العمود الفقري السفلي ناعمة، بدون انحناءات، ويجب أن يتوافق عدد الفقرات وشكلها وحجمها أيضًا مع المعلمات المطلوبة، ويجب ألا تتضرر سلامة هياكل الأنسجة العظمية، ويجب أن تكون الأنسجة الرخوة المحيطة بالعمود الفقري خالية من التورم.
تكشف الأشعة السينية عن علامات أمراض العمود الفقري الرئيسية أو تشير إلى وجود مشكلة وتشير إلى موقع العملية المرضية.
الصورة مُلتقطة بالأبيض والأسود، مع مناطق ذات كثافة مختلفة. العظام هي أخفّ الهياكل، فهي شبه بيضاء وشفافة، والأنسجة الرخوة غير مرئية تمامًا، لأن الأشعة السينية تخترقها بالكامل تقريبًا. تظهر الكسور بوضوح في الصورة - تبدو كفجوات داكنة غير متساوية (شقوق) تخترق العظم، وقد تظهر في مواقع الكسور انزياحات - عدم محاذاة خطوط الحواف الجانبية للعظم. يُصوَّر الجنف في الصورة على أنه ترتيب غير متماثل للعمود الفقري (انحرافه إلى أي جانب).
يُشخَّص تنخر العظم الغضروفي القطني بعلامات مثل انخفاض خلوص الفجوة بين الفقرات، حيث يقع القرص الفقري. بسبب المشي المستقيم، يكون الحمل على الأجزاء السفلية من العمود الفقري هو الأعلى لدى البشر؛ إذ يضطرون إلى تخفيفه باستمرار عند الجري والقفز والمشي. وتُكتشف التغيرات المرضية أولًا على مستوى منطقة أسفل الظهر.
يشير وجود تنخر العظم الغضروفي أيضًا إلى وجود تغيرات تنكسية تعويضية في شكل نتوءات عظمية (نمو هامشي على جسم الفقرة) تتشكل في أماكن الضرر المستمر (المزمن) للأربطة الشوكية.
يظهر في الصورة أحد مضاعفات مرض هشاشة العظام، وهو التهاب الفقرات، على شكل نمو على شكل منقار يربط بين الفقرات المجاورة.
كما يُلاحظ أيضًا انخفاض في كثافة أنسجة العظام في الفقرات؛ ففي المناطق ذات الكثافة المنخفضة، يتعرض الفيلم بشكل أقوى، وتصبح هذه المناطق أغمق (رمادية، وليست بيضاء).
يمكن تحديد مراحل المرض أيضًا بالأشعة السينية: المرحلة الأولى هي انخفاض في الفراغ بين الفقرات بما لا يتجاوز ثلث ارتفاع الفقرة؛ والمرحلة الثانية هي انخفاض يصل إلى النصف. أما المرحلة الثالثة فهي انكماش المساحة المتبقية بين الفقرات، والتي لا تتجاوز ثلث ارتفاع جسم الفقرة.
في الأشعة السينية، يُمكن رؤية انفتاق فقرة العجز الأولى (S1). يبدو هذا الخلل المرضي كقطعة إضافية من العمود الفقري، منفصلة عن المحور الرئيسي بسبب التنوير. عيب خلقي، يُكتشف عادةً بالصدفة في الأشعة السينية. وهو أحد أسباب ألم أسفل الظهر، والجنف، وداء العظم الغضروفي المبكر. في هذه الحالة، تنفصل الفقرة العجزية الأولى عن العجز جزئيًا أو كليًا، لتصبح الفقرة القطنية السادسة (عادةً ما يكون هناك خمس فقرات).
يُظهر عجز الفقرة القطنية الخامسة (L5) عدم وجود فقرات قطنية كافية. فهناك أربع فقرات بدلاً من الخمس المطلوبة، ولا توجد مفاصل وجيهية، مما يؤدي أيضاً إلى داء عظمي غضروفي مبكر ناتج عن زيادة الحمل على الفقرات المتبقية بسبب غياب الفقرة.
يُحدد انفتاق القرص القطني بوجود بعض العلامات غير المباشرة. قد يُشتبه بوجوده بدلاً من تحديده بدقة. عند حدوث فتق، تتأثر الأنسجة الرخوة، لذا لا يمكن رؤيته في الأشعة السينية. تُحلل وتُقارن الصور الأمامية والجانبية. من الممكن افتراض حدوث فتق إذا بدت الفقرات كتكوينات مستطيلة كبيرة عالية الكثافة ذات جوانب مقعرة قليلاً وزوايا مستديرة. يُظهر الإسقاط الجانبي وجود نتوءات عظمية. يُحلل أخصائيو الأشعة ذوو الخبرة محيط الفقرات، والمسافات بينها، وشدة الأشعة التي تمر عبر النسيج العظمي، ولكن لا يزال من الممكن حدوث خطأ - فقد تُشير هذه العلامات إلى خلع وكسور، وأورام، وجنف، وحداب.
أحيانًا، تُظهر الأشعة السينية بقعًا داكنة ذات حدود مستديرة واضحة، مما يُشير إلى احتمال وجود أورام (ليس بالضرورة في العمود الفقري، إذ يُمكن أيضًا رصد أورام أخرى في هذه المنطقة). أما المناطق الداكنة ذات الحدود غير الواضحة، فقد تُفسر على أنها تورم في الأنسجة الملتهبة. مع ذلك، لا يُمكن لأي طبيب تحديد دلالة البقع الداكنة في الأشعة السينية في منطقة أسفل الظهر بدقة. هناك حاجة إلى دراسات إضافية.
مضاعفات بعد العملية
في الطب، يُستخدم الإشعاع السينية منخفض الكثافة لأغراض التشخيص، وله تأثير قصير المدى. حتى مع تكرار هذا الإجراء التشخيصي عدة مرات، لا يمكن أن تظهر أي عواقب فورية بعده. كما أن المخاطر طويلة المدى، مثل الإصابة بأمراض الأورام مستقبلًا، لدى الأشخاص الذين خضعوا لهذا الفحص، هي نفسها تقريبًا لدى من لم يخضعوا له.
إن الموجات الكهرومغناطيسية عالية الطاقة المستخدمة في أجهزة الأشعة السينية ليست قادرة على التراكم في أنسجة الجسم مثل العناصر الكيميائية المشعة، وبالتالي ليست هناك حاجة إلى اتخاذ أي تدابير لإزالة الإشعاع بعد فحص الأشعة السينية.
مع ذلك، يُنصح بالخضوع لفحص الأشعة السينية فقط وفقًا لتوجيهات الطبيب، ومراقبة جرعة الإشعاع التي تتلقاها طوال حياتك. يُجرى الفحص التشخيصي دون اختراق الجسم، وهو غير مؤلم ولا يتطلب رعاية ما بعد العملية. في حالتنا، تبلغ جرعة الإشعاع التي نتلقاها لكل إجراء على الأجهزة التقليدية 0.7 مللي سيفرت، بينما تبلغ 0.08 مللي سيفرت على الأجهزة الرقمية (للمقارنة: يجب ألا تتجاوز الجرعة السنوية المسموح بها لأخصائيي الأشعة 20-50 مللي سيفرت).
المضاعفات الرئيسية بعد العملية هي تجاوز عتبة الإشعاع المسموح بها، ولتجاوزها حتى على المعدات القديمة، يجب إجراء تصوير بالأشعة السينية للعمود الفقري القطني أكثر من عشرين مرة في السنة.
لقد اكتشفنا أن المضاعفات لا تحدث بعد إجراء الأشعة السينية. لكن رفض التشخيص قد يؤدي إلى عواقب وخيمة، إذ قد يُغفل عن الكسور والخلع والأورام والتغيرات التنكسية. كما أن العلاج غير الكافي يؤدي إلى مضاعفات المرض، وألم وانزعاج مستمرين، وفقدان القدرة على المشي بشكل مستقل.
تقييمات هذا الإجراء هي الأفضل، فهو قصير الأمد، ولا يسبب أي إزعاج، ولا تتغير حالة المريض قبل الإجراء وبعده. تتعلق الانطباعات والأسئلة الرئيسية بالتحضير للأشعة السينية، وخاصةً تنظيف الأمعاء. تقييمات فورترانس ممتازة. ينصح المرضى ذوو الخبرة، ممن لديهم خبرة سابقة، بتنظيف الأمعاء باستخدام هذا المنتج بدلاً من الحقنة الشرجية.
بفضل انخفاض تكلفة الأشعة السينية، ووجود مختبرات الأشعة السينية في جميع أقسام العيادات الخارجية تقريبًا، ووفرة المعلومات، فهي شائعة جدًا. نصيحة أخرى يقدمها المرضى "المتمرسون": إن أمكن، يُنصح بإجراء الأشعة السينية في غرف مجهزة بأحدث المعدات. فهي تتمتع بمزايا عديدة، بدءًا من راحة المريض وصورة عالية الجودة، وصولًا إلى أقل جرعات إشعاعية.
نظائر الأشعة السينية
التصوير المقطعي المحوسب (CT) هو طريقة تشخيص إشعاعية بديلة. بخلاف الأشعة السينية، يتلقى الطبيب صورة ثلاثية الأبعاد أوضح يمكن نسخها إلى قرص ليزر أو ذاكرة فلاش، أو إرسالها عبر البريد الإلكتروني. يمكن إجراء التصوير المقطعي المحوسب للمرضى الذين لديهم غرسات. مع ذلك، يُسبب هذا النوع من الفحص أكبر تعرض إشعاعي. تبلغ جرعة الإشعاع للتصوير المقطعي المحوسب للعمود الفقري القطني 5.4 ملي سيفرت.
يُعدّ التصوير بالرنين المغناطيسي (MRI) مفيدًا للغاية ويُعتبر آمنًا. كما يُمكن استخدامه لتشخيص إصابات وأمراض العمود الفقري. ومع ذلك، فبالإضافة إلى تكلفته العالية، تُعتبر طرق الإشعاع (الأشعة السينية والتصوير المقطعي المحوسب) أكثر إفادة عند فحص هياكل عظام العمود الفقري. يُظهر التصوير بالرنين المغناطيسي الأنسجة الرخوة والأوعية الدموية والأعصاب، بالإضافة إلى الأورام الموجودة فيها، بشكل أفضل.
عند فحص المريض، يمكن استخدام أساليب مختلفة، ويعتمد الاختيار على شكاوى المريض والتشخيص الأولي. لكن تصوير العمود الفقري القطني بالأشعة السينية شامل وغني بالمعلومات، والأهم من ذلك، أنه سهل المنال. في بعض الحالات، يمكن أن يعطي صورة كاملة. عند الضرورة، يمكن استكماله بالتصوير بالرنين المغناطيسي.


 [
[