الحمامي المهاجرة
آخر مراجعة: 07.06.2024

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
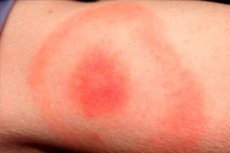
الأشهر الأخيرة من الربيع والصيف والسقوط الدافئ هي موسم نشاط العديد من الحشرات ، بما في ذلك القراد Ixodid. تبعا لذلك ، هذا هو أيضا وقت الذروة حدوث العدوى التي تحملها هذه القراد. تعتبر هذه العدوى الأكثر شيوعًا من مرض لايم ، أو مرض البورليلي الذي ينقله القراد ، أو مرض لايم. علامة نموذجية لهذا الأمراض هي حمامي المهاجرة ، وهو تجسيد جلدي للمرض الذي يحدث في منطقة لدغة علامة مصابة. يخترق الممرض الجلد البشري مع السائل اللعابية للحشرة. يتم تشخيص العدوى وعلاجها في قسم الأمراض المعدية باستخدام المضادات الحيوية والعلاج الأعراض. [1]
علم الأوبئة
حمامي Migrans هي آفة جلدية معدية تحدث بشكل رئيسي بعد لدغة حشرة الحمل. تنتشر العدوى بسرعة كبيرة ، لذلك يميل حمامي إلى التكبير بسرعة.
يتطور المرض بغض النظر عن عمر الشخص أو العرق أو الجنس. تحدث معظم الحالات في الأشخاص الذين تتراوح أعمارهم بين 21 و 60.
الموقع الأكثر شيوعًا لتطوير حمامي Migrans هو الجذع العلوي والسفلي للرأس والأطراف العلوية.
حمامي المهاجرين هو المرحلة الأولية لعلاج البروليسي ، وهو مستوطن في الولايات المتحدة وأستراليا والدول الأوروبية وسيبيريا. في الغالبية العظمى من الحالات ، يتم تسجيل المرض خلال الموسم الدافئ.
تم تقديم الوصف الأول للحمارة Migrans منذ أكثر من قرن من قبل الطبيب Afzelius ، وبعد ذلك إلى حد ما من قبل الدكتور Lipschutz. ومع ذلك ، تم توضيح جوهر المرض مؤخرًا نسبيًا فقط - خلال 70-80 عامًا من القرن العاشر ، عندما تم عزل العامل المسبب ووصفت التهاب العدوى. حتى الآن ، يرتبط حمامي المهاجرين عمليا بهذه العدوى ويعتبر نوعًا من مؤشر مرض لايم (الاسم الثاني لعلاج البروليلي).
الأسباب حمامي مهاجرة
العامل المسبب الأكثر شيوعًا للحمارة Migrans هو spirochete لجنس Borrelia ، والذي يرتبط مباشرة بقراد Ixodes. جنبا إلى جنب مع إفراز اللعاب للحشرة أثناء اللدغة ، يدخل spirochete الأنسجة البشرية. العلامات المميزة تتطور على الجلد في المنطقة المصابة.
من منطقة الاختراق مع الليمفاوية وتدفق الدم ، تنتشر العدوى إلى الأعضاء الداخلية والمفاصل والغدد الليمفاوية والجهاز العصبي. تطلق سوبوتشيت الميت مادة سامة داخلية في الأنسجة ، والتي تستلزم عددًا من العمليات المناعية.
بشكل عام ، يمكننا تسمية سببين أساسيين (أكثر شيوعًا) لتطوير حمامي المهاجرين ، وكلهم بسبب هجوم العث:
- لدغة علامة Ixodes المصابة Dammini أو Pacificus ؛
- Lone Star Tick Bite ، أو Amblyomma Americanum.
يمكن أن "تمتص" علامة على جلد الشخص أثناء المشي في حديقة أو غابة. يمكن أن تعيش هذه الحشرات في العشب ، على الشجيرات والأشجار ، وكذلك تحمل على الطيور والقوارض والحيوانات الأخرى. شركات العدوى واسعة الانتشار: في بلدنا ، يمكن العثور عليها في كل مكان تقريبًا ، خاصة في موسم الصيف. [2]
عوامل الخطر
يمكن وصف مجموعة المخاطر الرئيسية لتطوير حمامي المهاجرين بأنهم عمال في منظمات الغابات والصيادين والصيادين ، والأشخاص الذين يعملون على مؤامرات الصلصات ، في الحدائق والحدائق الخضار ، وكذلك أولئك الذين يزورون مزارع الغابات بانتظام لجمع التوت والأعشاب البرية.
يمكن أن يعاني كل من السياح والمصطافين العاديين الذين يحبون قضاء وقت فراغهم بالقرب من الطبيعة من لدغات القراد وتطوير حمامي المهاجرين. لا ينصح المتخصصون بزيارة مجالات موائل الحشرات المحتملة دون ضرورة خاصة ، وخاصة في الفترة من مايو إلى يوليو. إذا كان لا يزال يتعين عليك الذهاب إلى الغابة ، فمن المستحسن اختيار المسارات المهزومة ، دون الانهيار في الغابة. بالمناسبة ، تكون القراد أكثر وضوحًا على عناصر من الملابس ذات الألوان الفاتحة.
الدفاع المناعي عن شخص ما له أهمية كبيرة في تطوير حمامي المهاجرين. على خلفية المناعة القوية ، لا يتجلى حمامي في كثير من الأحيان: ومع ذلك ، فإن هذا لا يعني أن دخول العامل المسبب للخلع في الأنسجة لن يستلزم العدوى وتطوير عملية التهاب المعدية. [3]
طريقة تطور المرض
غالبًا ما يكون العامل المعدي للحمارة Migrans هو البكتيريا السلبية للجرام ، والتي يتم حملها بواسطة القراد المصابين.
عادة في الطبيعة ، تعيش هذه الحشرات في حدائق الغابات ، على ضفاف الأنهار والبحيرات ، بالقرب من مزارع العشب والزهور. يمكن لأي شخص أن يصاب من خلال لدغة: من هذا المكان على الجلد يبدأ تطور حمامي Migrans. لا يهم مدى سرعة إزالة القراد من الجسم: تدخل العدوى الجسم فورًا في لحظة اللدغة ، مع إفراز اللعاب للحشرة.
أثناء الهجوم ، يعض العث الجلد ، ويكسر سلامته. يستقر بعض العوامل الممرضة مباشرة في الجرح ، وينتشر الباقي مع مجرى الدم وتدفق اللمفا في جميع أنحاء الجسم ، وتبقى في الغدد الليمفاوية.
يُعتبر حمامي Migrans علامة لا لبس فيها ونموذجية لبداية داء البوريلي ، أو مرض لايم. ويلاحظ توسيع الصورة السريرية مع ظهور مشاركة متعددة المنظمات بعد حوالي أربعة أسابيع من ظهور حمامي. ومع ذلك ، ما يقرب من 30 ٪ من المرضى الذين يعانون من مرض البوريلي لا يظهرون حمامي. يعزو المتخصصون هذا إلى خصوصيات فردية للمناعة البشرية ، وكذلك حجم العدوى المتسللة والفوعة من البكتيريا.
يخترق العامل المعدي الأنسجة ، وفي أعمق الطبقات - بفضل الأوعية اللمفاوية. تتطور عملية التهابية مع مكون تحسسي. تحدث العمليات التكاثرية الناضجة مع مشاركة خلايا الجهاز الواقي والخلطية الشبكية ، والخلايا اللمفاوية والبلاعم. يربط الممرض ، كما ينظر إليه من قبل الهياكل كعامل أجنبي. في الوقت نفسه ، يتم تحفيز تكاثر الخلايا ، ويشفي تلف الأنسجة في منطقة اللدغة.
يعد ترحيل حمامي مباشرة نتيجة للتفاعل المفرط للشبكة الوعائية الجلدية ، وتثبيط الدورة الدموية وزيادة ضغط البلازما على الأوعية الشعرية. نتيجة لذلك ، يتم إطلاق كمية معينة من البلازما في الأدمة ، ويبدأ الوذمة ، وتتطور بقعة بارزة فوق الجلد الصحي. علاوة على الأدمة ، هناك ترحيل من الخلايا الليمفاوية T-lemphocys من نظام الأوعية الدموية: يمارسون السيطرة على "الضيوف غير المدينين" وتدمير الممرض المتبقي. حمامي ينبع من المنطقة المركزية للعضة. في منطقة الآفة الأصلية ، تتراجع الاستجابة الالتهابية ، وتستمر الحدود في تكبير على حساب الخلايا التائية T والهياكل الخلوية للأدمة. يميل حمامي المهاجرين إلى زيادة الطرد المركزي.
الأعراض حمامي مهاجرة
تتشكل حطاطات حمراء على الجلد في موقع العض ويزيد من القطر ("الانتشار") يوميًا. قد يستمر هذا التوسع من أسبوع إلى عدة أسابيع. غالبا ما يتجاوز حجم القطر من البقعة 50 ملم. كما يوسع الحطام ، يصبح الجزء المركزي من حمامي شاحب.
يحدث رد فعل مماثل في منطقة اللدغة: في أغلب الأحيان تتأثر الجذع العلوي والأرداف والأطراف. عادة ما يتم تسطيح حدود البقعة ، دون علامات التقشير. لم يتم العثور على علم الأمراض على أسطح الأخمصية والخمانة.
حمامي المزمن Migrans هو نوع من الجلد المعدي الناجم عن Borrelia التي دخلت الأنسجة بعد لدغة القراد. بعض الضحايا ، بالإضافة إلى حمامي المهاجرين ، لديهم مظاهر أكثر خطورة للمرض ، على وجه الخصوص ، التهاب السحايا.
عادةً ما تكون منطقة اللدغة بقعة أرجائية ردية ، مما يجعل نفسها معروفة بعد فترة زمنية معينة بعد الآفة. يوسع العنصر المرضي بسرعة ويحصل على شكل بيضاوي أو نصف دائري أو على شكل حلقة. متوسط حجم البقعة هو 50-150 ملم. كقاعدة عامة ، يتم عض الشخص بحشرة واحدة فقط ، وبالتالي فإن البقعة عادة ما تكون واحدة.
الأحاسيس الذاتية غائبة في الغالب ، لا توجد شكاوى على خلفية احمرار الجلد. بعد مرور بعض الوقت ، يختفي حمامي ميرلز تدريجياً ، وغالبًا ما يترك وراءه تتبعًا غريبًا في شكل بقعة مصطبغة ، مما يضيء ويضاء مع مرور الوقت.
قد يشكو المرضى الأفراد من الوخز ، والحكة المعتدل ، وحالة عامة من الانزعاج. إذا انضمت المضاعفات ، فإن الصورة السريرية تتسع وتستكمل مع أعراض جديدة ذات صلة. [4]
العلامات الأولى
عادة ما يظهر حمامي المحفوظات التي تنقلها القراد بعد 3-30 أيام من لدغة القراد. ومع ذلك ، في بعض الحالات ، يمكن أن تستمر فترة الحضانة حتى 90 يومًا.
تحتوي منطقة حمامي على بقعة وردية أو محمر مع حطام في منطقة لدغة الحشرات. التكوين له محدب صغير ، والمخطط التفصيلي يتزايد وتغيير باستمرار. عندما تلمسها ، يمكنك أن تشعر بالدفء الطفيف. مع زيادة ، تصبح المنطقة المركزية أفتح ، يكتسب حمامي مظهر الحلقة. قد تكون المرحلة الأولية في المرضى الأفراد مصحوبة بحكة طفيفة ، مما يؤلم الانزعاج.
قد تشمل أعراض الخلفية الأخرى:
- اضطرابات النوم
- ارتفاع طفيف في درجة الحرارة.
- الضعف ، شعور مستمر بالتعب ؛
- آلام الرأس ، والدوار.
مراحل
لدى حمامي Migrans في مرض Lyme 3 مراحل:
- المترجمة في وقت مبكر.
- نشر مبكرًا ؛
- متأخر.
بين المراحل المبكرة والمتأخرة ، عادة ما يكون هناك فترة زمنية دون مظاهر أعراض واضحة.
دعنا نتفكك كل مرحلة من المراحل بشكل منفصل.
- حمامي المهاجرين في البروليسي هو أحد الأعراض المبكرة الأساسية ويوجد في معظم المرضى. بداية تطورها هي ظهور بقعة محمر مثل حطام في منطقة جلد القراد. تظهر العلامة بعد حوالي شهر من اللدغة ، ولكن يمكن أن تظهر في وقت مبكر - حتى في اليوم الثالث أو الرابع. من المهم ألا يعلم جميع المرضى أنهم تعرضوا للهجوم من قبل حشرة: الكثيرون لا يدركون ذلك ، وبالتالي لا ينتبهون في البداية إلى الاحمرار. مع مرور الوقت ، المنطقة المحمرات "تنتشر" ، تتشكل منطقة من الاضطراب بين الأجزاء المركزية والمحيطية. يكون المركز أحيانًا سميكًا. إذا لم يتم علاجها ، عادة ما يحل حمامي Migrans خلال شهر واحد تقريبًا.
- تُظهر المرحلة المبكرة المنتشر علامات انتشار الممرض في جميع أنحاء الجسم. بعد الانتهاء من المرحلة الأولى واختفاء حمامي Migrans ، والتي لم تعالج بشكل صحيح ، تظهر العديد من العناصر الثانوية على شكل حلقة على الجلد ، دون جزء مركزي مضغوط. بالإضافة إلى ذلك ، تظهر علامات Neuromyalgia وعلامات الأنفلونزا (الانزعاج العام ، وتصلب عضلات القذالي ، والحمى). مثل هذه الأعراض تدوم في بعض الأحيان لعدة أسابيع. بسبب عدم توافق الصورة السريرية ، غالبًا ما يتم تشخيص المرض ، لذلك يتم وصف العلاج بشكل غير صحيح. في بعض المرضى ، بالإضافة إلى الأعراض المذكورة أعلاه ، هناك ألم قطني ، عسر الهضم ، التهاب الحلق ، توسيع العقد الطحال والليمفاوية. غالبًا ما تكون الصورة السريرية للمرحلة الثانية من حمامي Migrans غير مستقرة وتتغير بسرعة ، ولكن العلامات المستمرة هي اعتلال الصحة العامة وفقدان القوة ، والتي تستمر لفترة طويلة - أكثر من شهر. في بعض المرضى ، هناك متلازمة فيبروميالغيك تتميز بألم واسع النطاق ، التعب. علامات حمامي على الفور على الجلد على الجلد قادرة على الظهور ، ولكن في تباين أخف. انضمام الاضطرابات العصبية (حوالي 15 ٪ من الحالات) ، قبل تطور التهاب المفاصل. غالبًا ما يتم تمثيل هذه الاضطرابات من خلال التهاب السحايا اللمفاوي ، والتهاب العصب القحفي ، واعتلال الراديكولوني. ويلاحظ اضطرابات عضلة القلب (التهاب العصر الإخلائي ، الانسداد الأذيني البطيني) في أقل من 10 ٪ من الحالات.
- إذا لم يكن هناك معاملة أخرى ، فإن حمامي المهاجرين والآفات المعدية تتقدم إلى المرحلة المتأخرة التالية ، والتي تتطور عدة أشهر أو حتى بعد سنوات من الآفة التي تنقلها القراد. معظم المرضى يصابون بالتهاب المفاصل ، وتصبح المفاصل منتفخة ومؤلمة. من الممكن تكوين كيس بيكر وحتى تمزق بيكر. من بين العلامات الشائعة للمرض الانزعاج العام والضعف وزيادة طفيفة في درجة الحرارة. في غياب العلاج ، يتطور ضمور في شكل التهاب الأكراتير المزمن ، اعتلال الأعصاب ، اعتلال الدماغ.
إستمارات
حمامي هو حمراء غير طبيعية للجلد ، أو الطفح الجلدي المحمر الناجم عن زيادة تدفق الدم إلى الشعيرات الدموية - وليس في جميع الحالات ، فإن المشكلة ناتجة عن دخول Borrelia spirochetes إلى الأنسجة. يتم تصنيف حمامي Migrans إلى عدة أصناف ، ولكل منها علامات وأسباب محددة.
- Darier's Erythema Migrans هو مرض نادر وغير مفهوم. إنه يتجلى في خلفية أعراض تفاقم العدوى الفيروسية الكامنة التي أثارها فيروس إبشتاين بار. التسبب في هذا النوع من حمامي لا يزال غير واضح.
- ترحيل حمامي NODOSUM هو نوع محدد من العملية الالتهابية في الأنسجة الدهنية (التهاب العزف) ، والذي يتميز بظهور العقيدات تحت الجلد المؤلمة الملموسة من اللون الأحمر أو الأرجواني الأحمر ، في كثير من الأحيان في الساقين السفلى. يحدث علم الأمراض نتيجة لإثارة مرض الجهازي مع العدوى المكورات العقدية ، والتهاب الأمعاء والسولكويد.
- يتم استفزاز حمامي الدماغ الناتج عن طريق تطوير الجلوكاجوما ، والذي ينشأ من الخلايا ألفا للبنكرياس في المرضى الذين يعانون من مرض السكري. يتجلى علم الأمراض من خلال طفح حمامي دوري مع بثور سطحية على الحواف ، مصحوبة بإحساس بالحكة أو الحرق. الفحص النسيجي يحدد نخر طبقات البشرة العلوية مع تورم وخلايا القرنية النخرية.
- حمامي Migrans Afzelius Lipschutz هو النوع الأكثر شيوعًا من علم الأمراض ، وهو المرحلة الأولية في تطور داء القراد (مرض لايم).
- حمامي Gammel's Erythema Migrans هو طفح جلدي محدد ، حكة ، شبيهة بالتجويف ، والتي تحدث على خلفية العمليات الأورام في الجسم. يظهر حمامي المئات من العناصر على شكل حلقة تشبه الشرى ، ولكن منتشرة في جميع أنحاء الجذع. غالبًا ما تكون البقعة مشابهة لقطع الشجرة أو جلد النمر. الميزة الرئيسية للمرض هي تغيير سريع في الخطوط العريضة ، والتي تبرر تمامًا اسم الاحمرار المهاجرة (المتغيرة).
المضاعفات والنتائج
غالباً ما يحل حمامي Migrans حوالي شهر بعد ظهوره (أحيانًا بعد عدة أشهر). تقشر عابرة ، بقع مصطبغة على الجلد. لبعض الوقت ، سيواجه المريض حكة خفيفة ، وتنميل ، وخفض حساسية الألم.
إذا لم يتم التعامل مع حمامي المهاجرين أو يعاملون بشكل غير صحيح ، فإن أمراض الأمراض تتحول إلى شكل مزمن: تساهم العملية الالتهابية المتزايدة في تطوير الاضطرابات الضارعة التنكسية - في المقام الأول في الجهاز العصبي. يبدأ المرضى في حدوث مشاكل في النوم والاهتمام والذاكرة يتدهورون ، وهناك قابلية عاطفية ، وشعور مستمر بالقلق. نظرًا لأن هذه التفاعلات هي نتيجة لإزالة الميالين للألياف العصبية ، فإن المريض يتقدم في التهاب الدماغ ، ويتطور اعتلال الدماغ مع نوبات تشبه الصرع. قد تتأثر الأعصاب القحفية (البصرية ، الدهليز). أعراض مرضية مثل طنين الأذن ، والدوار ، انخفاض حدة البصر ، وتشويه الإدراك البصري. مع مزيد من الضرر للحبل الشوكي ، يتم إزعاج الحساسية ويحدث الخدر في أي من المقصورات الفقرية.
التشخيص حمامي مهاجرة
يتم تشخيص حمامي المهاجرين من قبل طبيب الأمراض المعدية ، مع مراعاة المعلومات التي تم الحصول عليها من فحص المريض ومقابلته. في معظم الحالات ، يكون الفحص البصري كافياً لإجراء تشخيص ، خاصة في حالة وجود لدغة قراد مثبتة. في مرحلة مبكرة ، لا يكون التشخيص المختبري مفيدًا للغاية ، حيث يتم اكتشاف حمامي المهاجرين قبل ظهور نتائج إيجابية للاختبارات المصلية. [5]
لتأكيد الطبيعة المعدية للمرض ، يتم إجراء اختبارات الدم (الأجسام المضادة إلى بوريليا ، مقايسة امتصاص المناعة أو ELISA). تعتبر الدراسة إيجابية إذا تم اكتشاف المؤشرات التالية:
- IgM إلى Borrelia هو 1:64 أو أكثر ؛
- IgG إلى Borrelia هو 1: 128 أو أكثر.
مثل هذه الدراسات ليست مؤلفة دائمًا ، لذلك يتم تنفيذها عدة مرات ، مع فترة زمنية معينة.
في المناطق المستوطنة لمرض لايم ، يقدم العديد من المرضى للأطباء لأعراض مماثلة للمرض ولكن دون دليل على حمامي المهاجرين. في مثل هؤلاء الأفراد ، قد يشير عيار IgG المرتفع ضد عيار IgM الطبيعي إلى عدوى سابقة ولكن ليس عدوى حادة أو مزمنة. يمكن أن تؤدي مثل هذه الحالات إلى علاج مضاد حيوي طويل وغير ضروري إذا أسيء تفسيره.
تشمل التشخيصات الآلية المجهري لمختلف المواد الحيوية: الدم ، السائل النخاعي ، الليمفاوية ، السائل داخل المفصل ، عينات خزعة الأنسجة ، إلخ.
إذا لم يكن هناك طفح جلدي في شكل حمامي ، يصبح من الصعب إجراء تشخيص صحيح.
تشخيص متباين
اعتمادًا على المظاهر السريرية ، غالبًا ما يجب تمييز حمامي المهاجرين عن الأمراض الأخرى:
- العدوى التنفسية الحادة.
- القوباء المنطقية الوردية ؛
- نوع حمامي تورم ؛
- عملية الحساسية استجابة لـ لدغة الحشرات.
في ولايات أمريكا الجنوبية وساحل المحيط الأطلسي ، يمكن أن تسبب لدغات الحشرات AmblyommaMa Americanum طفحًا مشابهًا للحيوانات الحامية التي يرافقها علامات جهازية غير محددة. ومع ذلك ، فإن تطور داء البوريلي في هذا الموقف أمر غير وارد.
من الاتصال؟
علاج او معاملة حمامي مهاجرة
يتم قبول المرضى الذين يعانون من مسار معتدلة أو معقدة من حمامي المهاجرين في قسم الأمراض المعدية لعلاج المرضى الداخليين. يمكن التعامل مع الحالات المعتدلة كمرضى خارجيين.
لتحييد العامل المعدي للمرض ، يتم استخدام المضادات الحيوية لمجموعة التتراسيكلين أو البنسلينات شبه الخاطئة (الحقن والإدارة الداخلية للأدوية). في حمامي المزمن Migrans ، من المناسب استخدام أدوية السيفالوسبورين من الجيل الأخير (على وجه الخصوص ، ceftriaxone ). [6]
من الضروري إجراء وعلاج أعراض:
- إزالة السموم ، تصحيح توازن القاعدة الحمضية (إدارة حلول الملح الجلوكوز) ؛
- علاج الوذمة المضادة (إعطاء مدرات البول في شكل فوروسيميد ، إعادة تنشيط).
لتحسين الدورة الدموية الشعرية في الأنسجة تصف:
- أدوية القلب والأوعية الدموية (Cavinton ، ترينتال ، إنستنون) ؛
- مضادات الأكسدة (توكوفيرول ، حمض الأسكوربيك ، actovegin ) ؛
- الأدوية nootropic ، فيتامينات مجموعة B ؛
- مسكنات الألم والأدوية المضادة للالتهابات (Indomethacin ، paracetamol ، meloxicam) ؛
- العوامل تحسين العمليات العصبية العضلية (برورين ، distigmine).
العلاج لفترة طويلة ، يحدده الطبيب على أساس فردي.
الوقاية
الطرق الأساسية لمنع حمامي المهاجرين هي نفسها التي لمنع العدوى مع داء البوريلي.
من الضروري الانتباه إلى الاختيار المناسب للملابس عند الذهاب إلى العمل أو الراحة في الهواء الطلق ، والمشي في الحديقة أو حزام الغابات. من الضروري استخدام أغطية الرأس ، سواء كانت قبعة أو بنما أو وشاح. من الأفضل اختيار الملابس ، مع الأكمام الطويلة. على النحو الأمثل ، إذا كانت الأصفاد الموجودة في منطقة اليدين والاسعجال كثيفة ، على النطاق المرن. يجب إغلاق الأحذية.
على الملابس والأجزاء المكشوفة من الجسم (باستثناء الوجه) ، يوصى بتطبيق طارد خاص - الاستعدادات الخارجية التي تصد الحشرات ، بما في ذلك القراد.
عندما تعود إلى المنزل - بعد المشي ، والراحة ، أو بعد تحول العمل - يجب عليك فحص ملابسك وجسمك وشعرك بعناية.
من الضروري أيضًا معرفة القواعد الأساسية لإزالة الحشرة ، إذا كانت تخترق الجسم. يجب أن يتم استيعاب القراد بإحكام على مستوى تغلغله في الجلد ، أو باستخدام ملاقط نظيفة ، أو مجرد تنظيف الأصابع لعقد الحشرة بزاوية اليمنى ، ولفها وسحبها. يجب علاج مساحة اللدغة بمحلول مطهر (على سبيل المثال ، أي غسول للكحول ، الفودكا ، إلخ). من المستحسن وضع القراد في جرة نظيفة ونقلها إلى أقرب محطة صحية (SES) لتقييم احتمال الإصابة. إذا لم يكن هناك إمكانية لفحص الحشرة ، يتم حرقها.
يتم فحص الجرح الناتج بانتظام ويتم قياس درجة حرارة الجسم لمدة أربعة أسابيع. هذا ضروري من أجل اكتشاف العلامات الأولى لعلم الأمراض في الوقت المناسب. يجب أن تصبح الطبيب إلزامية إذا تبين أن المنطقة المصابة لها مثل هذه الأعراض:
- الاحمرار مع الخطوط العريضة ذات العلامات الزاهية ، مع حجم أقطار 30 مم أو أكثر ؛
- ألم في الرأس ، دوخة من أصل غير معروف ؛
- ألم لامع.
- زيادة في درجة الحرارة أكثر من 37.4 درجة مئوية.
يوصي بعض الخبراء بالإدارة الوقائية للمضادات الحيوية (البنسلين ، سلسلة التتراسيكلين ، السيفالوسبورين) بعد لدغة القراد:
- في غضون خمسة أيام إذا بدأ العلاج بالمضادات الحيوية من اليوم الأول من اللدغة ؛
- في غضون 14 يومًا إذا كان ثلاثة أيام أو أكثر منذ اللدغة.
الإدارة الذاتية للمضادات الحيوية غير مقبولة: يوصف الدواء طبيب مرض معدي على أساس الشكوك والأعراض.
توقعات
التكهن بالحياة مواتية. ومع ذلك ، إذا لم يتم علاجها ، يمكن أن يصبح المرض مزمنًا ، مع مزيد من الأضرار التي لحقت بالجهاز العصبي ، والمفاصل ، مع ضعف القدرة على العمل والإعاقة. في كثير من الحالات ، يتعين على المرضى الحد من نشاطهم المهني ، إذا كان مصحوبًا بأحمال مفرطة على الأعضاء المصابة.
إن النهج الحديث لعلاج حمامي Migrans يفترض دائمًا تأثيرًا معقدًا: إنه في ظل هذه الظروف يمكننا التحدث عن أكبر فعالية وتكهن مواتية للمرضى.

