طرق إزالة الشامات عند الأطفال والبالغين
آخر مراجعة: 12.03.2022

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
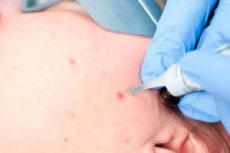
الحمى هي بقعة حميدة أو نمو من أصل خلقي أو مكتسب. يمكن أن يكون للأورام أشكال وأحجام مختلفة وتتراوح من البقع المسطحة إلى العناصر الكبيرة على شكل الورم الحليمي. معظم هذه التكوينات ليست خطرة على صحة المريض ، لكنها قد تسبب بعض الإزعاج من الناحية الجمالية والوظيفية. بالإضافة إلى ذلك ، يمكن أن يتحول بعضها إلى سرطان الجلد - وهو ورم خبيث. لهذه الأسباب ، في بعض الحالات ، يصف الطبيب إزالة الحمى. [1]
حصة إزالة نيفوس
تختلف تكلفة إزالة الوحمة ليس فقط حسب المنطقة. عوامل أخرى ، مثل نوع الورم وحجمه وموقعه ، مهمة أيضًا. يتأثر السعر النهائي بعدد الجلسات ، وتعقيد التدخل ، واستخدام المسكنات والأدوية الأخرى ، والحاجة إلى الشفاء اللاحق بعد الجراحة. بالطبع ، جميع التلاعبات الطبية تبرر مقدار الأموال التي يتم إنفاقها وتسمح لك بالتخلص من مشكلة جلدية ، ولكن غالبًا ما يكون الجانب المالي من المشكلة هو الذي يمنع المرضى من زيارة الطبيب في الوقت المناسب. كثير من الناس لديهم سؤال: هل من الممكن إزالة الوحمة مجانًا؟ في بعض الأحيان يكون من الممكن حقًا إذا تمت إزالة العنصر المرضي ليس لأسباب جمالية ، ولكن لأسباب طبية. يجب أن يزور المريض طبيبه (الأسرة) ، وأن يحصل على إحالة إلى أخصائي متخصص (طبيب أمراض جلدية - أورام أو جراح) ، الذي سيقدم رأيه ويحيله بدوره إلى المعالجة. يتم تقييم هذه الفرصة على أساس فردي.
مؤشرات لهذا الإجراء
يشار إلى إزالة وحمة في مثل هذه الحالات:
- إذا كان العنصر الإشكالي موجودًا في منطقة بها احتمال كبير للضرر - على سبيل المثال ، في أماكن احتكاك الملابس والأحذية ، وعلى أصابع اليدين والقدمين ، على الرأس أو الرقبة ؛
- إذا كان وجود الوحمة ينعكس سلبًا من حيث جماليات المظهر - على وجه الخصوص ، فإن إزالة الوحمة غالبًا ما تكون ضرورية عندما تكون موضعية في منطقة الوجه والرقبة ؛
- إذا كان الورم مصابًا أو يتصرف بشكل مريب أو ينمو بسرعة.
استشر الطبيب على وجه السرعة بشأن إزالة الحمى [2]إذا كان:
- يبدأ في التغميق أو تغيير اللون ؛
- تصبح ملتهبة حول المحيط ، تظهر حافة حمراء ؛
- من مسطح سابقًا يصبح وعرًا ؛
- يسرع نموه.
- مغطاة بالشقوق أو القروح.
- يشعر نفسه بالأحاسيس غير السارة ، مثل الألم والوخز والحكة والشعور بالضغط والامتلاء ؛
- يبدأ بالنزيف.
تجهيز
قبل إزالة الحمى ، يفحصها الطبيب ، إذا لزم الأمر ، يجري فحصًا أكثر شمولاً - على سبيل المثال ، يقوم بتنظير الجلد. من المهم أيضًا أن يتأكد المتخصص من أن المريض ليس لديه موانع لإجراء الإزالة.
يعتمد حجم التحضير للإزالة ، أولاً وقبل كل شيء ، على طريقة التخدير المفترض استخدامها. إذا كان التدخل سيتم تحت تأثير التخدير العام ، فمن المهم أن تكون المعدة فارغة وقت العملية ، لأن حتى أصغر كمية من الطعام أو الماء في المعدة يمكن أن تشكل تهديدًا حقيقيًا لحياة المريض.
قبل أي إزالة للحمة ، يُنصح بالاستحمام ، لأنه بعد التدخل ، ستكون إجراءات المياه محدودة إلى حد ما. يجب إبلاغ الطبيب عشية العملية بالأدوية التي يتناولها المريض بشكل مستمر. يجب أن تتوقف مقدمًا عن تناول الأدوية التي تؤثر على تخثر الدم - على وجه الخصوص ، مضادات التخثر ، العوامل المضادة للصفيحات (حمض أسيتيل الساليسيليك ، Cardiomagnyl ، Aspekard ، إلخ).
بشكل عام ، لا تتطلب إزالة الحمى أي تدابير تحضيرية محددة. من المهم اتباع جميع توصيات الطبيب ، وسيكون التدخل مريحًا وخاليًا من المضاعفات قدر الإمكان.
تقنية إزالة وحمة
حتى الآن ، فإن الطرق الأكثر شيوعًا هي التدمير بالتبريد (التجميد بالنيتروجين السائل) ، والتخثير الكهربي ، وكذلك الليزر ، والموجات الراديوية ، والإزالة الجراحية للحمة. في الحالة الأخيرة ، يتم استخدام التخدير الموضعي: يقوم الجراح باستئصال وإزالة عنصر الصبغة من خلال التقاط الأنسجة السليمة المجاورة ، وبعد ذلك يتم خياطة الجرح. منطقة التدخل مغطاة بضمادة معقمة. لسوء الحظ ، في المستقبل ، يتم تشكيل ندبة بشكل دائم في موقع العملية. يتم استئصال الأورام الكبيرة على مراحل ، ولكن بسرعة ، لأن الاستئصال الجزئي يزيد بشكل كبير من خطر التحول الخبيث للنمو. في مثل هذه الحالات ، يوصى بإزالة الحمى تحت تأثير التخدير العام.
تتضمن إزالة الوحمة بالليزر استخدام حزمة الأشعة تحت الحمراء ، والتي تؤثر بدقة فقط على منطقة الورم ، دون إصابة الأنسجة السليمة. يقوم الجراح بتوجيه الحزمة إلى العمق المعدل ، وبعد ذلك يتم إغلاق الأوعية التي تغذي الورم. إزالة الوحمة بالليزر إجراء قصير ويستغرق حوالي 5-10 دقائق ، وينتهي بعلاج المنطقة المتضررة بمحلول مطهر. يمكن للمريض العودة إلى المنزل على الفور تقريبًا. [3].. [4]_ [5]
تتضمن إزالة الموجات الراديوية للشامات استخدام ما يسمى ب "سكين الراديو" ، الذي يصدر موجات حرارية عالية التردد. يتم توجيه هذه الموجات إلى الأنسجة المعدلة مرضيًا ، والتي تحدث الإزالة بسببها. [6]يتكون التدخل من الخطوات التالية:
- تقطيع المنطقة بمخدر موضعي وعلاج ما قبل الجراحة ؛
- إزالة الوحمة عن طريق الاستئصال الإشعاعي (الاستئصال الإشعاعي) باستخدام قطب كهربائي عامل باستخدام جهاز سورجيترون ؛
- علاج مطهر للأنسجة التالفة.
يحدث الشق تحت تأثير الحرارة ، التي تطلقها الأنسجة في لحظة المقاومة لاختراق الموجات عالية التردد المنبثقة من سلك رفيع - قطب كهربائي جراحي. تحت تأثير الحرارة ، تتفكك الخلايا المصابة وتتبخر ، مما يؤدي إلى ابتعاد الأنسجة عن بعضها البعض.
لا تستغرق إزالة الوحمة مع سورجيترون أكثر من 10-20 دقيقة ، ومع ذلك ، فإن هذا المصطلح يعتمد على حجم وعدد الأورام المراد إزالتها.
تسمى إزالة الوحمة بالنيتروجين السائل بطريقة أخرى بالتدمير بالتبريد. تتضمن المنهجية الخطوات التالية:
- بمساعدة معدات خاصة أو قضيب صغير ، يقوم الجراح بتطبيق النيتروجين السائل على النمو. تتعرض الأنسجة لدرجة حرارة -195.7 درجة مئوية.
- تحت تأثير البرد ، يتجمد العنصر المرضي ، ويتبلور السيتوبلازم في خلاياه ، وتتلف الأغشية. الورم نخر.
- لبعض الوقت ، تتحول الأنسجة القريبة من النمو المزال إلى اللون الأحمر وتنتفخ. تختفي القشرة المتكونة وتكشف الأنسجة السليمة.
مع وجود بقع كبيرة ، غالبًا لا يكفي إجراء واحد. يتم تقييم مؤشرات إعادة العلاج بشكل فردي. إذا لزم الأمر ، فإن إزالة الحمى بمساعدة الجلد تستكمل بزرع منطقة من الجلد. [7]
تتم إزالة الوحمة عن طريق التخثير الكهربي باستخدام التعرض للحرارة العالية. يتم إجراء العملية باستخدام التخدير الموضعي وما يسمى بـ "الركن الكهربائي" ، والذي يقوم في نفس الوقت بقطع الأنسجة وتخثر الأوعية الدموية. يفضل استخدام هذه الطريقة لإزالة الشامات المعنقة أو العناصر التي تبرز بقوة فوق سطح الجلد. يمكن استكمال التخثير الكهربي بإعادة التسطيح بالليزر ، وهو إجراء ضروري لتنعيم حواف الجرح وتسوية المنطقة المعالجة. يضمن هذا التأثير التجميلي الأمثل بعد الشفاء. [8]
إزالة الشامات من الوجه
غالبًا ما تتم إزالة بقع الوحمة على الوجه بسبب مظهرها غير المخدر. بالإضافة إلى ذلك ، هناك أسباب أخرى للحذف معروفة:
- عند تنفيذ إجراءات النظافة اليومية ، غالبًا ما يصاب الورم - على سبيل المثال ، أثناء الحلاقة أو أثناء تطبيق الدعك أو عوامل التقشير الأخرى ؛
- هناك مخاطر عالية من التحول الخبيث.
يمكن إزالة نمو الوحمة في منطقة الوجه بعدة طرق ، بما في ذلك الجراحة أو موجات الراديو أو الليزر أو النيتروجين السائل. ومع ذلك ، في معظم الطرق ، يمكن أن تبقى الندبات على الجلد الرقيق. لذلك ، غالبًا ما يختار المتخصصون طريقة الإزالة بالليزر ، فهي أكثر رقة ودقة. أثناء الإجراء ، يخترق شعاع الليزر فقط العمق المطلوب بكثافة معينة. في الوقت نفسه ، يحدث تطهير الأنسجة وتجلط الأوعية التالفة ، مما يؤثر إيجابًا على عملية ترميم الجلد الإضافية. عادة ما تكون الإزالة غير مؤلمة وآمنة.
إزالة وحمة من الجفن
نيفي الواقعة بالقرب من العينين أو على الجفون لا تسبب فقط إزعاجًا بصريًا وميكانيكيًا: فهي تتلف بسهولة عند إزالة المكياج أو أثناء إجراءات النظافة.
تتم إزالة نمو الوحمة بالقرب من العين بطريقة خاصة ، لأن القرب من أعضاء الرؤية وتكامل الجلد الرقيق والحساس يلعبان دورًا.
تتم الإزالة بأكبر قدر ممكن من الدقة والدقة والعناية ، مع تحديد عمق الاختراق في الأنسجة بعناية. بالإضافة إلى ذلك ، يجب أن نتذكر أن العديد من الأوعية الصغيرة تمر عبر الجفون ، ويمكن أن يتسبب تلفها في نزيف حاد للغاية.
أصعب منطقة للتدخل هي المنطقة الواقعة فوق وتحت خط النمو الهدبي. إذا كانت الحمة تقع بهذه الطريقة ، فسيتم إزالتها فقط وفقًا للإشارات الصارمة.
يجب أن يتم إجراء جراحة الجفن فقط من قبل أخصائي متمرس لديه ما يكفي من الممارسة لإجراء مثل هذا التلاعب الدقيق والمعروف باسم "المجوهرات". الإجراء الأكثر شيوعًا والموصى به هو استخدام الليزر.
إزالة الشامات المصطبغة
تسمى الشامات المصطبغة أو خلل التنسج الشامات ، وفي كثير من الأحيان - البقع العمرية. تختلف هذه التكوينات ، من حيث الحجم والتكوين ، وتتراوح من الزيادات الصغيرة إلى البقع المنسكبة على نطاق واسع.
يمكن أن تظهر العناصر المصطبغة على أي جزء من الجسم تقريبًا ، بما في ذلك الوجه. يوصى بإزالتها كمسألة ذات أولوية ، حيث أنها معرضة لخطر التحول الخبيث وغالبًا ما تصاب.
يتم تحديد طريقة إزالة بقعة الصبغة خلال الاستشارة الطبية والتشخيص. سيختار المتخصص ويوصي بالضبط التقنية التي تسمح لك بإزالة التراكم بأقل قدر من الانزعاج وفترة نقاهة مثالية.
إذا كان من المخطط إزالة وحمة خلل التنسج الكبيرة ، فيجب على الطبيب وضع مخطط خاص لمزيد من الرعاية والأدوية.
إزالة وحمة داخل الأدمة
غالبًا ما توجد وحمة داخل الأدمة أو داخل الأدمة في البشر. يشار إليها عادة باسم الوحمة. إنها حطاطة مرنة كثيفة ، تتكون من هياكل غير خلوية موضعية في الطبقة الوسطى (أحيانًا في الطبقة السفلية) من الجلد.
يبلغ متوسط حجم هذا التكوين 10 مم ، والتكوين الأكثر شيوعًا هو نصف كروي ، وتتراوح ظلال الألوان من البني الفاتح إلى الأسود تقريبًا.
قد تحتوي العناصر الخفيفة داخل الأدمة على بقع داكنة ، وفي بعض الأحيان تصبح الشعيرات الدموية الصغيرة ملحوظة على السطح. تكون الأورام خلقيّة ، أو تظهر خلال فترة البلوغ أو بعد ذلك.
يتم تحديد تقنية القضاء على الورم من قبل طبيب الأمراض الجلدية أو الجراح. من الممكن إجراء الاستئصال الجراحي الكلاسيكي (على سبيل المثال ، إذا كانت الحمى كبيرة أو موضعية في منطقة يصعب الوصول إليها) ، والتخثير الكهربي (التعرض لدرجات حرارة عالية) ، والتدمير الإشعاعي (إجراء الأجهزة "سورجيترون" ، مع اختيار فردي لـ طول موجة الراديو). [9]
إزالة الورم الحليمي
يمكن التعرف على وحمة الورم الحليمي من خلال نمو درني بارز بقوة فوق سطح الجلد ، والذي يشبه في المظهر الورم الحليمي. يحدث خلقي ومكتسب. هذا العنصر معرض للغاية للتلف ، كما أنه يسبب عدم ارتياح نفسي كبير للمالك. لذلك ، على الرغم من الميل الطفيف للنمو إلى الورم الخبيث ، لا يزال من المستحسن إزالته.
يمكن القضاء على التكوين عن طريق الجراحة بالليزر ، والتدمير بالتبريد ، وطريقة الموجات الراديوية ، والتخثير الكهربي ، أو الاستئصال الجراحي. يتم تنفيذ أي من هذه الإجراءات باستخدام التخدير الموضعي.
يتم تحقيق التأثير التجميلي الأمثل مع إزالة الليزر للحمة. لكن هذه الطريقة غير موصوفة إذا كنا نتحدث عن بقع صغيرة ذات تشخيص مشكوك فيه ، تتطلب فحصًا نسيجيًا لاحقًا للأنسجة. [10]
إزالة الوحمة الزرقاء
الحمة الزرقاء هي تكوين مكتسب يبرز فوق سطح الجلد ، غالبًا ما يكون نصف كروي ، أملس ، أزرق مزرق (غالبًا ما يكون بنيًا) ، بدون نمو الشعر. غالبا ما تكون موضعية في الوجه والذراعين والساقين والأرداف. في تطوره ، يمر النمو بمراحل التليف وانتشار الخلايا الصباغية. إذا ساد التليف ، فإنهم يتحدثون عن تراجع الورم.
يجب أن تفكر في إزالة مثل هذا التراكم إذا بدأ في الزيادة أو التقشر بسرعة. يتضح خطر التحول الخبيث من خلال عدم تجانس ظل اللون ، وظهور شوائب وعقيدات إضافية داخل العنصر.
تعتبر الجراحة بالليزر واحدة من أكثر الطرق شيوعًا لإزالة البقعة الزرقاء: نظرًا للاختيار الدقيق لعمق وتكرار الإجراء النبضي ، تتم إزالة أنسجة الحمى فقط أثناء الإجراء. الأنسجة السليمة لا تتلف.
إزالة وحمة كبيرة
تتم إزالة الوحمة العملاقة وفقًا للإشارات التالية:
- لتحسين مظهر الشخص ؛
- لتقليل احتمالية الإصابة بالتنكس الخبيث للأورام.
إذا أمكن ، تتم إزالة بقعة كبيرة ، كلما كان ذلك أفضل. في حالة علم الأمراض الخلقية ، يتم إجراء أقرب عملية جراحية ممكنة ، خاصة إذا كانت منطقة المشكلة موجودة على الوجه ، أو في الأماكن المعرضة للتلف أو الاحتكاك المنتظم. قد تنشأ صعوبات في الإزالة عندما يتم توطين الحمى بالقرب من الأعضاء أو الهياكل الحيوية.
غالبًا ما يكون حجم المنطقة المصابة واسعًا لدرجة أنها تتطلب إزالة تدريجية على مراحل. في كثير من الحالات ، يكون استخدام موسع الأنسجة والطُعم ضروريًا لتصحيح عواقب التدخل.
من المهم أن نفهم أن المرضى الذين يعانون من كتل الخلايا الصباغية العملاقة لديهم مخاطر متزايدة للإصابة بسرطان الجلد العدواني ، وهي عملية خبيثة تتطور من الخلايا الصباغية. يقدر هذا الخطر بحوالي 5-10٪. إذا حدثت إعادة الميلاد ، فإن التكهن في هذه الحالة يكون غير مواتٍ ، ومعدل البقاء على قيد الحياة منخفض للغاية. بالإضافة إلى ذلك ، هناك خطر من تكوين تكوينات أورام أخرى - على سبيل المثال ، الأورام اللحمية ، والأورام الشحمية ، وكذلك أورام الجهاز العصبي. لتجنب مثل هذه المضاعفات ، يجب إجراء إزالة وحمة الخلايا الصباغية مسبقًا.
إزالة وحمة الملتحمة
يمكن تمثيل وحمة الملتحمة بعناصر مصطبغة أو غير مصطبغة موضعية في أي منطقة من الملتحمة البصلية ، أو في كثير من الأحيان ، على ملتحمة الجفون.
يختلف علاج مثل هذا الورم: يتم استخدام كل من الأساليب التوقعية والإزالة الجذرية. من بين التقنيات الجراحية الأكثر شيوعًا الختان [11]، والقطع الكهربائي ، والتدمير بالتبريد. يشمل العلاج الحديث إزالة البقعة بشكل جذري مع تحقيق نتيجة وظيفية بتأثير تجميلي مثالي.
إحدى أكثر الطرق الجراحية شيوعًا اليوم هي إزالة الموجات الراديوية ، والتي تتيح لك فصل الأنسجة المرضية وإزالتها مع التخثر المتزامن للهياكل التالفة. يساعد استخدام أكسيد النيتريك في مرحلة ما بعد الجراحة على تسريع عملية الاندمال الظهاري وتحسين التأثير التجميلي.
إزالة الوحمة الحدودية
تشبه الوحمة الحدودية ورم خلل التنسج ، ولكن على عكس ذلك ، لها الشكل الصحيح - دائري أو بيضاوي ، بالإضافة إلى لون موحد. يقع الورم في طبقة البشرة القاعدية الحدودية. في معظم الحالات ، يبدو النمو مرتفعًا قليلاً فوق سطح الجلد ، فهو ناعم ولامع ، ولا ينمو الشعر. ظلال الألوان - من البني الفاتح إلى الغامق (الأسود تقريبًا). يمكن أن يحدث على الذراعين والساقين ، والجذع ، وغالبًا ما يكون على شكل عدة نقاط.
تشمل خيارات العلاج الممكنة للحمة الحدودية ما يلي:
- التدمير بالتبريد. [12]
- التخثير الكهربي. [13]
- التخثير الحراري بالليزر. [14]
- تخثر UHF. [15]
- الاستئصال الجراحي.
يتطلب النمو الحدودي التدريجي الختان ، للوقاية والتشخيص المبكر للورم الميلانيني الجلدي. إذا تم الكشف عن عملية خبيثة ، يتم إجراء تدخل متكرر مع استئصال الندبة بعد الجراحة ، ومع ذلك ، يتم تحديد الحاجة إلى مثل هذه العملية بشكل فردي.
إزالة وحمة ثؤلولية
وحمة ثؤلولية تشبه الثؤلول. لها سطح غير مستو ومليء بالعديد من "التجاعيد" أو الشقوق الصغيرة. فيما يتعلق بمثل هذه الشامات ، يتم استخدام طريقتين علاجيتين: الملاحظة والإزالة. يُقال أنه يتم إزالته في حالة وجود العلامات التالية:
- ظل اللون الزاهي بشكل مفرط ، أو تغييره ؛
- التفاوت الهيكلي ، أو النمو غير المتكافئ ؛
- ظهور الألم والحكة والنزيف.
- موقع غير مريح يسبب عدم الراحة و / أو يساهم في الصدمة المنتظمة.
النوع الموصى به لإزالة الحمى هو جراحي ، وهو استئصال النمو مع الأنسجة الدهنية تحت الجلد. يتم إرسال المادة البيولوجية الناتجة للتشخيص النسيجي للتأكد من عدم وجود ورم خبيث. إذا تم منع الجراحة ، يتم استخدام طرق أخرى للتخلص من عنصر المشكلة. [16]
يتم علاج وحمة البشرة الثؤلولية بنجاح بالعلاج الضوئي الديناميكي.[17], [18]
إزالة الحمى الخلقية
يحدد الطبيب بشكل فردي ميزات إدارة المريض المصاب بتكوين وحمة خلقية. يلعب حجم البقعة دورًا خاصًا في اختيار التكتيكات.
- إذا كان حجم النمو لا يتجاوز 1.5 مم ، فيوصى بمراقبة المريض بشكل روتيني حتى بلوغه سن 18 ، حيث أن خطر التنكس المبكر لمثل هذا الورم أقل من 1٪.
- إذا كان حجم التراكم في حدود 1.5-10 مم ، فسيتم ملاحظته أو إزالته ، حسب تقدير المتخصص. عند اختيار التكتيكات ، يسترشدون بوجود أو عدم وجود أمراض جسدية ، وخصائص الجلد ، والجانب الجمالي للقضية.
- مع وجود أحجام كبيرة أو عملاقة للحمة (من 10 إلى 20 مم أو أكثر) ، تكون مخاطر الإصابة بالأورام الخبيثة عالية بشكل خاص. في هذا الصدد ، يوصى بإزالة مثل هذا التكوين ، ولا يتم إنشاء المراقبة إلا إذا كان من المستحيل إجراء تدخل. [19]
إزالة وحمة لطفل
نيفي شائعة بشكل متساوٍ في كل من البالغين والأطفال. وفي كثير من الحالات ، توجد تشكيلات مفردة عند الأطفال منذ الولادة ، على الرغم من أنها قد تظهر بعد ذلك بقليل - بعد بضعة أشهر. لإزالة البقع أو عدم لمسها - يقرر طبيب الأمراض الجلدية للأطفال بعد التشخيص الشامل. من المهم ملاحظة أنه قبل بلوغ الطفل سن 18 عامًا ، تتم إزالة الشامات فقط وفقًا لمؤشرات صارمة. [20]
يعتبر الاستئصال الجراحي العادي طريقة موثوقة لإزالة الوحمة ، ولكنه يستخدم بشكل أساسي فيما يتعلق بالأورام الكبيرة. بالإضافة إلى الجراحة ، يمكن استخدام التخثير الكهربي أو الموجات الراديوية أو التعرض بالليزر في مرحلة الطفولة. [21]
يجب بالضرورة إجراء إزالة الوحمة في مرحلة الطفولة في عيادة خاصة أو قسم جراحي (أمراض جلدية ، أورام) ، حيث توجد معدات وأدوات وأدوات تخدير وتشخيصية وعلاجية مناسبة. صالونات التجميل ليست مناسبة لهذا الغرض. يُمنع منعًا باتًا إزالة الشامات للأطفال بمفردهم.
التوصيات لأولياء أمور الأطفال الذين يعانون من تكوينات وحمة مرضية هي كما يلي:
- في حالة وجود وحمة خلقية ، من المهم استشارة طبيب الأمراض الجلدية أو طبيب الأورام بانتظام. يجب أن تستمر هذه الملاحظة حتى يبلغ المريض سن العشرين (ما لم تكن هناك مؤشرات لإزالة البقعة المرضية).
- يمكن إزالة الزيادات متوسطة الحجم في حالة عدم وجود موانع في سن 7-12 سنة.
- إذا كان من الضروري إزالة تكوين وحمة كبيرة أو عملاقة ، فمن المستحسن استشارة جراح التجميل.
- يجب اتخاذ تدابير لتجنب إصابة الشامة وتجنب التعرض للأشعة فوق البنفسجية.
علم الأنسجة بعد إزالة وحمة
غالبًا ما يتم إجراء الفحص النسيجي بعد الإزالة الكاملة للحمة ، وغالبًا ما يتم أخذ عينة صغيرة من المواد الحيوية للتشخيص.
يتم وضع الأنسجة المراد فحصها في تعليق خاص وفحصها تحت مجهر قوي. يحدد الأخصائي أو يستبعد الهياكل الخلوية الخطرة ، ويضع استنتاجًا يتم على أساسه التشخيص في المستقبل.
تتمثل ميزة هذه الطريقة في أن علم الأنسجة قادر على اكتشاف الخلايا الخبيثة في مرحلة مبكرة جدًا من تطورها. تسمح هذه المعلومات للطبيب بوصف العلاج الصحيح ، باستثناء التطوير الإضافي للتأثيرات الضارة.
ليست كل الشامات تتطلب علم الأنسجة. تأكد من القيام بهذا البحث:
- إذا كانت هناك تقرحات ، تشققات على سطح الشامة ؛
- إذا اختفت فجأة كل الشعر من الورم ؛
- إذا ظهر عدم الراحة والحكة والحرق والألم في منطقة الحمى.
- إذا كان الجلد بالقرب من بقعة الحمى محمرًا ومتورمًا ؛
- إذا تغير الحجم والشكل ولون الظل وهيكل البناء.
عند أدنى شك في وجود ورم خبيث في الورم ، يجب إزالته ، ويجب إرسال المادة الحيوية الناتجة لمزيد من الفحص النسيجي. في بعض الحالات ، يتم التشخيص قبل إزالة الحمى من أجل تحديد حدود العملية ووضع نظام علاجي واسترداد إضافي.
موانع لهذا الإجراء
بشكل عام ، لا توجد موانع مطلقة لإزالة الوحمة. ومع ذلك ، هناك عدد من موانع الاستعمال النسبية ، وفي وجودها فقط يقرر الطبيب ما إذا كان سيجري العملية أم لا. نحن نتحدث عن مثل هذه الأمراض والظروف:
- العمليات الخبيثة ، بغض النظر عن توطينها ؛
- التهاب الكبد الفيروسي ، فيروس نقص المناعة البشرية ، داء السكري.
- فترة الحمل والرضاعة الطبيعية.
- انتكاسات الأمراض المزمنة.
- الأمراض المعدية والتهابات.
- أمراض عقلية؛
- الدول اللا تعويضية ، أمراض خطيرة في الجهاز القلبي الوعائي والجهاز التنفسي ؛
- انتهاكات نظام تخثر الدم.
- زيادة حساسية الجلد للضوء.
- أمراض المناعة الذاتية.
- الأمراض الجلدية في منطقة التدخل المقترح ؛
- الهربس النشط.
إذا كان المريض يعاني من وحمة مشبوهة ، مع زيادة احتمالية الإصابة بالأورام الخبيثة ، فلا يوجد عملياً أي موانع لإزالتها.
مضاعفات بعد العملية
تتضمن بعض المضاعفات المحتملة ما يلي:
- قد يكون احمرار الجلد في منطقة الوحمة التي تمت إزالتها موجودًا طوال فترة الشفاء ، والتي تعتبر القاعدة. ومع ذلك ، إذا انضم التورم والألم إلى الاحمرار ، فعليك بالتأكيد طلب المساعدة الطبية: تشير علامات الالتهاب إلى تطور عملية التهابية معدية في الجرح.
- غالبًا ما يستمر الألم لعدة أيام بعد الإجراء ، ويختفي تدريجيًا مع شفاء الأنسجة. إذا تطورت المضاعفات في شكل تفاعل التهابي ، فإن الألم يزداد حدة ، ويصبح نابضًا ، ويكمله التورم والاحتقان.
- تظهر حفرة أو اكتئاب على الجلد إذا كانت الوعاء المراد إزالته يقع في عمق الأنسجة: يصبح الخلل ملحوظًا بعد سقوط القشرة. لا يزال تجانس عملية التعميق يحدث تدريجيًا ، لكن هذه العملية يمكن أن تستمر لفترة طويلة جدًا - من ستة أشهر إلى سنتين ، أو حتى أكثر.
- قد ترتفع درجة الحرارة بعد إزالة الحمى قليلاً في غضون 24 ساعة ، وبعد ذلك تصبح طبيعية. يرتبط هذا التأثير باستجابة الجسم لانتهاك سلامة الأنسجة والضغط العام. إذا لم تستقر درجة الحرارة بعد 48 ساعة وظهرت علامات حدوث التهاب في منطقة الجرح ، فمن الضروري استشارة الطبيب بشكل عاجل.
- يشير إفراز القيح من الجرح إلى دخول عدوى قيحية ، والتي يمكن أن تحدث أثناء التدخل ومع العناية غير المناسبة بسطح الجرح. يجب أن يتعامل الطبيب مع علاج عملية قيحية.
- غالبًا ما يكون التغيير في لون الجلد في منطقة التلف مؤقتًا ويتم تصحيحه بشكل مستقل لعدة أشهر.
العواقب بعد العملية
يمكن أن تحدث عواقب وخيمة مع رعاية غير مناسبة أو غير كافية بعد الجراحة لسطح الجرح. في أغلب الأحيان ، تحدث المشاكل بسبب إصابة الجرح بتقشير القشرة المتكونة. يجب ألا ننسى أن التماس بعد إزالة الوحمة يجب معالجته بمحلول مطهر ، وبعد سقوط القشرة ، يجب استخدام مراهم الشفاء والشفاء لمنع تكون ندبة خشنة.
إذا تم إجراء التدخل باستخدام تقنية الليزر ، وكان حجم الورم صغيراً ، فعند الشفاء ، لن يكون هناك عمليا أي علامات مرئية على الجلد. تظل الندبة بعد إزالة الوعاء دائمًا تقريبًا في حالة استخدام الاستئصال الجراحي ، وكذلك في حالات العناية غير المناسبة بالجرح. على سبيل المثال ، يؤدي التقشير القسري للقشرة بالضرورة إلى مزيد من تكوين ندبة قبيحة وحتى خشنة.
لتحسين مظهر المنطقة المتضررة واستبعاد تكون الندبة في مرحلة الشفاء ، يجب استخدام مستحضرات خارجية خاصة قابلة للامتصاص - على سبيل المثال ، مرهم Contractubex ، Kontrarubets ، Solcoseryl ، إلخ.
تكرار الوحمة بعد الإزالة
بشكل عام ، معدل تكرار الوحمات المستأصلة منخفض ، حيث وجدت إحدى الدراسات المرتقبة نسبة تكرار 3.4٪ فقط [22]، [23] وتتطلب إعادة الجراحة ، وأحيانًا متعددة ، ما لم يكن هناك استئصال جراحي جذري. تُعرَّف الحمى المتكررة بأنها وحدة تصنيف منفصلة ، مما يشير إلى الصعوبات التشخيصية التفاضلية الموجودة في هذه المسألة.
غالبًا ما تحدث إعادة نمو الورم في غضون ستة أشهر بعد إزالة العنصر الأساسي. إذا حدثت إزالة الحمى في طبقات من الأنسجة تحت الجلد ، عندئذٍ لوحظ التكرار فقط في حالات معزولة. [24]
يتم تحديد احتمال إعادة النمو من خلال عوامل الخطر السريرية والوبائية التالية:
- الجنس (تحدث الانتكاسات في كثير من الأحيان عند النساء) ؛
- العمر (في كثير من الأحيان في سن مبكرة) ؛
- الموقع التشريحي (تحدث الانتكاسات في كثير من الأحيان بعد إزالة الشامات في الظهر والأطراف العلوية) ؛
- فترة الإزالة (بشكل رئيسي في غضون ستة أشهر بعد العملية).
الطريقة الموصى بها لإزالة الحمى المتكررة هي الاستئصال الجراحي ثم الفحص النسيجي.
يمكن إزالة وحمة يسبب سرطان الجلد؟
لا يمكن أن تعطي الإزالة الكاملة والمتزامنة للحمة دفعة لتطوير عملية خبيثة. ومع ذلك ، يمكن استفزاز الورم الميلانيني عن طريق خزعة جزئية ، لذلك لا يوصى بإجراء ذلك في مثل هذا الحجم: إذا لزم الأمر ، يتم أخذ مسحات سطحية فقط للفحص النسيجي ، بشرط وجود تلف أو تشققات أو تآكل على الورم.
يحدث التنكس الخبيث أيضًا بعد الاستئصال الجزئي لعناصر الحمى ، لذلك لا يمارس مثل هذا التدخل عادةً. تتم إزالة البقعة أو النتوء تمامًا ، وبعد ذلك يتم إرسال المادة الحيوية للفحص النسيجي. في هذه الحالة ، فإن خطر الإصابة بالأورام الخبيثة غائب عمليًا.
الرعاية بعد هذا الإجراء
الشرط الرئيسي لتجديد الأنسجة سريعًا وعالي الجودة بعد إزالة الوعاء هو الامتثال لجميع التوصيات الطبية. لمدة 10-14 يومًا بعد الإجراء ، يجب اتباع القواعد التالية:
- لا تلمس أو تزيل القشرة المتكونة من الجرح ؛
- علاج منطقة الإزالة بالأدوية التي يصفها الطبيب ؛
- بعد التفريغ المستقل للقشرة ، استخدم مراهم خاصة للشفاء وقابلة للامتصاص ؛
- لا تبلل الجرح حتى تتم إزالة القشرة ؛
- لا تضع مستحضرات التجميل في منطقة التشغيل ؛
- لا تعرض المنطقة التي تمت إزالتها للحمة للأشعة فوق البنفسجية ، ولا تأخذ حمامًا شمسيًا ولا تزور مقصورة التشمس الاصطناعي ؛
- لا تشرب الكحول (حتى لا تسبب نزيفًا بسبب توسع الأوعية).
إذا تم كل شيء بشكل صحيح ، فسيتم تقليل خطر حدوث عواقب غير سارة إلى الصفر.
كيف تعالج الجرح بعد إزالة الحمى؟
بعد إجراء إزالة الحمى ، يتم علاج الجرح مرتين في اليوم ، في الصباح والمساء. للمعالجة ، يتم استخدام محلول وردي من برمنجنات البوتاسيوم أو المستحضر الصيدلاني Fukortsin. يمكنك رش سطح الجرح بالبانوسين. بعد بضعة أيام ، وفقًا لتقدير الطبيب ، يتم وصف المستحضرات الخارجية ذات التأثير التصالحي ، مثل Bepanten و Solcoseryl و Emalan وكذلك مرهم methyluracil.
لمدة 5-10 أيام ، يجب ألا تبلل الجرح ، بل يجب أن تقشر القشرة الناتجة. إذا كان الماء لا يزال يلامس الجرح ، فيجب تجفيفه بمحلول كحول: صبغة آذريون أو دنج ، وحتى محلول عادي من اللون الأخضر اللامع سيفي بالغرض.
بعد تفريغ القشرة من تلقاء نفسها وانكشاف الجلد "الشاب" الوردي ، من الممكن تشحيم السطح باستخدام مستحضرات ترميمية - على سبيل المثال ، Contractubex ، Bruise-off ، Rescuer ، إلخ. يتم وضع المراهم 2-4 مرات في اليوم. يمكن أن تتراوح مدة العلاج من 3-4 أسابيع إلى عدة أشهر.
في المستقبل ، من أجل تجنب التغيرات في التصبغ ، يتم تزييت المنطقة المتضررة بانتظام باستخدام واقيات الشمس بعامل حماية من الشمس 15-30 ، وخلال فترات زيادة النشاط الشمسي - باستخدام عامل حماية من الشمس 50.
مدة الشفاء والشفاء التام بعد إزالة الحمى فردية. يتراوح هذا المصطلح عادة من 2-3 أسابيع إلى 1.5-2 شهر. يستغرق الشفاء وقتًا أطول قليلاً في المرضى المسنين ومرضى السكر والأشخاص الذين يعانون من ضعف في جهاز المناعة.

