خبير طبي في المقال
منشورات جديدة
الورم الدبقي في الدماغ
آخر مراجعة: 29.06.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
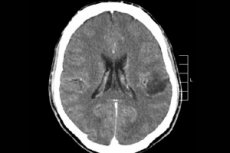
من بين الأورام العديدة التي تصيب الجهاز العصبي المركزي، يُعد ورم الدماغ الدبقي أكثرها تشخيصًا. هذا المصطلح شامل، إذ يجمع هذا الورم جميع بؤر الخلايا الدبقية القليلة التغصن والخلايا النجمية المنتشرة، مثل ورم الخلايا النجمية وورم الخلايا النجمية، وما إلى ذلك. قد تختلف درجة الخباثة في هذا الورم، إذ يتكون من هياكل دبقية - خلايا متمركزة حول الخلايا العصبية. تتركز الأورام الدبقية بشكل رئيسي في نصفي الكرة المخية، وجدران بطينات الدماغ، والتصالبة - منطقة التقاطع الجزئي لألياف العصب البصري. خارجيًا، يكون الورم عقديًا بلون وردي أو محمر، ذو شكل دائري أو مغزلي مع حدود غير واضحة. [ 1 ]
علم الأوبئة
في حوالي 5% من الحالات، ترتبط الأورام الدبقية بأمراض وراثية، وخاصةً الورم العصبي الليفي ومتلازمات أخرى ذات وراثة سائدة. ويشير الخبراء إلى أن الغالبية العظمى من أورام الدماغ الدبقية تتطور بشكل متقطع، أي دون سبب واضح.
بشكل عام، تُمثل الأورام الأولية في الجهاز العصبي المركزي حوالي 2% من جميع الأورام، أي ما يزيد قليلاً عن 21 حالة لكل مائة ألف نسمة. من بينها، تحدث الأورام الدبقية بنسبة 35-36% من الحالات، وأكثر من 15% منها أورام دبقيّة.
وفقًا لبعض البيانات، يصيب الورم الدبقي الرجال أكثر من النساء - ويعتبر الورم شائعًا بشكل خاص بين الأشخاص الذين تزيد أعمارهم عن 50 عامًا.
ازداد انتشار الأورام الدبقية بين كبار السن بشكل ملحوظ في العقود الأخيرة. ولم تُحدد أسباب هذه الظاهرة بعد.
وفقًا لتعريف منظمة الصحة العالمية، تم تحديد ثلاثة أنواع رئيسية من أورام الخلايا الدبقية، تختلف في خصائصها النسيجية. وهي أورام الخلايا الدبقية القليلة التغصن، وأورام الخلايا النجمية، وأورام الخلايا النجمية القليلة التغصن المركبة. لم يُحدَّد معدل حدوث كل نوع فرعي من الأورام الخبيثة المنخفضة بشكل موثوق. تشير بعض الدراسات إلى زيادة في معدل حدوث أورام الخلايا الدبقية القليلة التغصن من 5% إلى 30%، وانخفاض في معدل حدوث الأورام النجمية.
الأورام الدبقية قادرة على التسلل إلى أنسجة المخ، والغالبية العظمى من البؤر منخفضة الدرجة تصبح خبيثة في غضون بضع سنوات. [ 2 ]
الأسباب الأورام الدبقية في الدماغ
الورم الدبقي الدماغي هو مجموعة كاملة من الأورام، تشترك في تكوينها من هياكل دبقية للجهاز العصبي المركزي تقع في أنسجة الدماغ. تنقسم هذه الأورام إلى نوعين نسيجيين: أورام دبقية شديدة الخباثة وأورام دبقية منخفضة الخباثة.
إن مصدر تكوين النمو هو الخلايا الدبقية (الخلايا النجمية، الخلايا القليلة التغصن)، والتي توفر الأساس البنيوي وقابلية البقاء للخلايا العصبية في الدماغ.
تختلف عمليات الأورام الدبقية اختلافًا كبيرًا في بنيتها، والتغيرات الطفرية في الجينات، وشراستها، وسماتها السريرية، وخصائصها التشخيصية، واستجابتها للعلاج، وتوقعات المرضى. تختلف الأورام الجنينية والبطانية العصبية في الجهاز العصبي المركزي - وخاصةً أورام الخلايا النخاعية والأورام البطانية العصبية - في بنيتها النسيجية، ولكنها تتشابه في علاجها.
تم تصنيف العناصر الدبقية لأول مرة كفئة هيكلية منفصلة للجهاز العصبي في أواخر القرن التاسع عشر.
يتكون نسيج الخلايا الدبقية من خلايا تؤدي وظائف مساعدة: تغذية، ودعم، وحماية، وإفراز. تتواجد الخلايا العصبية والخلايا الدبقية معًا، وتشكلان معًا الجهاز العصبي، ولها أهمية بالغة في العمليات الحيوية العامة للكائن الحي.
يتم تصنيف الخلايا الدبقية بشكل تقريبي إلى عدة أشكال رئيسية: الخلايا النجمية، والخلايا القليلة التغصن، والخلايا البطانية، والخلايا الدبقية الصغيرة.
حتى الآن، لا يستطيع العلماء الإجابة على السؤال المتعلق بالأسباب الموثوقة لتكوين أورام الخلايا الدبقية العصبية. يُفترض أن للتأثيرات الإشعاعية، والأمراض المُعدية، والتسمم (وخاصةً الكيميائي والمهني) دورًا سلبيًا في ذلك. كما أن للعامل الوراثي أهمية أيضًا.
تنشأ أورام الدماغ الدبقية من خلايا دبقية عصبية شاذة تعاني من خلل وراثي يؤدي إلى نمو ووظيفة غير طبيعية - وتُسمى هذه البُنى "غير ناضجة". غالبًا ما توجد الخلايا غير المكتملة في منطقة واحدة، حيث يتشكل الورم.
ببساطة، تكوّن الخلايا الدبقية هو نتيجة نمو عشوائي ومتقطع لخلايا الدبق العصبي المعدّلة. يمكن أن تتطور هذه العملية من الخلايا البطانية العصبية، والخلايا الدبقية القليلة التغصن، والخلايا النجمية (بما في ذلك الخلايا العملاقة والخلايا اللاأرومية). [ 3 ]
عوامل الخطر
على الرغم من حقيقة أن الخبراء لا يستطيعون تحديد أسباب تكوين أمراض الأورام الدبقية بدقة، إلا أنه في بعض الحالات يمكن منع ظهورها من خلال القضاء على عوامل الخطر الرئيسية:
- للتعرض للإشعاع المؤين نشاط مسرطن، وقد يُسبب الإصابة بسرطان الدم وتكوين أورام سرطانية كثيفة البنية، حتى لدى الشباب. كما أن الإجراءات الطبية الإشعاعية المتكررة وغير المعقولة، والأشعة فوق البنفسجية (بما في ذلك الاستلقاء تحت أشعة الشمس) تُعتبر من الآثار المسرطنة المحتملة، وقد تُسبب ظهور أورام في أعضاء مختلفة، بما في ذلك الدماغ.
- غالبًا ما ترتبط الآثار الضارة المهنية والتسممات بتطور الأورام السرطانية. ويُعتبر إنتاج المطاط والزجاج، والمبيدات الحشرية والوقود، والمعادن والمنسوجات، والدهانات والكواشف المخبرية، من الصناعات شديدة الخطورة. ويتعرض للخطر العاملون في صناعات الفضاء والطيران والفحم والمعادن، ومصانع الكيماويات والمنتجات الثانوية، ومواد البناء والأقطاب الكهربائية، والوقود ومواد التشحيم، والبلاستيك والمونومرات.
- يُعد تلوث الهواء والماء والتربة مسؤولاً عن ما يصل إلى 4% من جميع أمراض السرطان في العالم. تدخل المواد المسرطنة، الموجودة بكميات كبيرة في البيئة، الجسم مع استنشاق الهواء ومياه الشرب والغذاء. ويُعتبر العيش في مناطق غير آمنة بيئيًا - بالقرب من المنشآت الصناعية الكبيرة ومحطات النقل المزدحمة - خطيرًا للغاية.
- الأمراض المُعدية، وخاصةً العدوى الفيروسية، قد تُهيئ أيضًا ظروفًا مُلائمة لنمو الأورام. من المهم مراعاة ذلك والتطعيم مُسبقًا، بالإضافة إلى الوقاية من الأمراض المُعدية والطفيلية.
- ويعتبر التسمم بالتبغ والكحول من عوامل الخطر للإصابة بالعديد من أنواع السرطان، وليس فقط أورام الدماغ الدبقية.
- قلة النشاط البدني، زيادة الوزن، سوء التغذية، الاضطرابات الأيضية، إصابات الرأس، أمراض الأوعية الدموية - عوامل إجهاد إضافية يمكن أن تثير بداية الاضطرابات داخل الخلايا.
- يعتبر التقدم في السن الفترة الأكثر شيوعا لتطور الأورام في الجسم، لذلك يجب على الأشخاص الذين تزيد أعمارهم عن 55 عامًا أن يهتموا بصحتهم بشكل خاص.
ومع ذلك، فإن عامل الخطر الرئيسي والأهم لتطور الورم الدبقي يظل الاستعداد الوراثي.
طريقة تطور المرض
حتى الآن، لدى الخبراء عدد من الافتراضات حول تطور أورام الدماغ الدبقية. لكل نظرية أسسها الخاصة، إلا أن العلماء لم يحددوا بعد الآلية المرضية الوحيدة الصحيحة والموثوقة. في معظم الحالات، نتحدث عن العوامل التالية في تطور الأورام:
فشل التكوين الجنيني، والذي يتمثل في تعطيل وضع الأعضاء وتكوين هياكل خلوية "خاطئة"؛
- التعرض للأشعة المؤينة والمواد المسرطنة المحتملة في شكل مواد كيميائية، والمواد المضافة إلى الأغذية، وما إلى ذلك؛
- صدمة في الرأس؛
- اضطرابات الجينات التي تنتقل من جيل إلى جيل (الورم الدبقي "العائلي")؛
- خلل في المناعة، والتهابات عصبية.
تتميز معظم الأورام الدبقية بنمو منتشر، مع اختراقها لأنسجة الدماغ الطبيعية المحيطة. وحسب درجة الخباثة، يمكن أن يتطور الورم لعدة سنوات دون ظهور أي أعراض. في حال تطوره بشكل عدواني، تتزايد الأعراض بسرعة على مدار عدة أشهر.
جزء من عملية نشوء الأورام يعود إلى تغيرات خلل التخلق الجنيني.
يمكن أن يتأثر جذع الدماغ بمستويات مختلفة: يختلف الورم الدبقي المنتشر في جذع الدماغ، بدوره، من الناحية التشريحية والمورفولوجية والسريرية. بعض هذه الأورام - وخاصةً الورم الدبقي في صفيحة الشلل الرباعي - قد يكون حميدًا نسبيًا، دون أي علامات تطور. من ناحية أخرى، يتميز الورم الدبقي الجسري بخباثة خاصة، وعدوانية، وسوء تشخيص.
الآفات المنتشرة في هياكل الدماغ، والتي تشارك فيها أكثر من ثلاث مناطق تشريحية من نصفي الكرة المخية الكبيرة في العملية المرضية، مع احتمال حدوث تباعد حول البطينين والمرور عبر الجسم تسمى الورم الدبقي. [ 4 ]
هل الورم الدبقي في المخ وراثي؟
من المخاطر المؤكدة لتكوّن ورم الدماغ الدبقي عامل وراثي، أي وجود أورام دماغية مشابهة أو أخرى لدى الأسلاف المباشرين أو في الجيل نفسه. ويفاقم التعرض الإشعاعي والتعرض المنتظم أو المطول لمواد مسرطنة محتملة هذه الحالة.
لا تقتصر إمكانية توريث الأورام الدبقية على الأمراض الموروثة، بل تشمل أيضًا الأمراض المصحوبة بزيادة نمو الورم بغض النظر عن موقعه - على وجه الخصوص، قد تشمل الورم العصبي الليفي من النوعين 1 و2، ومتلازمة لي-فراوميني، ومتلازمة هيبل لينداو. غالبًا ما تُكتشف في خلايا الورم الدبقي تغيرات في جينات أو كروموسومات معينة.
ملخص الأمراض الرئيسية المرتبطة بتطور الورم الدبقي لدى البشر في الجدول:
علم الأمراض |
كروموسوم |
جين |
مجموعة متنوعة من الأورام |
متلازمة لي-فراوميني |
17р13 |
تي ار 53 |
الأورام العصبية الجلدية، الورم النجمي. |
الورم العصبي الليفي |
17q11 |
NF1 |
ورم العصب البصري الدبقي، ورم نجمي شعري، ورم عصبي ليفي |
متلازمة توركوت |
3 مساءً 21، 7 مساءً 22 |
HMLH1، HPSM2 |
ورم الخلايا النجمية |
التصلب الدرني (متلازمة بيرنفيل). |
9q34، 16p13 |
TSC1، TSC2 |
ورم نجمي تحت البطانية الخلوية العملاقة |
بغض النظر عن طبيعة الورم الدبقي، سواءً كان حالةً متفرقةً أو مرضًا وراثيًا، فهو اضطرابٌ يُعبّر عن جينٍ مُعدّلٍ مرضيًا. وباستثناء الأورام الناتجة عن تأثيرات التعلم، لا تزال أسباب التغيرات الجينية في حالاتٍ أخرى غير واضحة.
الأعراض الأورام الدبقية في الدماغ
تعتمد سمات الأعراض البؤرية بشكل مباشر على منطقة تواجد الورم الدبقي في الدماغ وتصبح نتيجة لجميع أنواع الاضطرابات الغدد الصماء أو ضغط الأنسجة العصبية أو العمليات التدميرية المحلية.
إذا كان الورم يقع في المنطقة الجدارية، فإن الشخص يعاني من مظاهر مثل النوبات، واضطرابات الحسية، وضعف السمع.
عندما يتم توطين الورم الدبقي في منطقة نصف الكرة المسيطرة، يتم الكشف عن اضطرابات الكلام، وفقدان القدرة على الكتابة، وفقدان القدرة على الكلام.
غالبًا ما تكون أورام الفص الصدغي مصحوبة بنوبات تشنجية، وفقدان القدرة على الكلام، وضعف حاسة الشم والوظيفة البصرية، وضيق التنفس.
عندما يرتفع الضغط داخل الجمجمة، تتطور صورة مقابلة مع تقييد المجالات البصرية، وشلل عضلات العين، والشلل النصفي.
نظرًا لخصوصية عملية الورم، يصاحب ورم الدماغ الدبقي دائمًا أعراض عصبية، بدرجات متفاوتة. في البداية، يُلاحظ ضعف عام ملحوظ، ويرغب المريض باستمرار في النوم، وتضعف قدرته على العمل، وتتباطأ عمليات التفكير. في هذه المرحلة، يزداد خطر التشخيص الخاطئ، وبالتالي وصف العلاج الخاطئ. من بين الأعراض غير المحددة الأخرى:
- اضطرابات الدهليزي، بما في ذلك المشي غير الثابت، وفقدان التوازن (على سبيل المثال، عند ركوب الدراجة أو صعود السلالم)، والخدر في الأطراف، وما إلى ذلك؛
- تدهور تدريجي في الرؤية وتضاعف الصورة المرئية؛
- تدهور وظيفة السمع؛
- كلام غير واضح؛
- الغثيان والقيء على شكل نوبات مستقلة عن الطعام والشراب؛
- إضعاف عضلات المحاكاة وعضلات الوجه الأخرى؛
- عدم الراحة عند البلع؛
- الصداع المنتظم (غالبا في ساعات الصباح).
تتسع الصورة السريرية وتتفاقم تدريجيًا: لدى بعض المرضى، يحدث ذلك ببطء، وفي حالات أخرى فجأةً، حرفيًا "أمام أعينهم"، خلال بضعة أسابيع. في الحالة الأخيرة، نتحدث عن ورم دبقي دماغي عدواني سريع التطور.
العلامات الأولى
لا تظهر أعراض واضحة للورم الدبقي الدماغي في المراحل المبكرة من النمو. غالبًا ما تُفهم الأعراض الأولى على أنها علامات لأمراض أخرى أقل خطورة.
بشكل عام، تتنوع الصورة السريرية للورم الدبقي، وتحددها موقع وحجم البؤرة المرضية. مع نمو الورم، تتطور أعراض دماغية عامة وتزداد:
- آلام الرأس المستمرة والمنتظمة والتي لا تستجيب للأدوية القياسية (الأدوية غير الستيرويدية المضادة للالتهابات)؛
- الغثيان المتقطع، وأحيانا يصل إلى حد التقيؤ؛
- شعور غير مريح وثقل في منطقة مقلة العين؛
- النوبات.
تزداد حدة الأعراض الدماغية بشكل خاص عندما ينمو الورم في البطينين أو الجهاز السائل الدماغي الشوكي. يضعف تصريف السائل الدماغي الشوكي، ويرتفع الضغط داخل الجمجمة، ويتطور استسقاء الرأس. تؤثر هذه العملية على جزء معين من الدماغ، مما يؤثر على تطور الحالة السريرية المناسبة.
- هناك مشاكل في الوظيفة البصرية؛
- إعاقة في الكلام؛
- تحدث اضطرابات الدهليزي (الدوخة، وضعف تنسيق الحركات)؛
- شلل، شلل في الذراعين والساقين؛
- - ضعف الذاكرة والتركيز؛
- يتم إعاقة العمليات الفكرية؛
- تظهر اضطرابات سلوكية.
في المرحلة الأولية، تكون الأعراض غائبة تقريبًا، أو تكون طفيفة جدًا بحيث لا تلفت الانتباه. لهذا السبب، ينصح الخبراء بشدة بإجراء فحوصات وقائية دورية. فكلما تم اكتشاف الورم مبكرًا، زادت فرص الشفاء والنجاة. [ 5 ]
ورم دبقي في الدماغ عند الطفل
من بين أورام الدماغ العديدة التي تُصيب الأطفال، تتراوح نسبة الأورام الدبقية بين 15 و25%. يمكن أن يُصاب الأطفال بهذا المرض في أوائل سن المراهقة وأوائل العشرينات، مع أن إصابة الأطفال دون سن الثالثة بهذا المرض نادرة جدًا.
يبدأ المرض على خلفية طفرة في الخلايا الدبقية. وحتى الآن، لا توجد إجابة واضحة على سؤال سبب حدوث هذه الطفرة.
الشيء الوحيد الذي تم تعلمه بشكل موثوق هو أن بعض الأمراض الوراثية المرتبطة بزيادة خطر نمو الورم تزيد من احتمالية الإصابة بورم الدماغ أيضًا.
بالإضافة إلى ذلك، وجد العلماء أن الخلايا الدبقية قد تُعاني من تباعد في الجينات أو الكروموسومات الفردية. ونتيجةً لهذا الاضطراب، تُفعّل آلية طفرة غير وراثية. ومن المُحتمل أن يحدث هذا في إحدى المراحل الأولى من النمو.
من الثابت أن وجود سرطان الدم الحاد أو ورم الشبكية في تاريخ الطفل، أو تعرض الدماغ للإشعاع لأي سبب آخر، يزيد بشكل كبير من مخاطر تكوين الورم الدبقي (بعد فترة زمنية معينة).
تعتمد أعراض الطفولة على درجة الخباثة وموقع البؤرة المرضية. ويُميّز بين الأعراض المحددة وغير المحددة:
- الأعراض غير المحددة غير مرتبطة بمنطقة الورم الدبقي. قد تشمل الأعراض الشائعة ألمًا في الرأس، ودوارًا، وضعفًا في الشهية، وقيئًا غير مرتبط بتناول الطعام، وفقدانًا للوزن (لأسباب غير معروفة)، وشعورًا مستمرًا بالتعب، وانخفاضًا في الأداء الأكاديمي، وصعوبة في التركيز، واضطرابات سلوكية. تنجم هذه الأعراض عن ضغط على الهياكل داخل الجمجمة، والذي يمكن تفسيره بضغط مباشر من الكتلة النامية، واضطراب في دوران السائل الدماغي الشوكي. هناك خطر الإصابة بالقيلة المائية الدماغية.
- تعتمد الأعراض المحددة على الموقع المباشر للبؤرة المرضية الدبقية. على سبيل المثال، عادةً ما يصاحب الورم المخيخي اضطراب في المشية والتوازن لدى الأطفال. تتجلى إصابة الدماغ الكبير بنوبات تشنجية، ونمو الورم في النخاع الشوكي - شلل العضلات. قد يتدهور بصر الطفل بشكل حاد، أو يضطرب وعيه، أو يضطرب نومه، أو تحدث مشاكل نمو أخرى.
وكقاعدة عامة، في مرحلة الطفولة، يظهر الورم الدبقي الخبيث في غضون أسابيع أو أشهر قليلة من تطوره: وغالبًا ما يتميز بالنمو السريع وغير المنضبط للورم.
يُعالج الأطفال المصابون بأورام الدبقية الخبيثة من قِبل أطباء في مراكز طب الأطفال السريرية المتخصصة في أورام الأطفال. وعادةً ما يُستخدم العلاج الجراحي، والعلاج الإشعاعي، والعلاج الكيميائي.
أهم خطوة علاجية هي جراحة الأعصاب. كلما كانت أكثر جذرية، زادت فرص شفاء الطفل. لكن التدخل الجراحي ليس ممكنًا دائمًا: فقد تنشأ مشاكل على وجه الخصوص عند إزالة أورام جذع الدماغ الدبقية، وكذلك عند العلاج الإشعاعي للأطفال دون سن الثالثة.
يصعب استئصال أورام الدماغ المركزي (الدماغ المتوسط والدماغ المتوسط) تمامًا، نظرًا لخطر تلف الأنسجة السليمة. في حال استحالة استئصال الورم بالكامل، يُوصف للمريض علاجٌ مُلطِّف.
يُعالَج الأطفال المصابون بالأورام الدبقية الخبيثة وفقًا لبروتوكولات موحدة حُدِّدت من خلال تجارب سريرية مُراقَبة بدقة. البروتوكولات الأكثر شيوعًا هي:
- HIT HGG 2007: يتعلق بمعالجة الأطفال الذين تتراوح أعمارهم بين 3 و17 عامًا.
- HIT SKK: مناسب للأطفال الرضع (حتى عمر ثلاث سنوات) ولا يتضمن علاجات إشعاعية.
إحصائيات بقاء الأطفال المصابين بالأورام الدبقية ليست متفائلة بشكل عام. ومع ذلك، لا يُمكن التنبؤ مُسبقًا بفعالية إجراءات العلاج المُتبعة لطفل مُعين. من المهم اتباع جميع تعليمات الطبيب بدقة، مما يزيد بشكل كبير من فرص الشفاء.
إستمارات
يمكن أن تكون الأورام الدبقية منخفضة الخباثة وعالية الخباثة، مع نمو مكثف وقابلية للانتقال. من المهم فهم أن انخفاض الخباثة لا يعني بالضرورة سلامة الورم. أي ورم دماغي يُنشئ حجمًا إضافيًا، ويضغط على هياكل الدماغ، مما يؤدي إلى نزوحها وزيادة الضغط داخل الجمجمة. ونتيجة لذلك، قد يموت المريض.
هناك نوعان رئيسيان من الأورام النجمية الخبيثة: أورام الخلايا الدبقية والأورام النجمية اللاأرومية، ويُقسّم كل منهما وفقًا للتغيرات الجزيئية. الأورام الخبيثة الثانوية التي تتطور من الأورام النجمية، والتي تتميز بدرجة خباثة منخفضة، غالبًا ما تُلاحظ لدى المرضى الشباب. أما الأورام الدبقية الخبيثة في البداية، فتظهر بشكل أكثر شيوعًا لدى المرضى المسنين.
اعتمادًا على الموقع الهيكلي، تأتي الأورام الدبقية في:
- فوق الخيمة (تقع فوق المخيخ في منطقة البطينات الجانبية، نصفي الكرة المخية الكبيرين)؛
- تحت الخيمة (تقع أسفل المخيخ في الحفرة القحفية الخلفية).
وفقًا للخصائص النسيجية، يتم التمييز بين هذه الأنواع من الأورام الدبقية:
- الورم الدبقي النجمي هو الأكثر شيوعًا. وينقسم بدوره إلى ورم عقدي وورم منتشر (يتميز الأخير بنمو سريع ونمط شبيه بالسكتة الدماغية).
- ورم الخلايا الدبقية القليلة التغصن - يصيب 5% من المرضى. يتميز بتحجرات - مناطق تكلس، غالبًا في الفص الجبهي.
- ورم دبقي بِطاني عصبي - ينمو من البُنى المُبطِّنة لجدران القناة المركزية للحبل الشوكي والبطينين. غالبًا ما ينمو في سُمك مادة الدماغ، وكذلك في تجويفه.
من الممكن أيضًا وجود بؤر مرضية مختلطة مثل الورم البطاني العصبي الفرعي، والورم النجمي القليل، وما إلى ذلك.
يتم تصنيف جميع الأورام الدبقية إلى المراحل التالية:
- أورام حميدة نسبيا بطيئة النمو بدون أعراض سريرية واضحة.
- أورام دبقيه "حدودية" بطيئة النمو تتحول تدريجيا إلى المرحلة الثالثة وما بعدها.
- الورم الدبقي الخبيث.
- ورم دبقي خبيث ذو نمو وانتشار عدواني شديد، مع تشخيص سيئ.
كلما انخفضت مرحلة الخباثة، قلّ احتمال انتشار الورم المُستأصل وتكراره، وزادت فرص شفاء المريض. ويُشكّل الورم الأرومي الدبقي متعدد الأشكال الخطر الأكبر، وهو عملية ضعيفة التمايز ذات نمو وتطور مكثفين. [ 6 ]
المتغيرات المحتملة والأكثر شيوعًا لورم الخلايا العصبية:
- يقع الورم الدبقي المصحوب بآفات في جذع الدماغ والجسر في منطقة اتصال الدماغ بالحبل الشوكي. وهناك تتمركز مراكز عصبية مهمة مسؤولة عن وظائف الجهاز التنفسي والقلب والحركة. في حال تضرر هذه المنطقة، يضطرب عمل الجهاز الدهليزي والجهاز الكلامي. وغالبًا ما يُكتشف هذا الورم في مرحلة الطفولة.
- يؤثر الورم الدبقي البصري على الخلايا الدبقية العصبية المحيطة بالعصب البصري. يسبب هذا المرض ضعفًا بصريًا وجحوظًا في العين. وينتشر بشكل أكبر لدى الأطفال.
- يتميز الورم الدبقي العصبي الخبيث المنخفض بنمو بطيء، ويتمركز غالبًا في نصفي الكرة المخية الكبيرين والمخيخ. ويكثر حدوثه لدى الشباب (المراهقين والشباب في سن العشرين تقريبًا).
- الورم الدبقي في الجسم الثفني هو أكثر شيوعًا لدى الأفراد الذين تتراوح أعمارهم بين 40 و60 عامًا ويتم تمثيله بشكل شائع بالورم الأرومي الدبقي.
- يتمركز الورم الدبقي في التصالب البصري في منطقة الوصلة البصرية، لذا فهو يصاحبه قصر نظر، وفقدان في مجال الرؤية، واستسقاء رأسي انسدادي، واضطرابات الغدد الصماء العصبية. يمكن أن يحدث في أي عمر، ولكنه يصيب بشكل أكثر شيوعًا مرضى الورم العصبي الليفي من النوع الأول.
المضاعفات والنتائج
الأورام الدبقية منخفضة الخباثة (الدرجة الأولى والثانية، شديدة الخباثة - مثل ورم الخلايا النجمية، وورم الخلايا النجمية القليلة التغصن، وورم الخلايا النجمية القليلة التغصن، وورم الخلايا النجمية الصفراء متعدد الأشكال، إلخ) وشديدة الخباثة (الدرجتان الثالثة والرابعة - ورم الخلايا النجمية، وورم الخلايا النجمية القليلة التغصن، وورم الخلايا النجمية القليلة التغصن). وتُعدّ أورام الدرجة الرابعة خبيثة بشكل خاص.
يُعد تشخيص ورم جذع الدماغ الدبقي غير مواتٍ للغاية، خاصةً لأنه يصيب منطقةً دماغيةً كهذه، حيث تتركز أهم الوصلات العصبية بين الدماغ والأطراف. حتى ورم صغير نسبيًا في هذه المنطقة يكفي لتدهور حالة المريض بسرعة وإحداث الشلل.
تحدث عواقب وخيمة مماثلة عند إصابة مناطق أخرى من الدماغ. غالبًا ما يكون الورم في القشرة المخية، مما لا يمنح المريض فرصة لعمر طويل رغم العلاج. وغالبًا ما يكون ذلك ممكنًا فقط لتأجيل الوفاة.
وفقًا للإحصاءات الطبية، غالبًا ما يتراوح معدل البقاء على قيد الحياة لمدة خمس سنوات بين 10% و20% فقط. مع أن هذه الأرقام تعتمد بشكل كبير على درجة الخباثة والموقع الدقيق وحجم التدخل الجراحي المُجرى. بعد الإزالة الكاملة للبؤرة المرضية، يرتفع معدل البقاء على قيد الحياة بشكل ملحوظ (يصل أحيانًا إلى 50%). يؤدي عدم تلقي العلاج أو استحالة تقديمه (لسبب أو لآخر) إلى وفاة المريض حتمًا.
تتمكن غالبية أورام الخلايا الدبقية الخبيثة المنخفضة من التسلل إلى أنسجة المخ والتحول إلى أورام خبيثة على مدى عدة سنوات.
يعتبر الخبراء أن خطر تكرار الورم الدبقي "محتمل للغاية". ومع ذلك، لا ينبغي إهمال العلاج: من المهم ضمان جودة حياة جيدة لأطول فترة ممكنة.
الأورام الدبقية المتكررة لها دائمًا تشخيص أسوأ من الأورام الأولية. ومع ذلك، غالبًا ما تحقق بروتوكولات العلاج الحديثة القائمة على دراسات تحسين العلاج نتائج جيدة بما يكفي للمرضى حتى مع الأورام شديدة الخباثة.
النتائج المحتملة بعد العلاج الكيميائي:
- الهزال، الهزال، اضطرابات الجهاز الهضمي، أمراض الفم؛
- زيادة استثارة الجهاز العصبي المركزي والوهن؛
- تدهور وظيفة السمع والطنين والطنين في الأذنين؛
- النوبات، والاضطرابات الاكتئابية؛
- أزمة ارتفاع ضغط الدم، تغير في نمط الدم؛
- الفشل الكلوي؛
- العمليات التحسسية، تساقط الشعر، ظهور بقع تصبغية على الجسم.
بعد العلاج الكيميائي، يلاحظ المرضى ضعفًا واضحًا في الجهاز المناعي، مما قد يتسبب في تطور العديد من الأمراض المعدية.
التشخيص الأورام الدبقية في الدماغ
يمكن الاشتباه في الإصابة بورم الدماغ من خلال العلامات التالية:
- يُعاني المريض من نوبات صرع موضعية أو عامة، وهي سمة مميزة لموقع الورم في القشرة الدماغية وبطء نموه. تُلاحظ النوبات التشنجية الوعائية لدى 80% من مرضى أورام الخلايا الدبقية منخفضة الدرجة، و30% من مرضى أورام الخلايا الدبقية عالية الدرجة.
- ارتفاع الضغط داخل الجمجمة سمة مميزة للأورام الموجودة في الفصين الجبهي والجداري الأيمن. يصاحب ارتفاع الضغط داخل الجمجمة اضطراب في الدورة الدموية والدورة الدموية، مما يؤدي إلى ظهور ألم مستمر ومتزايد في الرأس، وغثيان مع قيء، واضطرابات بصرية، ونعاس. كما يحدث وذمة في العصب البصري، وشلل في العصب المُحوّل. قد يؤدي ارتفاع الضغط داخل الجمجمة إلى مستويات حرجة إلى الغيبوبة والوفاة. ومن أسباب ارتفاع ضغط العين أيضًا استسقاء الرأس.
- يعاني المريض من توسع في الصورة البؤرية. في تكوينات فوق الخيمة، تتعطل المجالات الحركية والحسية، ويتطور ضعف البصر، وفقدان القدرة على الكلام، والاضطرابات الإدراكية.
إذا اشتبه الطبيب بوجود ورم دماغي، يُفضّل إجراء تصوير بالرنين المغناطيسي مع أو بدون مادة تباين (غادولينيوم) لتحديد موقعه وحجمه وخصائصه الإضافية. إذا تعذر إجراء التصوير بالرنين المغناطيسي، يُجرى التصوير المقطعي المحوسب، ويُستخدم التصوير الطيفي بالرنين المغناطيسي كطريقة للتمييز. على الرغم من غنى هذه الطرق التشخيصية بالمعلومات، لا يُجرى التشخيص النهائي إلا بعد التأكيد النسيجي أثناء استئصال بؤرة الورم.
بناءً على المعايير المذكورة أعلاه، يُنصح ببدء التشخيص بفحص تاريخ المرض بدقة، وتقييم الحالة الجسدية العصبية والحالة الوظيفية. ويُقيّم الوضع العصبي مع تحديد الاضطرابات الفكرية والذاكرة المحتملة.
الفحوصات المخبرية الموصى بها:
- إجراء فحص دم سريري عام كامل؛
- لوحة كيمياء الدم الكاملة؛
- تحليل البول؛
- دراسة تخثر الدم؛
- تحليل العلامات الأورامية (AFP، beta-hCG، LDH - ذات صلة إذا كان هناك اشتباه في وجود آفة في منطقة الغدة الصنوبرية).
لتوضيح النقاط التنبؤية لدى مرضى الورم الأرومي الدبقي والورم النجمي اللاأرومي، يُقيّم طفرة جين IDH1|2-1 ومثيلة جين MGMT. أما لدى مرضى الورم الدبقي القليل التغصن والورم النجمي القليل التغصن، فيُحدد ترميز 1p|19q.
التشخيص الآلي، في المقام الأول، يتمثل في التصوير بالرنين المغناطيسي الإلزامي للدماغ (وأحيانًا للحبل الشوكي). يُجرى التصوير بالرنين المغناطيسي في ثلاثة إسقاطات باستخدام أوضاع T1-2 وFLAIR وT1 القياسية مع التباين.
عند الحاجة يتم إجراء الموجات فوق الصوتية للشبكة الوعائية، والتصوير بالرنين المغناطيسي الوظيفي للأجزاء الحركية والكلامية، بالإضافة إلى تصوير الأوعية الدموية، والتصوير الطيفي، والتصوير بالرنين المغناطيسي، والتروية.
قد تشمل التحقيقات الإضافية ما يلي:
- تخطيط كهربية الدماغ؛
- استشارات مع جراح الأعصاب، طبيب الأورام، طبيب الأشعة، طبيب العيون، طبيب الأشعة.
تشخيص متباين
يتم إجراء التشخيص التفريقي بالضرورة مع الأمراض غير الورمية - على وجه الخصوص، مع النزيف الناجم عن تشوه الشرايين والأوردة، وكذلك مع عمليات إزالة الميالين الكاذبة للورم، والأمراض الالتهابية (داء المقوسات، خراج الدماغ، وما إلى ذلك).
بالإضافة إلى ذلك، يتم التمييز بين بؤرة الورم الأولية ونقائل الجهاز العصبي المركزي.
بفضل إمكانيات التصوير بالرنين المغناطيسي الحديثة، يُمكن إجراء فحوصات تشخيصية دقيقة بما يكفي لتحديد مصدر البؤرة الرئيسية في الجهاز العصبي المركزي. يُجرى تصوير الدماغ بالرنين المغناطيسي مع أو بدون تباين، في وضعي T1 وT2 FLAIR - بثلاثة إسقاطات، أو شرائح رقيقة في إسقاط محوري (وضع SPGR). تتيح هذه الطرق التشخيصية تحديد موقع الورم وحجمه وخصائصه البنيوية بدقة، وعلاقته بالشبكة الوعائية والمناطق الدماغية المجاورة.
بالإضافة إلى ذلك، قد يُجرى التصوير المقطعي المحوسب (مع أو بدون تباين)، وتصوير الأوعية الدموية المقطعي المحوسب (تصوير الأوعية بالرنين المغناطيسي)، وتصوير الأوعية الدموية بالرنين المغناطيسي، وتصوير التروية بالرنين المغناطيسي أو التصوير المقطعي المحوسب، كجزء من التشخيص التفريقي. ويُستخدم التصوير المقطعي المحوسب/التصوير المقطعي بالإصدار البوزيتروني للدماغ مع الميثيونين والكولين والتيروزين وأحماض أمينية أخرى عند الحاجة.
علاج او معاملة الأورام الدبقية في الدماغ
يتكون العلاج النوعي من إجراءات جراحية وكيميائية وإشعاعية. ومن الضروري، إن أمكن، إجراء استئصال كامل لبؤرة الورم، مما يسمح بتخفيف الأعراض بسرعة وتأكيد التشخيص نسيجيًا.
للإشعاع تأثير إيجابي على زيادة متوسط العمر المتوقع للمرضى. تُعطى جرعة إجمالية تتراوح بين 58 و60 غراي، مقسمة على جرعات إشعاعية فردية تتراوح بين 1.8 و2 غراي، كجرعة قياسية. يُشعّع الورم موضعيًا، مع التقاط ما يصل إلى 3 سم حوله. يُعدّ العلاج الإشعاعي أكثر قبولًا مقارنةً بالعلاج الإشعاعي الموضعي. في بعض الحالات، يُنصح بالجراحة الإشعاعية، والتي تشمل التشعيع باستخدام سكين جاما أو دواسة الوقود الخطية، بالإضافة إلى العلاج بالبورون لالتقاط النيوترونات.
تُعدّ الحاجة إلى العلاج الكيميائي المساعد أمرًا مثيرًا للجدل. في بعض الحالات، سمحت مستحضرات النيتروسويوريا بزيادة متوسط العمر المتوقع للمرضى لمدة تصل إلى عام ونصف، إلا أن بعض نتائج استخدام هذه المستحضرات الكيميائية كانت سلبية. واليوم، تُستخدم العوامل السامة للخلايا، والعلاج المساعد قبل العلاج الإشعاعي، والأدوية المركبة، والعلاج الكيميائي داخل الشرايين، أو العلاج الكيميائي بجرعات عالية مع إجراء المزيد من زراعة الخلايا الجذعية، بشكل نشط.
بشكل عام، من أجل العلاج الناجح للأورام الدبقية، فإن اتباع نهج شامل أمر مهم للغاية، ويعتمد مدى هذا النهج على موقع ودرجة خباثة الكتلة وحجمها والصحة العامة للمريض.
فيما يتعلق بورم جذع الدماغ الدبقي، نادرًا ما يُستخدم التدخل الجراحي. موانع الجراحة الرئيسية هي منطقة توطين الورم - أي قربه من الأعضاء الحيوية. في بعض الحالات، يمكن إزالة الورم الدبقي من الجذع باستخدام أساليب الجراحة المجهرية، مع العلاج الكيميائي قبل الجراحة وبعدها. هذا التدخل معقد للغاية ويتطلب مؤهلات خاصة من جراح أعصاب.
تُعدّ جراحة الإشعاع، وخاصةً الجراحة التجسيمية مع التعرض لجرعات تأين عالية، فعّالة للغاية. ويُتيح استخدام هذه التقنية في المراحل المبكرة من تطور الورم أحيانًا تحقيق شفاء مُطوّل أو حتى شفاء تام للمريض.
غالبًا ما يُدمج الإشعاع مع العلاج الكيميائي، مما يُحسّن فعالية التدخلات ويُخفّف العبء الإشعاعي. في حالة الأورام الدبقية، لا تُحقق جميع العوامل الوقائية الكيميائية نجاحًا علاجيًا، لذا تُوصف كل حالة على حدة، وتُعدّل الوصفات الطبية عند الضرورة.
لتقليل الألم وخفض الضغط داخل الجمجمة، بغض النظر عن العلاج الرئيسي، يتم وصف العلاج العرضي - على وجه الخصوص، أدوية الكورتيكوستيرويد، ومسكنات الألم، والمهدئات.
الأدوية
تؤثر أدوية الكورتيكوستيرويد على التورم، وتُخفف من حدة الأعراض العصبية لعدة أيام. ومع ذلك، نظرًا لآثارها الجانبية المتعددة وزيادة احتمالية التفاعلات الضارة مع أدوية العلاج الكيميائي، تُستخدم جرعات ضئيلة الفعالية من الستيرويدات، ويُوقف استخدامها في أسرع وقت ممكن (مثلًا بعد الجراحة).
تُستخدم مضادات الاختلاج بشكل منهجي كإجراء وقائي ثانوي لدى المرضى الذين سبق أن عانوا من نوبات صرع. قد تُسبب هذه الأدوية أعراضًا جانبية خطيرة، كما قد تتفاعل مع أدوية العلاج الكيميائي.
تعتبر مضادات التخثر ذات أهمية خاصة في مرحلة ما بعد الجراحة، حيث أن مخاطر تكوين التهاب الوريد الخثاري في الورم الدبقي مرتفعة للغاية (تصل إلى 25٪).
يُتوقع الحصول على تأثير جيد من تناول مضادات الاكتئاب ومضادات القلق. غالبًا ما يُساعد تناول ميثيلفينيديت بجرعة 10-30 ملغ يوميًا على جرعتين على تحسين القدرات الإدراكية، وتحسين جودة الحياة، والحفاظ على القدرة على العمل.
يتم التخلص من الفشل العصبي وعلامات الوذمة الدماغية (ألم في الرأس، اضطرابات الوعي) باستخدام أدوية الكورتيكوستيرويد - وخاصة بريدنيزولون أو ديكساميثازون. |
يُختار نظام وجرعة الكورتيكوستيرويدات بشكل فردي، مع الالتزام بالجرعة الفعالة الدنيا. في نهاية دورة العلاج، يُسحب الدواء تدريجيًا. |
يتم تناول الكورتيكوستيرويدات مع الأدوية التي تحمي المعدة - حاصرات مضخة البروتون أو حاصرات الهيستامين H2. |
يتم وصف مدرات البول (فوروسيميد، مانيتول) في حالة التورم الشديد ونزوح هياكل الدماغ، كعلاج مساعد لأدوية الكورتيكوستيرويد. |
في حالة حدوث نوبات تشنجية (بما في ذلك تاريخ المرض) أو أعراض صرعية في تخطيط كهربية الدماغ، يُوصف علاج إضافي بمضادات التشنج. لا تُوصف مضادات التشنج لأغراض وقائية. |
يُنصح المرضى الذين يحتاجون إلى العلاج الكيميائي بتناول مضادات الاختلاج التي لا تؤثر على وظائف إنزيمات الكبد. الأدوية المُفضّلة: لاموتريجين، حمض الفالبرويك، ليفيتيراسيتام. لا يُنصح باستخدام: كاربامازيبين، فينوباربيتال. |
يتم علاج آلام الرأس في أورام الدماغ الدبقية باستخدام العلاج بالكورتيكوستيرويد. |
في بعض حالات الصداع، قد يتم استخدام الأدوية المضادة للالتهابات غير الستيرويدية أو الترامادول. |
إذا كان المريض يتناول أدوية مضادة للالتهابات غير الستيرويدية، فيجب التوقف عن تناولها قبل بضعة أيام من الجراحة لتقليل فرصة حدوث النزيف أثناء الجراحة. |
في حالات الألم المحددة، قد يوصى باستخدام المسكنات المخدرة - مثل الفنتانيل أو التريميبيريدين. |
ولمنع الانسداد الرئوي ابتداءً من اليوم الثالث بعد العملية الجراحية، يُنصح بإعطاء الهيبارينات منخفضة الوزن الجزيئي - وخاصةً إينوكسابارين الصوديوم أو نادروبارين الكالسيوم. |
إذا كان المريض يتناول علاجًا مضادًا للتخثر أو مضادًا للتكتل بشكل منهجي، يتم نقله إلى الهيبارين منخفض الوزن الجزيئي في موعد لا يتجاوز أسبوعًا قبل التدخل الجراحي، مع سحبه مرة أخرى قبل يوم واحد من الجراحة واستئنافه بعد 24-48 ساعة من الجراحة. |
إذا كان مريض الورم الدبقي يعاني من خثار وريدي في الأطراف السفلية، يُعالج بمضادات التخثر المباشرة. ولا يُستبعد تركيب مرشح CAVA. |
العلاج الكيميائي للأورام الدبقية الخبيثة في الدماغ
تعتبر أنظمة العلاج الكيميائي الأساسية المضادة للأورام الدبقية هي:
- لوموستين 100 ملجم/م² في اليوم الأول، فينكريستين 1.5 ملجم/م² في اليومين الأول والثامن، بروكاربازين 70 ملجم/م² من اليوم الثامن إلى الحادي والعشرين، دورات كل ستة أسابيع.
- لوموستين 110 ملجم/م² كل ستة أسابيع.
- تيموزولوميد 5/23 150 إلى 200 ملغ/م² من اليوم الأول إلى اليوم الخامس، كل 28 يومًا.
- تيموزولوميد كجزء من العلاج الكيميائي الإشعاعي، 75 ملغ/م² كل يوم يتم فيه إعطاء الإشعاع.
- تيموزولوميد مع سيسبلاتين أو كاربوبلاتين (80 ملغ/م²)، وتيموزولوميد 150-200 ملغ/م² في الأيام من 1 إلى 5 كل 4 أسابيع.
- تيموزولوميد 7/7 بجرعة 100 ملغ/م² في الأيام 1-8 و15-22 من الدورة، مع تكرار كل أربعة أسابيع.
- بيفاسيزوماب 5 إلى 10 ملغ/كغ في اليومين الأول والخامس عشر، وإيرينوتيكان 200 ملغ/م² في اليومين الأول والخامس عشر، ويكرر كل أربعة أسابيع.
- بيفاسيزوماب 5 إلى 10 ملغ/كغ في الأيام الأول والخامس عشر والتاسع والعشرين، ولوموستين 90 ملغ/م² في اليوم الأول كل ستة أسابيع.
- بيفاسيزوماب 5 إلى 10 ملغ/كغ في اليومين الأول والخامس عشر، ولوموستين 40 ملغ في الأيام الأول والثامن والخامس عشر والثاني والعشرين، تكرر كل ستة أسابيع.
- بيفاسيزوماب 5 إلى 10 ملغ/كغ في اليوم الأول والخامس عشر، ويكرر كل أربعة أسابيع.
في كثير من الحالات، تنجح الأدوية المُثبطة للخلايا في تثبيط نمو الخلايا السرطانية، لكنها لا تُبدي انتقائية تجاه الأنسجة والأعضاء السليمة. لذلك، حدد الخبراء عددًا من موانع الاستعمال التي يستحيل فيها العلاج الكيميائي للورم الدبقي:
- حساسية فردية مفرطة للعوامل الوقائية الكيميائية؛
- تعويض وظائف القلب والكلى والكبد؛
- ضعف تكوين الدم في نخاع العظم؛
- مشاكل في وظيفة الغدة الكظرية.
يتم إعطاء العلاج الكيميائي بحذر شديد:
- المرضى الذين يعانون من اضطرابات كبيرة في نظم القلب؛
- مع مرض السكري؛
- للعدوى الفيروسية الحادة؛
- للمرضى المسنين؛
- المرضى الذين يعانون من إدمان الكحول المزمن (التسمم الكحولي المزمن).
أخطر الآثار الجانبية للأدوية الوقائية الكيميائية هي سميتها: إذ تؤثر المواد الكيميائية الخلوية بشكل انتقائي على وظائف خلايا الدم وتغير تركيبها. ونتيجة لذلك، تنخفض كتلة الصفائح الدموية وكريات الدم الحمراء ويتطور فقر الدم.
قبل وصف دورة العلاج الكيميائي للمريض، يُراعي الطبيب دائمًا درجة سمية الأدوية والمضاعفات المحتملة بعد استخدامها. وتخضع دورات العلاج الكيميائي لمراقبة دقيقة من قِبل أخصائيين، بالإضافة إلى مراقبة دورية لمستويات السكر في الدم.
العواقب المحتملة للعلاج الخلوي:
- هزال، هزال؛
- صعوبة في بلع الطعام، جفاف الأغشية المخاطية، التهاب دواعم الأسنان، عسر الهضم؛
- عدم استقرار الجهاز العصبي المركزي، اضطرابات الهوس الاكتئابي، متلازمة النوبات، الوهن؛
- تدهور وظيفة السمع؛
- ارتفاع ضغط الدم حتى حدوث أزمة ارتفاع ضغط الدم؛
- انخفاض في الصفائح الدموية، وخلايا الدم الحمراء، وخلايا الدم البيضاء، والنزيف المتعدد، والنزيف الداخلي والخارجي؛
- الفشل الكلوي؛
- العمليات التحسسية؛
- تساقط الشعر، وظهور مناطق ذات تصبغ متزايد.
بعد دورات العلاج الكيميائي، يكون المرضى أكثر عرضة لخطر الإصابة بالأمراض المعدية، كما أن آلام العضلات والمفاصل أمر شائع.
لتقليل خطر الآثار الجانبية بعد العلاج الكيميائي، يُنصح بإجراءات تأهيلية إضافية، تهدف إلى استعادة تعداد الدم الطبيعي، واستقرار نشاط القلب والأوعية الدموية، وتطبيع الحالة العصبية. كما يُقدم الدعم النفسي الكافي.
العلاج الجراحي
يتم إجراء الجراحة لإزالة بؤرة الورم قدر الإمكان، مما يؤدي بدوره إلى تقليل الضغط داخل الجمجمة، وتقليل القصور العصبي، وتوفير المادة الحيوية اللازمة للبحث.
- يتم إجراء العملية الجراحية في قسم أو عيادة متخصصة في جراحة الأعصاب حيث يتمتع المتخصصون فيها بخبرة في التدخلات العصبية الأورامية.
- يقوم الجراح بالوصول إلى المنطقة المشتبه في وجود الورم الدبقي فيها عن طريق ثقب العظم البلاستيكي.
- إذا كان الورم يقع تشريحيا بالقرب من المناطق أو المسارات الحركية، أو في النوى أو على طول الأعصاب القحفية، يتم استخدام المراقبة العصبية الفسيولوجية أثناء الجراحة.
- أنظمة الملاحة العصبية، الملاحة الفلورية أثناء الجراحة باستخدام حمض 5-أمينوليفولينيك أمر مرغوب فيه لتعظيم إزالة الورم.
- بعد التدخل، يتم إجراء فحص التصوير المقطعي المحوسب أو التصوير بالرنين المغناطيسي (مع أو بدون حقن التباين) في اليوم الأول أو الثاني.
إذا كان الاستئصال الجراحي للورم الدبقي مستحيلاً أو تم التعرف عليه في البداية على أنه غير مناسب، أو إذا كان هناك اشتباه في الإصابة بالورم الليمفاوي في الجهاز العصبي المركزي، يتم إجراء خزعة (مفتوحة، مجسمة، مع مراقبة الملاحة، وما إلى ذلك). |
يتم التحقق من المرضى المصابين بداء الدماغ الدبقي عن طريق الخزعة التجسيمية، لأن التكتيكات العلاجية تعتمد إلى حد كبير على الصورة النسيجية. |
في حالات معينة - في المرضى المسنين، في حالة الاضطرابات العصبية الشديدة، في حالة توطين الورم الدبقي في الجذع وأجزاء حيوية أخرى - يتم التخطيط للعلاج على أساس الأعراض ومعلومات التصوير بعد الاستشارة الطبية العامة. |
ينصح المرضى الذين يعانون من ورم نجمي شعري وكذلك أشكال عقيدية من أورام جذع الدماغ والعمليات الخارجية بإجراء عملية استئصال أو خزعة مفتوحة. |
يُعالَج مرضى الورم الدبقي الجسري المنتشر وأورام الجذع المنتشرة الأخرى بالإشعاع والأدوية المضادة للأورام. ولا يلزم التحقق في مثل هذه الحالات. |
يخضع مرضى الورم الدبقي الصفيحي الرباعي للرنين المغناطيسي المنتظم والمراقبة السريرية بعد إزالة القيلة المائية الدماغية. إذا أظهر الورم علامات نمو، يُزال بمزيد من الإشعاع. |
عندما يتم إجراء استئصال جزئي أو خزعة من الورم الدبقي الخبيث منخفض الدرجة، يتم بالضرورة علاج المرضى الذين لديهم عاملان أو أكثر من عوامل الخطر بالإشعاع و/أو العلاج الكيميائي. |
يعد الاستئصال الكامل إلزاميًا للمرضى الذين يعانون من ورم الخلايا النجمية العملاقة تحت البطانية. |
يوصف إيفيروليموس لعلاج ورم الخلايا النجمية العملاقة تحت البطانية المنتشر. |
يجب إزالة الورم النجمي الشعري باستخدام التصوير بالرنين المغناطيسي بعد التدخل لتوضيح جودة الاستئصال الجذري لأنسجة الورم. |
في حالة الورم الأرومي الدبقي، يجب الجمع بين العلاج بعد الجراحة (الإشعاع + العلاج الكيميائي) مع تناول تيموزولوميد. |
في حالة الأورام النجمية اللاأنسجية بعد الجراحة، يُنصح بالعلاج الإشعاعي مع أدوية إضافية. يُستخدم لوموستين وتيموزولوميد. |
يتلقى المرضى المصابون بالورم الدبقي القليل التغصن أو الورم النجمي القليل التغصن العلاج الإشعاعي والعلاج الكيميائي (تيموزولوميد أو PCV أحادي العلاج) بعد الجراحة. |
يتم علاج المرضى المسنين المصابين بأورام دبقيه خبيثة واسعة النطاق بالإشعاع في وضع مجزأ، أو يتم إجراء علاج أحادي باستخدام تيموزولوميد. |
في حالة تكرار الورم الدبقي، تُناقش إمكانية إعادة العملية الجراحية وأساليب العلاج اللاحقة من قِبل مجموعة من المتخصصين. العلاج الأمثل لتكرار الورم: إعادة العملية الجراحية + العلاج الكيميائي الجهازي + التعرض المتكرر للإشعاع + التدابير التلطيفية. في حال وجود مناطق صغيرة موضعية من نمو الورم المتكرر، يمكن استخدام الجراحة الإشعاعية. |
الأدوية المفضلة لعلاج نمو الورم الدبقي المتكرر هي تيموزولوميد وبيفاسيزوماب. |
يعد تكرار ظهور أورام الخلايا الدبقية القليلة التغصن الخبيثة وأورام الخلايا النجمية اللاهوائية مؤشراً للعلاج باستخدام تيموزولوميد. |
يتم إزالة الورم الزانثوستراتي متعدد الأشكال دون الحاجة إلى العلاج الكيميائي المساعد الإلزامي. |
من خصائص الأورام الدبقية صعوبة علاجها وإزالتها. يهدف الجراح إلى إزالة أنسجة الورم بشكل كامل قدر الإمكان، لتعويض الحالة. يستطيع العديد من المرضى تحسين جودة حياتهم وإطالة أمدها، ولكن بالنسبة للأورام شديدة الخباثة، يبقى التشخيص غير مواتٍ: إذ يزداد احتمال عودة نمو البؤرة المرضية.
التغذية لمرضى الورم الدبقي في الدماغ
النظام الغذائي لمرضى الأورام الخبيثة نقطة مهمة، وللأسف، لا ينتبه لها الكثيرون. في الوقت نفسه، بفضل تغيير النظام الغذائي، يُمكن إبطاء نمو الورم الدبقي وتقوية المناعة الضعيفة.
المجالات الرئيسية للتغيير الغذائي:
- تطبيع العمليات الأيضية، وتعزيز الحماية المناعية؛
- إزالة السموم من الجسم؛
- تحسين إمكانات الطاقة؛
- ضمان الأداء الطبيعي لجميع أجهزة وأنظمة الجسم خلال هذه الفترة الصعبة بالنسبة لهم.
يُعدّ اتباع نظام غذائي متوازن وعقلاني أمرًا ضروريًا للمرضى في المراحل المبكرة من الأورام الخبيثة منخفضة الخطورة، والمرضى في المرحلة الأخيرة من الورم الأرومي الدبقي. يُسهم النظام الغذائي المُختار بعناية في تحسين الحالة الصحية العامة، وتعافي الأنسجة التالفة، وهو أمر بالغ الأهمية خاصةً في ظل العلاج الكيميائي والإشعاعي. ويمنع توازن العناصر الغذائية والعمليات الأيضية السليمة تكوّن بؤر معدية، ويمنع التفاعلات الالتهابية، ويمنع إرهاق الجسم.
يوصى بالأطعمة والمشروبات التالية لمرضى ورم الدماغ الدبقي:
- الفواكه والخضروات ذات اللون الأحمر والأصفر والبرتقالي (الطماطم والخوخ والمشمش والجزر والبنجر والحمضيات) التي تحتوي على الكاروتينات، والتي تحمي الخلايا السليمة من الآثار السلبية للعلاج الإشعاعي؛
- الملفوف (القرنبيط، البروكلي، براعم بروكسل)، الفجل، الخردل، وغيرها من المنتجات النباتية التي تحتوي على الإندول - وهي مادة فعالة تعمل على تحييد العوامل السامة والكيميائية الضارة؛
- الخضروات (الشبت، البقدونس، أوراق الهندباء الصغيرة والقراص، الراوند، الجرجير، السبانخ)، البازلاء الخضراء والهليون، حبوب الهليون، والطحالب (الأعشاب البحرية، السبيرولينا، الكلوريلا)؛
- الشاي الأخضر؛
- الثوم والبصل والأناناس، والتي لها القدرة على مكافحة الأورام وإزالة السموم؛
- النخالة والحبوب والخبز المصنوع من الحبوب الكاملة وبراعم البقوليات والحبوب والبذور؛
- العنب الداكن، والتوت، والفراولة، والتوت الأزرق، والتوت الأسود، والرمان، والكشمش، والكشمش الأسود، والتوت البري، والتوت الأزرق، ونبق البحر، والكرز، وغيرها من أنواع التوت التي تحتوي على مضادات الأكسدة الطبيعية التي تقلل من الآثار السلبية للجذور الحرة والفيروسات والمواد المسرطنة؛
- منتجات الألبان قليلة الدسم.
تجنب إرهاق الجهاز الهضمي والجسم بالأطعمة الدسمة والدسمة. يُنصح بتناول العصائر الطازجة، والسموذي، والوجبات الخفيفة المحضرة منزليًا. كما يُنصح بإضافة مصادر أحماض أوميغا 3 الدهنية، مثل زيت السمك، وزيت بذور الكتان، إلى أطباقك.
من الأفضل تجنب السكر والحلويات تمامًا. لكن تناول ملعقة عسل مع كوب من الماء لن يضر: منتجات النحل لها تأثير واضح مضاد للالتهابات ومضاد للأكسدة والأورام. موانع استخدام العسل الوحيدة هي الحساسية تجاهه.
يجب استبعاد من النظام الغذائي:
- اللحوم، شحم الخنزير، الأحشاء؛
- الزبدة ومنتجات الألبان الدهنية؛
- اللحوم المدخنة والنقانق واللحوم المعلبة والأسماك؛
- الكحول بأي شكل من الأشكال؛
- الحلويات والمعجنات والكعك والمعجنات والحلوى والشوكولاتة؛
- الأطعمة الجاهزة، والوجبات السريعة، والوجبات الخفيفة؛
- الأطعمة المقلية.
يجب عليك استهلاك كمية كافية من الخضروات والفواكه ومياه الشرب النظيفة يوميًا.
خلال فترة العلاج الكيميائي وبعده، يُنصح بشرب عصائر الخضار والفواكه المنزلية، وتناول الجبن القريش قليل الدسم والحليب والجبن المنزلي. من المهم شرب كميات كبيرة من السوائل، وتنظيف أسنانك بالفرشاة والمضمضة بانتظام (حوالي 4 مرات يوميًا).
الوجبات المثالية لمرضى الورم الدبقي في الدماغ:
- أطباق الخضار؛
- الأطباق الجانبية والشوربات المصنوعة من الحبوب (يفضل الحنطة السوداء، دقيق الشوفان، الأرز، الكسكس، البرغل)؛
- كعكات الجبن المطهوة على البخار، والحلويات، والطواجن؛
- الخضروات المطهية والمخبوزة؛
- اليخنات وحساء الخضار والأطباق الأولى والثانية من البقوليات (بما في ذلك فول الصويا) والمعاجين والسوفليه؛
- العصائر والشاي الأخضر والكومبوت والوجبات الخفيفة.
الوقاية
إذا اتبع الشخص نمط حياة صحيًا، ولم تُسجل أي حالات سرطان بين أقاربه، ففرص إصابته بأورام الدماغ الدبقية كبيرة. لا توجد وقاية محددة من هذه الأورام، لذا تُعتبر التغذية السليمة، والنشاط البدني، وتجنب العادات السيئة، وتجنب المخاطر المهنية والمنزلية من أهم وسائل الوقاية.
يقدم المتخصصون عددًا من التوصيات البسيطة والفعالة:
- اشرب المزيد من الماء النقي، وتجنب المشروبات الغازية المحلاة، والعصائر المعبأة، ومشروبات الطاقة، والكحول.
- تجنب المخاطر المهنية والمنزلية: تقليل الاتصال بالمواد الكيميائية والمحاليل والسوائل المسببة للتآكل.
- حاول تحضير الطعام بالسلق، أو الطهي، أو الخبز، ولكن ليس بالقلي. أعطِ الأولوية للأطعمة الصحية عالية الجودة والمُعدة منزليًا.
- ينبغي أن تشكل الأطعمة النباتية، بما في ذلك الخضروات، نسبة كبيرة من نظامك الغذائي، بغض النظر عن الوقت من السنة.
- من العوامل السلبية الأخرى زيادة الوزن، والتي يجب التخلص منها. فالتحكم بالوزن مهم جدًا لصحة الجسم ككل.
- ينبغي دائمًا تفضيل الزيوت النباتية على الزبدة وشحم الخنزير.
- إن أمكن، يُفضّل اختيار المنتجات الصديقة للبيئة، واللحوم الخالية من الهرمونات، والخضراوات والفواكه الخالية من النترات والمبيدات الحشرية. ويُفضّل تجنّب اللحوم الحمراء تمامًا.
- لا تتناول مستحضرات الفيتامينات المتعددة دون استشارة طبية وبكميات كبيرة. لا تتناول أي دواء دون وصفة طبية: فالتطبيب الذاتي غالبًا ما يكون خطيرًا جدًا.
- في حالة ظهور أعراض مشبوهة، لا بد من زيارة الطبيب، دون انتظار تفاقم الحالة، وتطور الآثار الجانبية والمضاعفات.
- الحلويات والأطعمة ذات المؤشر الجلايسيمي المرتفع تشكل عنصرا غير مرغوب فيه في النظام الغذائي.
- كلما ذهب الشخص إلى الطبيب مبكرًا، كلما كانت فرص شفائه أفضل (وهذا ينطبق على أي مرض تقريبًا، بما في ذلك الورم الدبقي في الدماغ).
ولمنع تشكل الأورام السرطانية، من الضروري الحصول على وقت كافٍ للنوم والراحة، وتجنب الإفراط في تناول المشروبات الكحولية، وإعطاء الأفضلية للأطعمة الطبيعية عالية الجودة، وتقليل استخدام الأدوات الإلكترونية (وخاصة الهواتف المحمولة).
غالبًا ما تُصيب أمراض الأورام كبار السن. لذلك، من المهم مراقبة صحتكم منذ الصغر، وتجنب إثارة الأمراض باتباع نمط حياة وعادات غير صحية.
لم تُحدد بعد الأسباب الجذرية الدقيقة للأورام. ومع ذلك، تلعب الظروف المهنية والبيئية غير المواتية، والتعرض للإشعاع المؤين والكهرومغناطيسي، والتغيرات الهرمونية، دورًا في ذلك. تجنب التعرض لأشعة الشمس لفترات طويلة وبانتظام، وتجنب التغيرات المفاجئة في درجة الحرارة المحيطة، وتجنب ارتفاع درجة حرارة الجسم في الحمام أو الساونا، والاستحمام بماء ساخن باستمرار.
سؤال آخر: كيف يمكن منع تكرار ورم الدماغ الدبقي بعد نجاح علاجه؟ يُعد تكرار نمو الورم من المضاعفات المعقدة، وللأسف، المتكررة، والتي يصعب التنبؤ بها مسبقًا. يُنصح المرضى بإجراء فحوصات وقائية منتظمة، وزيارة طبيب الأورام والطبيب المعالج مرتين سنويًا على الأقل، واتباع نمط حياة صحي، وتناول طعام صحي وطبيعي، وممارسة نشاط بدني معتدل. ومن الشروط أيضًا حب الحياة، والتفاؤل الصحي، والنظرة الإيجابية نحو النجاح في أي ظرف من الظروف. ويشمل ذلك أيضًا أجواءً ودية في الأسرة والعمل، والصبر، والدعم غير المشروط من المقربين.
توقعات
تؤثر حالة الدماغ وخصائص الورم الدبقي وقت اكتشافه على معدل البقاء على قيد الحياة بقدر تأثير العلاج المُقدم. يُحسّن الوضع الصحي العام المُرضي للمريض وعمره من التشخيص (يكون التشخيص أكثر تفاؤلاً لدى المرضى الشباب). ومن المؤشرات المهمة الصورة النسيجية للورم. وبالتالي، تتمتع الأورام الدبقية منخفضة الدرجة بتشخيص أفضل من الأورام الدبقية اللاأرومية، بل وأكثر من ذلك، أورام الأرومة الدبقية (أكثر الأورام غير المُلائمة). أما الأورام النجمية، فلديها تشخيص أسوأ من أورام الدبقيات القليلة التغصن.
تستجيب الأورام النجمية الخبيثة للعلاج بشكل ضعيف، ومعدل البقاء على قيد الحياة فيها منخفض نسبيًا، ويتراوح بين ست وخمس سنوات. في الوقت نفسه، يُقدر متوسط العمر المتوقع للأورام الدبقية منخفضة الدرجة بما يتراوح بين سنة وعشر سنوات.
الأورام النجمية الخبيثة غير قابلة للشفاء بشكل أساسي. عادةً ما يشمل العلاج تقليل الأعراض العصبية (بما في ذلك الخلل الإدراكي) وزيادة متوسط العمر المتوقع مع الحفاظ على أعلى جودة حياة ممكنة. يُجرى العلاج العرضي بالتزامن مع إجراءات إعادة التأهيل. كما يُعدّ عمل الطبيب النفسي مهمًا.
على مدار العقد الماضي، أحرز العلماء تقدمًا ملحوظًا في فهم طبيعة أورام الدماغ وكيفية علاجها. ولا يزال هناك الكثير مما ينبغي عمله لتحسين تشخيص المرض. وتتمثل المهمة الأساسية للمتخصصين اليوم في ضرورة وجود عدة خطط لعلاج ورم الدماغ الدبقي للقضاء عليه فورًا، سواءً في المراحل المبكرة أو اللاحقة من تطوره.

