خبير طبي في المقال
منشورات جديدة
توسع الحويضة عند الأطفال
آخر مراجعة: 29.06.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
يُعرَّف توسع الحويضة الكلوية عند وجود تضخم غير طبيعي في حوض الكلية، وهو التجاويف التي تجمع البول من كؤوس الكلى. يُعد توسع الحويضة الكلوية لدى الأطفال خلقيًا في الغالب، ولا يُشكل دائمًا أي مخاطر صحية. يُعد العلاج الجراحي نادرًا نسبيًا، حيث تختفي المشكلة في كثير من الحالات مع نمو أعضاء الطفل.
إذا توسعت الكؤوس البولية أيضًا مع توسع الحوض، يُشخَّص توسع الحويضة أو استسقاء الكلية الكلوي. أما إذا توسع الحالب أيضًا مع توسع الحوض، فيُسمى هذا الاضطراب توسع الحالب (أو توسع الحالب الكلوي). [ 1 ]، [ 2 ]
علم الأوبئة
عادةً ما يكون توسع الحويضة الكلوية لدى الأطفال ثانويًا، أي أنه يحدث نتيجةً لعمليات مرضية مصاحبة تُسبب ركودًا وارتجاعًا للبول. تُكتشف هذه المشكلة غالبًا لدى حديثي الولادة والأطفال الصغار، وأحيانًا لدى الجنين في مرحلة نموه داخل الرحم.
وفقًا للإحصائيات، فإن الأولاد أكثر عرضة للإصابة بتوسع الحويضة من البنات بحوالي ستة أضعاف.
رمز المرض وفقًا للتصنيف الدولي للأمراض، المراجعة العاشرة، هو Q62. من الأسماء الأخرى المحتملة للمرض: توسع الكبيبات الكلوية، داء الكبيبات الكلوية، توسع الكبيبات الكلوية، توسع الكبيبات الكلوية.
يبلغ معدل انتشار توسع الحويضة لدى الأطفال، وفقًا لتشخيصات الموجات فوق الصوتية قبل الولادة، 2.5 حالة لكل ألف. يخضع جميع المواليد الجدد الذين يُكتشف توسع الحويضة لديهم قبل الولادة لمراقبة مستمرة: وتُعتبر اعتلالات المسالك البولية الانسدادية هي الأكثر شيوعًا بين أمراض المسالك البولية المكتشفة.
في معظم الحالات، يكون مسار المرض لدى الأطفال إيجابيًا. في حوالي ربع الأطفال، تُحل المشكلة تلقائيًا عند إجراء أول فحص بالموجات فوق الصوتية. وفي ربع آخر، تختفي المشكلة تلقائيًا خلال السنة الأولى من العمر. ويتطلب التصحيح الجراحي في حوالي 8% من الحالات. [ 3 ]
الأسباب توسع الحويضة عند الأطفال
يتحدث الأطباء عن مجموعة متنوعة من الأسباب التي قد تؤدي إلى تطور توسع الحويضة لدى الأطفال. وإذا أخذنا في الاعتبار أن العامل الأول والرئيسي في ظهور التضخم هو ركود السائل البولي في الفصيصات ومشاكل في تدفقه، فإن أسباب المرض قد تكون الأمراض والحالات التالية:
- العيوب التشريحية في نظام الحالب والحوض واللوميكانيك؛
- الضغط الزائد على الحالب - على سبيل المثال، نتيجة للأورام أو تضخم الأعضاء الداخلية أو الأوعية الدموية؛
- ضعف العضلات؛
- الحالب المشوه أو الملتوي؛
- الرغبة في التبول بشكل غير متكرر؛
- إصابات الكلى الرضحية؛
- الأمراض المعدية الالتهابية (التهاب الكلية والتهاب الحويضة والكلية)، والعمليات المناعية الذاتية (التهاب كبيبات الكلى).
أحيانًا يُكتشف توسع الحويضة لدى الأطفال في مرحلة الحمل: قد يكون هذا الاضطراب وراثيًا، أو ناتجًا عن أمراض أو تسممات مختلفة أثناء الحمل. لذا، يُمكن اكتشاف توسع الحويضة الوراثي لدى الجنين بالموجات فوق الصوتية في وقت مبكر يتراوح بين 16 و20 أسبوعًا من الحمل.
يحدث توسع الحالب لدى الأطفال الأكبر سنًا نتيجةً لعمليات التهابية تصيب الجهاز البولي التناسلي، أو عند انسداد الحالب - على سبيل المثال، عند انسداده بسدادات مخاطية أو قيحية، أو جزيئات من الأنسجة الميتة. إذا كان الطفل يعاني من حصوات بولية، فقد يُسد الحالب بالرمل أو الحصوات.
قد يعاني الأطفال في بعض الأحيان من حالة تسمى المثانة العصبية، حيث يكون هناك ضغط تشنجي مستمر على الأعضاء البولية.
يشير الخبراء إلى أن السبب الجذري الأكثر شيوعًا لتوسع الحويضة البولية لدى الأطفال هو حدوث ارتداد بولي، عندما يندفع البول للخلف من المثانة إلى الكليتين. يتضمن الجهاز البولي الطبيعي نظام صمام يمنع ارتداد السوائل. إذا تعطل نظام الصمام لسبب ما، فإن البول، على خلفية النشاط الانقباضي للمثانة، يتجه ليس للأسفل، بل للأعلى - على طول الحالب إلى الحوض. يُطلق على هذا الانتهاك اسم الارتجاع المثاني الحالبي (الارتجاع المثاني الحالبي). يحدث بشكل رئيسي بسبب عيوب خلقية في تطور الوصلة الحالبية المثانية الحالبية. مع التطور غير السليم للقناة الداخلية، لا يعمل نظام الصمام بشكل كامل، ونتيجة لذلك يتم إلقاء البول في الاتجاه المعاكس. يُعد الارتجاع المثاني الحالبي خطيرًا لتطور المضاعفات المعدية في المسالك البولية وتكرارها. [ 4 ]
عوامل الخطر
الكلى أعضاءٌ حيويةٌ في الحفاظ على بيئةٍ داخليةٍ مستقرة. خلال نمو الجنين داخل الرحم، تبدأ الكلى عملها مبكرًا في الأسبوع الثالث أو الرابع، ويُلاحظ إفراز البول ابتداءً من الأسبوع التاسع. بعد ولادة الطفل مباشرةً، يصبح الجهاز البولي الآلية الرئيسية لإخراج النواتج الأيضية من الجسم. في الوقت نفسه، تصل نسبة عيوب نمو الجهاز البولي إلى 50% من جميع التشوهات الخلقية لدى الأطفال.
يُضخ الدم عبر الكلى بشكل متكرر طوال اليوم. وتشارك هذه الأعضاء بفعالية في إزالة المستقلبات والسموم والأجسام الغريبة من الجسم، وفي الحفاظ على توازن الماء والكهارل والحموضة، بالإضافة إلى تقوية المناعة.
يمكن أن يكون توسع الحويضة عند الأطفال خلقيًا أو وراثيًا أو مكتسبًا.
يجب إيلاء اهتمام خاص لصحة المرأة الحامل، بدءًا من لحظة الحمل. يؤدي ضعف تكوين الجهاز البولي لدى الجنين إلى اختلال وظائف الكلى وبدء العمليات المرضية. غالبًا ما تحدث اضطرابات نمو الجهاز البولي خلال فترة الولادة، وكذلك في مرحلة الرضاعة، ومرحلة ما قبل المدرسة، وسن الدراسة المبكرة، والتي ترتبط بتأثير عوامل ضارة مختلفة.
قد يرتبط تطور توسع الحويضة الكلوية لدى الأطفال بأمراض فيروسية مختلفة. من المهم إجراء التطعيمات في الوقت المناسب، والكشف عن هذه الأمراض وعلاجها. [ 5 ]
في السنوات الأخيرة، ازدادت حالات مشاكل الكلى الناتجة عن العوامل البيئية الضارة، والتعرض للمعادن الثقيلة، والنويدات المشعة، والمواد الكيميائية. ينبغي على الأطفال الذين يعيشون في مناطق ملوثة بيئيًا اتباع إجراءات وقائية، لا سيما زيادة كمية السوائل المستهلكة، وإضافة المزيد من الأطعمة النباتية إلى النظام الغذائي، وتناول الفيتامينات ومضادات الأكسدة (حسب توصية طبيب الأطفال).
يشير وجود الأطفال الذين يعانون من ضعف المناعة وخلل التوازن الجرثومي إلى العلاج المناسب، لأن مثل هذه الظروف غالباً ما تثير ظهور عمليات مرضية مختلفة، بما في ذلك أمراض الجهاز البولي.
توجد معظم حالات توسع الحويضة عند الأطفال الذين ولدوا لآباء يستخدمون الكحول أو المخدرات. [ 6 ]
طريقة تطور المرض
توسع الحويضة الخلقي عند الأطفال، إما أن يكون له أصل وراثي، أو يظهر بسبب تأثيرات غير مواتية على جسم الأم والجنين أثناء الحمل.
تجاويف الحوض الكلوي هي تجاويف تخزن سائل البول من الكؤوس الكلوية. من الحوض، يتدفق البول إلى الحالبين، ثم إلى المثانة.
العامل الأهم في تطور توسع الحويضة الكلوية هو ضعف تدفق البول من الحوض الكلوي، أو ما يُعرف بالارتجاع الحالبي الحوضي. إذا كان الجهاز البولي سليمًا، فإن الصمامات الموجودة في المنطقة التي يدخل منها الحالب إلى المثانة تمنع هذا الارتجاع. أما لدى المصابين بالارتجاع، فيحدث خلل في نظام الصمامات: فعندما تنقبض المثانة، يتجه السائل البولي إلى أعلى، بدلًا من أسفل، نحو الكليتين.
غالبًا ما يُعيق تشنج أو تضيق الحالب في منطقة التقاءه بالحوض، أو في منطقة دخوله إلى المثانة، تدفق البول الطبيعي. قد تكون المشكلة متعلقة بخلل في نمو الحالب أو نقص نموه، أو بضغط خارجي عليه من قِبَل هياكل أو أورام مجاورة. لدى بعض الأطفال، يحدث الخلل بسبب تكوّن صمام في منطقة انتقال الحوض إلى الحالب - أي ما يُسمى بارتفاع مخرج الحالب. كما أن الضغط الإحليلي المفرط الناتج عن خلل في تغذية الأعصاب في المثانة (المثانة العصبية) أو تشوهات صمامات الإحليل، قد يؤثر أيضًا على تدفق البول من الحوض الكلوي.
يُعد توسع الحويضة والكلية عند الأطفال مؤشرًا على حالة غير مواتية للجهاز البولي. يمكن أن تتفاقم مشاكل تدفق البول، مما يؤدي إلى ضغط وضمور في هياكل الكلى، وتدهور وظائف الأعضاء. بالإضافة إلى ذلك، غالبًا ما يرتبط هذا الاضطراب بتطور التهاب الحويضة والكلية، وهو عملية التهابية في الكلى، مما يفاقم الحالة بشكل كبير، وغالبًا ما يؤدي إلى الإصابة بالتصلب الكلوي. [ 7 ]
الأعراض توسع الحويضة عند الأطفال
يُكتشف توسع الحويضة الكلوية لدى العديد من الأطفال صدفةً أثناء فحوصات الموجات فوق الصوتية الروتينية. في الحالات الخفيفة، لا تظهر العلامات الأولى إلا بعد بضعة أشهر أو حتى سنوات من الولادة، ولكن غالبًا ما تختفي المشكلة من تلقاء نفسها، ولا تظهر الأعراض نفسها.
يمكن أن يكون التضخم الواضح في الحوض، بغض النظر عن العمر، مصحوبًا بالأعراض التالية:
- تضخم الكلى وتضخم البطن المصاحب له بشكل واضح؛
- اضطرابات البول، بما في ذلك إخراج البول المؤلم؛
- أعراض باستيرناتسكي الإيجابية (ظهور الألم عند النقر في منطقة بروز الكلى)؛
- علامات الالتهاب (يتم اكتشافها مختبريا)؛
- الأعراض الأولية للفشل الكلوي المزمن (اللامبالاة، الضعف العام، العطش، طعم سيء في الفم، ضعف الذاكرة، اضطرابات النوم، الغثيان، وغيرها).
قد يُصاب الطفل بتوسع الحويضة الكلوية في كليتيه اليمنى واليسرى، وهو ما لا ينعكس عمليًا في الصورة السريرية العامة. تلعب شدة العملية المرضية وحجم التضخم، بالإضافة إلى وجود أمراض ومضاعفات مصاحبة، دورًا مهمًا في الأعراض. على سبيل المثال، قد تنضم إلى ذلك حصوات المسالك البولية (مغص كلوي، ألم أسفل الظهر)، وأورام في الكلى (آلام الظهر، دم في البول، إلخ)، والتهاب مزمن (علامات تسمم، تعكر البول، إلخ).
يعتبر توسع الحويضة في الكلية اليسرى عند الطفل أقل شيوعًا إلى حد ما من الكلية اليمنى، وذلك بسبب الخصائص التشريحية والفسيولوجية لجهاز الإخراج البولي.
إذا أصيب توسع الحوض بالعدوى، تصبح الأعراض شديدة وحية:
- ترتفع درجة الحرارة إلى 38-40 درجة مئوية؛
- أنت تشعر بالقشعريرة؛
- الصداع، وربما الدوخة؛
- يظهر الغثيان، وأحياناً يصل إلى حد التقيؤ (دون تحسن لاحق)؛
- فقدان الشهية؛
- الضعف، والتعب غير المبرر، والانكسار.
إذا تقدم المرض بسرعة، فيمكن للطبيب تشخيص استسقاء الكلية، ومع التضخم المتزامن لكل من الحوض والكأس، تزداد احتمالية الإصابة بالفشل الكلوي بشكل كبير.
الفرق الرئيسي بين تضخم قنوات الحوض المرضي لدى البالغين والأطفال هو أن توسع الحويضة الكلوية لدى الأطفال دون سن عام غالبًا ما يكون غير ملحوظ ولا يسبب أعراضًا. أما بالنسبة لتوسع الحويضة الكلوية لدى البالغين، ففي هذه الحالة، غالبًا ما يكون هناك ارتباط بأمراض كلوية أخرى، مما يؤدي إلى مسار أكثر شدة وتطور مستمر للمرض مع ظهور مضاعفات. [ 8 ]
معايير توسع الحويضة عند الأطفال
يتم تصنيف توسع الحويصلة الكلوية وفقًا لعدد من المعايير:
- التوزيع والموقع؛
- خطورة؛
- وقت الحضور؛
- وجود أمراض مصاحبة.
إن توزيع توسع الحويضة يسمح لنا بالتمييز بين هذه الأنواع من الانتهاكات:
- نظام التجميع المتوسع للكلية على اليسار؛
- اتساع الحوض الكلوي الأيمن؛
- توسع الحويضة الثنائي.
وفقا لوقت حدوثها، يتم التمييز بين توسع الحويضة الخلقي والمكتسب.
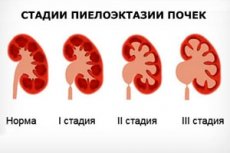
هناك تصنيف حسب درجة توسع الحويضة عند الأطفال:
- درجة خفيفة من التوسع (حتى 7 مم شاملة، لا توجد أعراض، وظائف الكلى غير ضعيفة)؛
- توسع الحويضة المعتدل عند الطفل (توسع يصل إلى 10 ملم، الأعراض ضعيفة، الحالات المرضية المصاحبة موجودة)؛
- توسع حاد في الحويضة (يظهر توسع واضح، ويلاحظ خلل في وظائف البول).
إذا اتسعت الفصيصات بمقدار يزيد عن 10 ملم، فغالبًا ما يُقال إنها تتطور إلى استسقاء الكلية.
تتطلب حالات توسع الحويضة الشقية الخفيفة عند الأطفال مراقبة منتظمة من قبل أطباء المسالك البولية أو أطباء الكلى، ومع الدرجات المتوسطة أو الشديدة، يتم وصف الأدوية بالضرورة لمنع تطور المضاعفات الشديدة.
يوجد توسع حويضة أحادي الجانب (في الكلية اليمنى أو اليسرى) وثنائي الجانب عند الأطفال (يؤثر على كلتا الكليتين). ومع تقدم المرض، توجد أشكال خفيفة ومتوسطة وشديدة من مسار المرض. [ 9 ]
المضاعفات والنتائج
يمكن أن يُسبب توسع الحويضة الكلوية لدى الأطفال، بغض النظر عن أعمارهم، أمراضًا كلوية أخرى، بالإضافة إلى اضطرابات في كامل المجال البولي التناسلي. ويمكن أن يؤدي احتقان الفصيصات إلى ظهور المضاعفات التالية:
- توسع الحالب - توسع غير طبيعي للحالب بسبب زيادة الضغط في المثانة؛
- تضيق الحالب - تضيق فتحة الحالب على مستوى المثانة؛
- استسقاء الكلية - تضخم متزايد في الحوض الكلوي مع المزيد من التغيرات الضامرة في النسيج الحشوي؛
- - إكتوبيا مجرى البول - تغيرات مرضية في مجرى البول بسبب اضطراب مزمن في تدفق البول؛
- حصوات الكلى - تراكم الحصوات الصغيرة - البلورات، تكتلات الرواسب الملحية في الكلى؛
- التهاب الحويضة والكلية المزمن هو مرض التهابي يصيب الكلى، ويصاحبه تلف في نظام الأنابيب؛
- الارتجاع المثاني الحالبي - ارتجاع البول.
تُعقّد هذه العمليات المرضية بشكل كبير وظائف الكلى الضعيفة أصلًا، وغالبًا ما تؤدي إلى الفشل الكلوي المزمن. تُسهم الأشكال الحادة من المضاعفات، إلى جانب الاستجابة الالتهابية النشطة، ووجود عدوى في السائل البولي، في انتشار العوامل المعدية في الجسم، وصولًا إلى عملية إنتانية.
يجب أن يكون مفهومًا أن ليس كل حالة توسع حوضي لدى الأطفال تؤدي إلى مضاعفات خطيرة. في كثير من الحالات، يعود توسع الحوض إلى وضعه الطبيعي تلقائيًا بعد فترة.
تزداد احتمالية حدوث عواقب سلبية بشكل ملحوظ في حال وجود ديناميكيات سنوية سلبية، أو تغيرات في بنية الحوض، أو ظهور أعراض مرضية إضافية أثناء المراقبة. يجب تسجيل جميع الأطفال المصابين بتوسع الحويضة والكلية لدى طبيب أمراض الكلى أو طبيب المسالك البولية. [ 10 ]
التشخيص توسع الحويضة عند الأطفال
إذا لم يتم التعبير عن توسع الحويضة عند الطفل بشكل حاد ولم يكن مصحوبًا بأعراض، فمن الكافي إجراء دراسات الموجات فوق الصوتية بشكل منهجي، والتي تحدد التشخيص.
إذا انضمت عملية معدية التهابية، أو زادت درجة التضخم، يتم إجراء تشخيص كامل باستخدام الأجهزة، بما في ذلك الدراسات الإشعاعية، مثل:
- تصوير المثانة؛
- تصوير المسالك البولية عن طريق الوريد (الإخراجي)؛
- دراسة الكلى بالنظائر المشعة.
تساعد هذه الإجراءات في تحديد التشخيص وتوضيح درجة السبب الجذري لتدفق البول غير الطبيعي، ووصف التدابير العلاجية الصحيحة في هذه الحالة.
العلامات الصدى لتوسع الحويضة الكلوية عند الطفل هي تضخم حوض الكلية بشكل يفوق المعدل الطبيعي:
- الجنين في الأسبوع 31-32 - يجب ألا يتجاوز تجويف الحوض 4-5 مم؛
- الجنين في الأسبوع 33-35 - اتساع لا يزيد عن 6 مم؛
- الجنين في الأسبوع 35-37 - تجويف لا يزيد حجمه عن 6.5-7 مم؛
- الطفل حديث الولادة - حتى 7 ملم؛
- طفل من عمر 1 إلى 12 شهرًا - حتى 7 ملم؛
- الطفل من عمر سنة فما فوق - 7-10 ملم.
هذه المعايير ليست مُتفق عليها عالميًا، وقد تختلف باختلاف المؤلفين، لذا لا تعتمد فقط على الأرقام. جميع الأطفال مختلفون، وحتى الكلى قد تختلف في الحجم.
غالبًا ما لا تختلف نتائج فحوصات الحالات الخفيفة من توسع الحويضة الكلوية عن المعدل الطبيعي. في الحالات الأكثر تعقيدًا، يكشف فحص البول عن وجود كريات بيضاء في البول، وبروتين في البول، وبيلة جرثومية - وهي علامات على رد فعل التهابي. أما في حالات حصوات المسالك البولية واعتلال الكلية الأيضي، فيتميز بترسب الأملاح في البول.
في حالة توسع الحويضة الكلوية الثنائي، قد يوصي الطبيب بإجراء فحص دم للكرياتينين واليوريا: تشير المستويات المرتفعة من هذه المعايير إلى تطور الفشل الكلوي.
في حالة وجود بكتيريا في البول، يتم أخذ عينة من المادة الحيوية لتحديد البكتيريا الدقيقة وتحديد حساسيتها للمضادات الحيوية.
يُجرى التشخيص التفريقي بين الأشكال الفسيولوجية والمرضية لتوسع الحويضة. في هذه الحالة، تتمثل المهمة الرئيسية للطبيب في تحديد السبب الكامن وراء التضخم.
من الاتصال؟
علاج او معاملة توسع الحويضة عند الأطفال
لا تُوصف التدابير العلاجية في جميع حالات هذا المرض لدى الأطفال. على سبيل المثال، عادةً ما يزول توسع الحويضة الكلوي الفسيولوجي من تلقاء نفسه بعد حوالي سبعة أشهر من العمر. مع استمرار التحسن وغياب الأعراض وتفاقمها، لا يلزم سوى مراقبة وإشراف المتخصصين. بالإضافة إلى ذلك، غالبًا ما يتعافى الاضطراب ذاتيًا تمامًا بعمر سنة ونصف، وهو ما يرتبط بالنمو النشط للأطفال.
تتطلب الحالة الخفيفة من توسع الحويضة مراقبة دقيقة ومنتظمة، دون اللجوء إلى إجراءات علاجية عاجلة. في جميع الحالات الأخرى، يُمكن وصف كلٍّ من التدخلات العلاجية المحافظة والجراحية. يختلف علاج توسع الحويضة لدى الأطفال دائمًا، حيث يعتمد على عوامل مثل:
- السبب الجذري للمرض؛
- شدة مسارها، ووجود أعراض وعلامات تشير إلى خلل في وظائف الكلى؛
- الأمراض المصاحبة؛
- عمر الطفل.
في أغلب الحالات، يتضمن العلاج المحافظ وصف مثل هذه الأدوية:
- مدرات البول؛
- العوامل المضادة للبكتيريا؛
- الأدوية المضادة للالتهابات؛
- منشطات الدورة الدموية؛
- منظمات المناعة؛
- التحلل الصخري؛
- المسكنات؛
- الفيتامينات المتعددة.
تغييرات النظام الغذائي ضرورية. يُنصح باتباع نظام غذائي قليل البروتين وخالٍ من الملح.
تتضمن الجراحة تصحيح حجم الحوض. نادرًا ما تُجرى للأطفال الرضع، وإنما فقط في حالات الأمراض الشديدة. يمكن إجراء مثل هذه التدخلات:
- التدخل التلطيفي لاستعادة وظائف الكلى (استئصال الكلية، قسطرة الحالب، الخ)؛
- تجميل الحوض؛
- إزالة الحصوات والانسدادات الأخرى من الحوض والحالب وغيرها؛
- استئصال جزئي للكلية؛
- استئصال الكلية (إذا تم اكتشاف تغيرات لا رجعة فيها في العضو وفقدان وظيفته بشكل كامل).
تتضمن الأساليب الجراحية في أغلب الأحيان استخدام تنظير البطن، أو الإجراءات عبر مجرى البول تحت التخدير العام. [ 11 ]
الوقاية
لا توجد وقاية محددة من توسع الحويضة لدى الأطفال. ولكن من الممكن تقليل مخاطر الإصابة بهذا الاضطراب في مرحلة الحمل. ينبغي على الأمهات الحوامل تجنب التأثيرات المحتملة للعوامل غير المواتية، ومراقبة حالتهن الصحية العامة. ويؤكد الأطباء على التوصيات المهمة التالية:
- تحسين تغذية المرأة طوال فترة التخطيط والحمل، لضمان تناول كمية كافية من الفيتامينات والعناصر الغذائية الدقيقة (ويتم إيلاء اهتمام خاص لتناول كمية كافية من اليود وحمض الفوليك)؛
- الحد من التعرض للكحول ومنتجات التبغ؛
- إزالة آثار المواد المسببة للتشوهات، بما في ذلك المبيدات الحشرية، والمعادن الثقيلة، وبعض الأدوية، وما إلى ذلك؛
- تحسين مؤشرات الصحة الجسدية (تطبيع الوزن، والسيطرة على مستويات السكر في الدم، واتخاذ التدابير للوقاية من سكري الحمل)؛
- منع تطور الالتهابات داخل الرحم؛
- قم بزيارة الأطباء بشكل منتظم، ومراقبة صحتك وسير حملك.
من المهم تزويد جسم المرأة الحامل بكمية كافية من فيتامين أ. فهو عامل نمو قابل للذوبان في الدهون، ويؤثر على نسخ الجينات. يشارك فيتامين أ في تكوين الهيكل العظمي، ويدعم خلايا ظهارة الجلد والأنسجة المخاطية للعين، ويضمن الحالة والوظيفة الطبيعية للجهاز التنفسي والبولي والهضمي. لا يستطيع الجنين إنتاج الريتينول بشكل مستقل، لذا فإن تناول الفيتامين من الأم ضروري للغاية. بالمناسبة، يعيق الكحول الإيثيلي إنزيم ريتينالدهيد ديهيدروجينيز أثناء تكوين الجنين، وبالتالي يُلحق الضرر بهياكل جنينية مختلفة، مسببًا تشوهات خلقية.
يؤدي نقص الريتينول التدريجي إلى انكماش الدماغ الخلفي للجنين حسب الجرعة، ونقص نمو الحنجرة، والترنح الشديد والعمى، والتشوهات الخلقية في الكلى.
مع ذلك، ليس نقص فيتامين أ فحسب، بل أيضًا زيادة تناوله، يُشكل خطرًا على الجنين. لذلك، من المهم عدم اللجوء إلى العلاج الوقائي الذاتي دون استشارة الطبيب مُسبقًا.
يشير أطباء الأطفال إلى أهم الأمور الوقائية التالية:
- التشخيص المبكر لحالة الكلى لدى الجنين؛
- العلاج في الوقت المناسب للأمراض المعدية؛
- تجنب الاتصال بالأشخاص المصابين بأمراض فيروسية؛
- الوقاية من انخفاض حرارة الجسم؛
- مراقبة صحية خاصة للأطفال الذين لديهم تاريخ متفاقم من أمراض الكلى الوراثية؛
- تنظيم مناسب للنظام الغذائي والشرب والنشاط البدني؛
- - تعليم الأطفال الأولويات الغذائية الصحيحة (الإكثار من الأطعمة النباتية، وقلة الملح، واستبعاد الأطعمة غير الصحية)؛
- الوقاية من التطعيم في الوقت المناسب.
توقعات
لا يمكن أن يكون تشخيص توسع الحويضة عند الأطفال واضحًا، لأن نتيجة الاضطراب تعتمد على عدد من العوامل، مثل سبب توسع الحوض، ووجود أمراض ومضاعفات أخرى، ووجود أو عدم وجود أعراض.
في حال استمرار اختلال وظائف الكلى، يُوصف للطفل العلاج المناسب. أما في حال تطور الفشل الكلوي المزمن، فيصبح العلاج أكثر تعقيدًا، ويُوصف برنامج علاجي طويل الأمد ومعقد. في المرحلة النهائية من الفشل الكلوي، قد يلزم التدخل الجراحي.
عندما لا يتم علاج الأطفال المصابين بتوسع الحويضة الشديد، غالبًا ما يتطور لديهم الفشل الكلوي المزمن.
بشكل عام، غالبًا ما يكون لتوسع الحويضة الكلوية لدى الأطفال مسارٌ إيجابي: يختفي التضخم تدريجيًا، ولا تتأثر وظيفة العضو. ولكن من المهم فهم أن مرحلة الطفولة تمر بعدة مراحل نمو نشطة - ستة أشهر، ست سنوات، والبلوغ. خلال هذه الفترات، قد يتكرر توسع الحويضة الكلوية، وإن كان عادةً، إن حدث، يكون بشكل خفيف نسبيًا. لذلك، يجب فحص الأطفال بانتظام، حتى أولئك الذين عانوا من هذا الاضطراب.

