خبير طبي في المقال
منشورات جديدة
تمدد الأوعية الدموية الأبهري الصدري والبطني المتمزق: فرص النجاة والعلاج
آخر مراجعة: 04.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
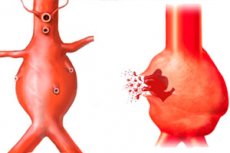
يتكون الجهاز القلبي الوعائي، الذي يدور فيه الدم، ويدعم حيوية الجسم البشري بأكمله، من القلب والعديد من الأوعية الدموية بأحجام مختلفة. أكبرها الشريان الأورطي. يُلاحظ في الشريان الأورطي أقصى ضغط دم، وإذا ضعفت جدران الأوعية الدموية وأصبحت أقل مرونة، فإن ذلك يؤدي إلى تمددها الزائد غير القابل للعكس، مما يؤدي إلى تكوّن تمدد الأوعية الدموية. قد لا يظهر تمدد الأوعية الدموية نفسه لفترة طويلة، ولا يؤثر على الحياة الطبيعية للشخص، ولكن من المهم معرفة أنه في بعض الحالات، قد يحدث تشريح أو تمزق تمدد الأوعية الدموية الأبهرية، وهي حالة مهددة للحياة تتطلب مساعدة طبية فورية من جراح أوعية دموية.
معلومات مفيدة من علم التشريح
بناءً على ما سبق، يبدو تعبير "تمزق الشريان الأورطي أو تمدد الأوعية الدموية فيه" مُخيفًا. لذلك، ليس من المُستغرب أن يهتم القارئ بمعرفة مكان الشريان الأورطي، وما هو، وما هو تمدد الأوعية الدموية، والعوامل التي قد تُسبب تمزقه.
يبدأ الجهاز الدوري البشري بعضو عضلي أجوف ينقبض بانتظام، ويعمل كمضخة. سُمي هذا العضو بالقلب، ووظيفته ضمان استمرار دوران الدم الذي ينقل الأكسجين والمغذيات إلى جميع أعضاء الإنسان.
تنقسم الأوعية الدموية الكبيرة المتصلة بالقلب إلى شرايين وأوردة. تُصرّف الشرايين الدم من القلب، بينما تُزوّد الأوردة العضو المركزي في الجهاز الدوري بالدم. يُعدّ الشريان الأورطي أكبر شريان في جسم الإنسان، وهو جزء من الدورة الدموية الجهازية، ويُزوّد الجسم بالدم، بينما يُزوّد الشريان الصغير الجهاز الرئوي بالدم فقط.
يمكن تشبيه الشريان الأورطي، الذي يخرج من البطين الأيسر للقلب ويمثل امتدادًا له، بخرطوم المضخة. هذا الشريان الكبير طويل جدًا ويمتد على طول جسم الإنسان بأكمله.
ومن المعتاد التمييز بين ثلاثة أقسام رئيسية من الشريان الأورطي:
- صاعد (ينشأ في البطين الأيسر للقلب ويبدأ من الجزء الموسع المسمى البصلة)،
- القوس الأبهري (يبدأ في مكان ما عند السنتيمتر السابع من الوعاء، وله شكل منحني)،
- تنازليًا (في منطقة الفقرة الصدرية الرابعة يصبح القوس خطًا مستقيمًا).
يقع الشريان الأورطي الصاعد خلف الجذع الرئوي، وهو الشريان الذي يبدأ الدورة الدموية الصغرى (الرئوية)، ويغطيه غشاء التامور. يبلغ قطر الشريان في هذا الجزء حوالي ٢٫٥-٣ سم.
عند نقطة التقاء غضروف الضلع الثاني بعظم القص (العظمة الرئيسية للصدر)، يضيق الشريان الأورطي إلى 2 سم، ويتخذ شكل قوس، ينحني قليلاً إلى اليسار والخلف. عند وصوله إلى الفقرة الصدرية الرابعة، يُشكل برزخًا صغيرًا، ثم يصبح وضعه شبه عمودي.
وينقسم الشريان الأورطي النازل بدوره إلى قسمين:
- المنطقة الصدرية، التي تقع في تجويف الصدر في المنصف الخلفي،
- المنطقة البطنية والتي تعتبر استمراراً للمنطقة الصدرية وتبدأ عند مستوى الفقرة الصدرية الثانية عشرة.
يقع القسم الأول من الأبهر الصدري في الموضع الأمامي الأيسر من المريء. ثم، في منطقة الفقرة الثامنة، ينحني حول المريء على الجانب الأيسر، وينحدر على طول الجدار الخلفي للمريء.
يُعتبر بداية القسم البطني فتحة الأبهر في الحجاب الحاجز. ويمتد الأبهر إلى الفقرة القطنية الرابعة عند الغوص في هذه الفتحة.
على طول الشريان الأورطي، تتفرع منه فروعٌ بأحجامٍ مختلفة، تُسمى الشرايين. في القسم الصاعد، هما الشريانان التاجيان الأيمن والأيسر. أما في منطقة القوس الأورطي، فتنشأ هذه الفروع من:
- الجذع العضدي الرأسي، والذي ينقسم بدوره إلى الشريان السباتي الأيمن والشرايين تحت الترقوة،
- الشريان السباتي الأيسر المشترك والشرايين تحت الترقوة.
ينقسم الجزء النازل إلى قسم صدري، حيث تبدأ الشرايين بين الأضلاع والقصبة الهوائية والعديد من أنواع الشرايين الأخرى، وقسم بطني. ومن قسم البطن، يبرز ما يلي:
- الجذع البطني، والذي ينقسم بعد بضعة سنتيمترات إلى الشريان المعدي الأيسر والشريان الكبدي المشترك والشريان الطحالي،
- الأوعية الدموية المساريقية المسؤولة عن إمداد الأمعاء والبنكرياس بالدم،
- الشريان الحجابي السفلي، الذي يغذي الحجاب الحاجز والغدد الكظرية،
- الشريان الكظري
- الشرايين القطنية،
- الشريان الكلوي.
في منطقة الفقرات القطنية 4-5 ينقسم الجزء البطني من الشريان الأورطي إلى قسمين (يحدث انقسامه): الشرايين الحرقفية المشتركة اليمنى واليسرى، واستمرارها هي الشرايين الفخذية.
يمكن أن يحدث ضعف جدران الأوعية الدموية الكبيرة التي تعاني من أقصى ضغط دم في أي جزء من الشريان الأورطي أو الشرايين المتفرعة منه. يؤدي تمدد جدران الشريان الأورطي إلى إضعافها وعرضتها للتمزق في هذه المنطقة. يُعد تمزق تمدد الأوعية الدموية في الشريان الأورطي أو الشرايين المتفرعة منه خطيرًا في جميع الأحوال. لكن التشخيص في هذه الحالة يعتمد على عدة عوامل: موقع تمدد الأوعية الدموية، وشكله وحجمه، ودرجة الضرر الذي لحق بجدران الشرايين.
تمدد الأوعية الدموية وعواقبه
عادةً ما يُطلق على تمدد الأوعية الدموية في الشريان الأورطي والشرايين الكبيرة الأخرى اسم تمدد الأوعية الدموية الذي يحدث فيه تغير مرضي في شكل وحجم الوعاء. في هذا التمدد، يتشكل تمدد غير طبيعي مع زيادة في تجويف الوعاء الشرياني. ويُشخَّص تمدد الأوعية الدموية في حالة زيادة تجويف الوعاء بمقدار ضعفين أو أكثر.
يُفرّق بين تمدد الأوعية الدموية المغزلي الشكل وتمدد الأوعية الدموية الكيسي. يُلاحظ الشكل المغزلي عند وجود بروز منتشر لجدران الشرايين على طول قطرها بالكامل. يتميز الشكل الكيسي بظهور هذا البروز في منطقة محدودة من الوعاء الدموي، ويشبه شكله كيسًا بارزًا من جانب الشريان.
الشريان الأورطي، كغيره من الأوعية الدموية، له جدار ثلاثي الطبقات. تحت ضغط الدم، وفي ظل وجود عوامل خطر لتلف الشريان الأورطي، قد تتمزق كلٌّ من طبقات الوعاء الدموي، بالإضافة إلى الطبقات الثلاث. في الحالة الأولى، يُطلق على هذه الحالة اسم "تسلخ الأبهر". عادةً ما تُلاحظ هذه الحالة في موقع تمدد الأوعية الدموية، ويُطلق على هذا التمدد اسم "التسلخ".
تمدد الأوعية الدموية هو بروز مرضي لجدران الأبهر، وقد يكون مكتسبًا أو خلقيًا. أسباب تمدد الأوعية الدموية المكتسبة هي:
- الأمراض الالتهابية في جدار الأوعية الدموية الناجمة عن عامل معدي (التهاب الأبهر، الذي يتطور على خلفية مرض الزهري، والسل، والالتهابات بعد الجراحة)،
- التغيرات التنكسية في أنسجة الأبهر (تصلب الشرايين في الأوعية الدموية، عيوب في بنية جدار الأبهر التي تنشأ بعد جراحة الأوعية الدموية)،
- نخر الأبهر الإنسي (وهو مرض غير معروف الأسباب، يتجلى في تكوين تجاويف كيسية (بؤر نخرية) في الطبقة الداخلية لجدار الأبهر)،
- الضرر الميكانيكي وإصابة أكبر الأوعية الدموية
يمكن أن تحدث تمددات الأوعية الدموية الخلقية في أمراض وراثية مثل متلازمة مارفان، ومتلازمة إهلرز دانلوس، ونقص الإيلاستين الخلقي وأمراض أخرى في النسيج الضام الذي تتكون منه الأوعية الدموية.
تجدر الإشارة إلى أن خطر الإصابة بتمدد الأوعية الدموية يكون أعلى لدى الأشخاص المصابين بارتفاع ضغط الدم (ارتفاع ضغط الدم الشرياني) والذين لديهم استعداد وراثي. كما أن المدخنين ومحبي المشروبات الكحولية معرضون للخطر. أما فيما يتعلق بالتفضيلات الجنسية، فإن هذا المرض أكثر شيوعًا لدى الرجال، وهو أكثر شيوعًا لدى كبار السن (60 عامًا فأكثر).
قد لا يُسبب تمدد الأوعية الدموية الصغير أي أعراض حتى يكبر ويبدأ بالضغط على الأعضاء المجاورة. عندها يبدأ الشخص بالشعور بألم متفاوت الشدة، بالإضافة إلى ظهور أعراض تُشير إلى وجود مشاكل في الأعضاء المضغوطة. إذا كان تمدد الأوعية الدموية في منطقة الصدر، يُصاب الشخص بالسعال وصعوبة التنفس، ويُصبح الصوت أجشًا، ويتركز الألم في القص والظهر والرقبة. أما إذا كان تمدد الأوعية الدموية في البطن، فيشعر الشخص بألم في منطقة أعلى المعدة، بالإضافة إلى شعور بالانتفاخ الشديد والغثيان. وقد يُعاني من التجشؤ ومشاكل التبول والإمساك.
هذه حالة مزعجة، لكنها ليست الأخطر. الخطر الأكبر هو تمزق تمدد الأوعية الدموية الأبهري. لكن في هذه الحالة، تكون جدران الأوعية الدموية الأقل متانة، لذا عادةً ما تنهار سلامة الشريان الأورطي في هذه المناطق. يُعتبر هذا التعقيد الناتج عن تمدد الأوعية الدموية مهددًا للحياة، ويُعالج جراحيًا بحتًا.
يُعتقد أن تمزق الأبهر في منطقة الصدر يسبقه ترقق جدران الأوعية الدموية، حيث تقتصر التمزقات على الطبقات الداخلية فقط. أما في الجزء البطني من الأبهر، فتحدث التمزقات في معظم الحالات بشكل مفاجئ، وتتضرر الطبقات الثلاث لجدار الأبهر. في هذه الحالة، يحدث نزيف حاد، ويموت المرضى في الغالبية العظمى من الحالات. يمكن القول إن تمدد الأوعية الدموية الأبهرية البطنية حالة خطيرة للغاية تتطلب العلاج حتى في المراحل المبكرة من تطور المرض.
علم الأوبئة
وفقًا للإحصاءات، تتشكل تمددات الأوعية الدموية المغزلية الشكل في أغلب الأحيان. علاوة على ذلك، في 37% من الحالات، تحدث هذه النتوءات في الجزء البطني من الأوعية الدموية. وفي حالات أقل، يتم تشخيص تمددات الأوعية الدموية في الجزء الصاعد من الشريان الأورطي (حوالي 23%). وتُكتشف مناطق مرضية على قوس الشريان الأكبر وفرعه الهابط في أقل من 20% من الحالات. وفي حالات أقل بكثير، يتم تشخيص تمددات الأوعية الدموية في منطقة الشرايين الإربية والفخذية.
يُشخَّص تمزق تمدد الأوعية الدموية الأبهري المُسلَّح بشكل أكثر شيوعًا من تلف تمدد الأوعية الدموية السليم. من الواضح أن جدارًا ثلاثي الطبقات يتحمل أحمالًا أعلى من تمدد الأوعية الدموية الذي تتضرر فيه الطبقة الداخلية أو كليهما. يُعد تمدد الأوعية الدموية المُسلَّح، وهو تمزق غير كامل لجدار الأبهر، الأكثر عرضة للتمزق وأسوأ تشخيص.
ويعتبر تمزق الشريان الأورطي في منطقة البطن الأكثر خطورة، وهو أكثر خطورة ويواجه بعض الصعوبات في التشخيص.
عوامل الخطر
تشمل عوامل الخطر المؤدية إلى تمزق تمدد الأوعية الدموية في أي وعاء دموي كبير ما يلي:
- تصلب الشرايين في الأوعية الدموية، لأن تكوين لويحات الكوليسترول على جدران الشرايين يجعلها أقل مرونة،
- ارتفاع ضغط الدم، مما يؤدي إلى تكوين تمدد الأوعية الدموية وبالتالي زيادة التوتر في تلك المنطقة بشكل أكبر،
- التغيرات الفسيولوجية المرتبطة بالعمر، أي تآكل الأنسجة المختلفة في الجسم،
- الأمراض الخلقية في النسيج الضام، والتي ينتج عنها تخلف نموه، مما يعني أنه لا يستطيع أداء الوظائف الموكلة إليه بكفاءة،
- الأمراض الوعائية الالتهابية، والتي تضعف أيضًا الأنسجة الداخلية لجدار الأوعية الدموية (يمكن أن يؤدي مرض الزهري التدريجي، على سبيل المثال، إلى إثارة تطور عملية التهابية مزمنة في الشرايين، وهذا يزيد من خطر تلف الجدران عند أدنى إجهاد)،
- زيادة تكوين الخثرة، حيث أن الخثرة الأكثر صلابة تمارس ضغطًا أعلى على جدار تمدد الأوعية الدموية مقارنة بالدم السائل (وتنجذب الخثرات حرفيًا إلى تجويف تمدد الأوعية الدموية، حيث تتراكم بعد ذلك، مما يقلل من التجويف ويزيد الضغط على الجدران الضعيفة)
- الإدمان على الكحول والتدخين (هذه العادات السيئة تسبب عبئًا كبيرًا على القلب، وتزيد من ضغط الدم، وبالتالي، يمكن أن تصبح عامل خطر لتمزق جدران القلب والأوعية الدموية)
- الأمراض المناعية الذاتية والغدد الصماء التي تؤدي إلى تدمير سريع للأوعية الدموية (في أغلب الأحيان، تحدث تمزقات الأبهر عند مرضى السكري، وخاصة إذا كان المرض مصحوبًا بتصلب الشرايين الوعائي، وهو أمر نموذجي لمرض السكري).
تجدر الإشارة إلى أن أي زيادة في الحمل على القلب قد تُسبب تمزق جدران الأبهر. ويحدث هذا التأثير السلبي على القلب نتيجةً لما يلي:
- العواطف القوية والتوتر،
- النشاط البدني المفرط (في حالة تمدد الأوعية الدموية، حتى لو كان معتدلاً، فإن زيادة التوتر قليلاً على الأوعية غالبًا ما تكون كافية للتسبب في تمزقها في نقطة الضعف)،
- الحمل والولادة (في هذه الحالة، لا يتعرض القلب فقط للضغط المتزايد، بل أيضًا أعضاء أخرى من جسم المرأة، لذلك يتم تسجيل الأمهات الحوامل المصابات بأمراض القلب والأوعية الدموية بشكل منفصل، في حين يمكن أن يتشكل تمدد الأوعية الدموية قبل الحمل وفي الأشهر والأيام الأخيرة من الحمل، وينفجر في وقت الولادة)،
- الوزن الزائد والسمنة وقلة النشاط البدني، مما يؤثر سلباً على القلب والأوعية الدموية ويضعفها تدريجياً.
- إصابات الصدر والصفاق (على سبيل المثال، يتمزق تمدد الأوعية الدموية الأبهري بكثرة في حوادث الطرق نتيجة ضربة قوية على عمود التوجيه أو أثناء شجار، عندما تقع الضربة في المنطقة التي تمر بها أجزاء مختلفة من الشريان الأورطي). إذا كانت الضربة قوية، فقد يتمزق حتى جزء سليم من الوعاء. في هذه الحالة، عادةً ما تتضرر طبقات الشريان الأورطي الثلاث، مما يؤدي إلى وفاة المصاب.
لماذا تتشكل بؤر مرضية تُصبح لاحقًا عامل خطر لتمزق جدار الأبهر؟ تعتمد آلية حدوث هذه العملية على تعدد العوامل. فالعمليات الالتهابية والتنكسية في الأنسجة، وتكوين لويحات الكوليسترول على الجدران، والإصابات الرضحية، تُسبب تغيرات مرضية في بنية جدار الأوعية الدموية.
تؤدي التغيرات البنيوية والهندسية في ألياف الكولاجين والإيلاستين التي تُشكل الغشاء الوعائي إلى تلف غير ملحوظ في جدران الشرايين، لذا ليس من المستغرب ألا تتمكن هذه الجدران من العودة إلى وضعها الطبيعي عند تمددها. في الوقت نفسه، لا يمكن تصحيح شكل الجدار المتضرر بشكل طبيعي، بل قد يتطور الوضع، أي أن حجم تمدد الأوعية الدموية قد يزداد تدريجيًا، وكلما اتسعت مساحة الضرر في الوعاء، زاد خطر تمزقه وصعوبة إنقاذ حياة المريض.
يتناسب قطر تمدد الأوعية الدموية طرديًا مع الضغط على جدران الأوعية وقوة التمزق. إذا كان قطر تمدد الأوعية الدموية أقل من 5 سم، فإن خطر تمزق الجدار يقترب من 1%، بينما يزيد تمدد الأوعية الدموية الذي يبلغ قطره 7 سم من خطر تمزق الأنسجة إلى 30% أو أكثر.
طريقة تطور المرض
يُعتقد أن ظهور بؤرة تمدد مرضي لجدار الأوعية الدموية يُعدّ بحد ذاته أحد أهم عوامل الخطر لتمزق الأبهر، إذ يصبح النسيج في هذه المنطقة أرقّ وأقل مرونة، مما يجعله عرضة للتمزق مع أي زيادة في الضغط عليه. ومن الواضح أن أسباب تمزق الأبهر ترتبط ارتباطًا وثيقًا بالعوامل المسببة لتمدد الأوعية الدموية نفسه، والذي يحدث غالبًا في منطقة زيادة توتر جدران الأوعية.
الأعراض تمدد الأوعية الدموية الأبهري المتمزق
تجدر الإشارة إلى أن الشخص قد لا يشك في وجود مرض مثل تمدد الأوعية الدموية الأبهري لفترة طويلة، لأن الأعراض الواضحة للمرض تظهر عادةً عندما يصل حجم المنطقة المصابة إلى أحجام كبيرة ويبدأ في التأثير سلبًا على وظائف الأعضاء الأخرى. لكن تمزق تمدد الأوعية الدموية لا يمكن أن يستمر دون أعراض.
تُعتبر أولى علامات تمزق تمدد الأوعية الدموية ألمًا شديدًا. ومع ذلك، قد يختلف موضع الألم باختلاف موقع التمدد. يبدأ تمزق تمدد الأوعية الدموية الأبهري الصدري بنوبات ألم في منطقة القص، وقد ينتشر العرض إلى الظهر أو الكتفين أو الرقبة، وفي حالات نادرة جدًا إلى البطن والأطراف العلوية والسفلية.
تتم ملاحظة حالة مماثلة عند تمزق تمدد الأوعية الدموية في الشريان الأورطي الصاعد أو قوسه أو قسمه الهابط.
في أغلب الأحيان، في هذه الحالة، لا نتحدث عن تمزق كامل، بل عن تمدد الأوعية الدموية المشرح، وتعتبر أعراضه كما يلي:
- الألم المهاجر (متلازمة الألم التي يصعب تحديد موقعها، والتي تحدث بسبب النزيف في التجويف بين الأغشية الأبهرية)، يتم ملاحظتها على طول مسار تكوين الورم الدموي،
- عدم انتظام ضربات القلب (نبض سريع، يختلف في الأطراف العلوية والسفلية)،
- تقلبات في ضغط الدم، في البداية يرتفع ثم ينخفض،
- الأعراض العصبية الناجمة عن نقص تروية الدماغ والحبل الشوكي (ضعف عضلات نصف الجسم، انخفاض الحساسية أو شلل الأطراف)، ضعف الوعي، الدوخة، تلف الأعصاب الطرفية،
- ظهور ضيق في التنفس،
- صوت أجش،
- ضعف شديد وتعرق،
- لون البشرة شاحب أو مزرق،
- تكوين الوذمة وما إلى ذلك.
في الحالات الشديدة من تسرب الدم خارج الشريان الأورطي، قد يحدث نزيف في غشاء التامور، نقص تروية عضلة القلب، قصور القلب، وانسداد القلب.
إذا حدث تشريح تمدد الأوعية الدموية في الشريان الأورطي الصدري أو البطني النازل، فقد تحدث أعراض الفشل الكلوي الحاد أو نقص تروية الأعضاء الهضمية أو الأطراف السفلية.
يتميز تمزق تمدد الأوعية الدموية البطني بألم في البطن. تتميز الصورة السريرية لهذا المرض بأعراض حادة في البطن: ألم شديد في هذه المنطقة وتوتر في جدار البطن. غالبًا ما نتحدث عن تمزق كامل في الأغشية الأبهرية، مع أعراضه المميزة:
- ظهور ألم حاد لا يطاق في المنطقة فوق المعدة (إذا حدث التمزق في الجزء الصدري من الشريان الأورطي، فسيكون موضع الألم مختلفًا)،
- - دوخة شديدة قد تصل إلى فقدان الوعي والغيبوبة،
- الغثيان مع نوبات القيء،
- جفاف الغشاء المخاطي للفم،
- لون البشرة مزرق،
- النبض ضعيف، خيطي،
- العرق البارد
- تنفس ثقيل ومتقطع،
- زيادة معدل ضربات القلب،
- ويلاحظ انخفاض حاد في ضغط الدم، وقد يحدث انهيار.
تتأثر شدة أعراض تمزق تمدد الأوعية الدموية الأبهري وموقعها بموقع انتهاك سلامة الأنسجة وحجم الورم الدموي الناتج. يتميز تمزق الأبهر خلف الصفاق بألم شديد ومستمر في البطن وأسفل الظهر. كلما كبر حجم الورم الدموي، زاد ضغطه على جذوع الأعصاب، مما يسبب متلازمة ألم مبرح لا يمكن تخفيفها بالمسكنات.
إذا حدث تمزق في نسيج الأوعية الدموية في الجزء العلوي من منطقة البطن أو في الجزء النازل من الشريان الأورطي الصدري، فقد ينتشر الألم إلى القلب، مشابهًا للحالة السريرية لتمدد الأوعية الدموية القلبية المتمزق. انتشار الورم الدموي إلى منطقة الحوض سيسبب ألمًا ليس فقط في منطقة أسفل الظهر، بل أيضًا في منطقة الفخذ والعجان. ومن المحتمل أن يصل الألم إلى الفخذ.
على سبيل المثال، يتجلى تمزق تمدد الشريان الطحالي الخارج من الشريان الأورطي البطني، مع تمزق خلف الصفاق، بألم في النصف الأيسر من البطن وأسفل الظهر. يُوقف تكوّن الورم الدموي النزيف إلى حد ما، ولكنه يصاحبه ظهور كدمات على الجانب والبطن والفخذين ومنطقة الأربية (حسب حجم الورم الدموي وامتداده). يُعاني المرضى من انخفاض في ضغط الدم وأعراض فقر الدم. في هذه الحالة، تكون أعراض البطن أقل حدة، ويرتبط ذلك بكمية صغيرة من الدم تتدفق من الشريان الأورطي (لا تزيد عن كوب واحد).
يصاحب تسرب الدم إلى تجويف البطن حدوث انهيار، وفقدان للوعي، وتعرق بارد، وشحوب في الجلد، وضعف في النبض، وأعراض خطيرة أخرى، مع الشعور بألم في جميع أنحاء البطن. يصاحب تسرب الدم من الشريان إلى الجهاز الهضمي ألم في المعدة أو الأمعاء أو البنكرياس. وفي الحالة الأخيرة، يكون الألم في منطقة الحزام.
تكون أعراض تمزق تمدد الأوعية الدموية داخل الصفاق أكثر وضوحًا، ويصاحبها حدوث صدمة نزفية ونزيف داخلي. يظهر انتفاخ شديد وألم في البطن، ويصبح النبض متكررًا ولكنه ضعيف جدًا، ويكون الجلد شاحبًا ومغطى بالعرق البارد. قد تشبه الصورة السريرية التهاب الزائدة الدودية الحاد أو التهاب الصفاق. بالإضافة إلى ذلك، يتميز المرض بأعراض شيتكين-بلومبرغ، حيث يشتد الألم عند الضغط على البطن وإزالته.
تتطور أعراض تمزق الصفاق بسرعة، لذلك لا يتبقى عادةً وقت لإجراء التشخيص.
إذا انفجر تمدد الأوعية الدموية الأبهري في الوريد الأجوف السفلي، يُلاحظ تفاقم تدريجي للأعراض: ضعف، ضيق في التنفس، تسارع في ضربات القلب، ألم في البطن ومنطقة أسفل الظهر، وتورم ينتشر إلى الجزء السفلي من الجسم والساقين. في الصفاق، يمكن الشعور بنبض في منطقة نابضة بسهولة؛ وعند الاستماع، يُلاحظ نفخة انقباضية-انبساطية فوقها.
قد يحدث تمزق في تمدد الأوعية الدموية الأبهري أو الشرايين الكبيرة المتفرعة منه في الاثني عشر أو أعضاء أخرى من الجهاز الهضمي. في هذه الحالة، تظهر أعراض نزيف الجهاز الهضمي: براز أسود اللون، يتكون من خليط من الدم ومحتويات الجهاز الهضمي، وقيء دموي، وانهيار سريع (انخفاض حاد في ضغط الدم). لا تُعتبر متلازمة الألم الموضعية في المنطقة الشرسوفية مؤشرًا حاسمًا هنا، مع أن هذه الآلام لا يمكن وصفها بالخفيفة.
من المهم أن نفهم أن تمدد الأوعية الدموية، الذي غالبًا ما يتمركز في منطقة الأوعية الكبيرة ذات ضغط الدم المرتفع، يمكن أن يتكون أيضًا في الشرايين الأصغر التي تتفرع من الشريان الأورطي. لذلك، تتفرع الشرايين الحرقفية من الجزء البطني من الشريان الأورطي، والتي تمر بسلاسة إلى منطقة الفخذ. في هذه المنطقة، لا يحدث تمدد الأوعية الدموية كثيرًا، ويمكن اعتبار تمزق تمدد الأوعية الدموية في الشريان الفخذي مرضًا نادرًا. ولكن هذا ممكن، كما هو موضح من خلال الأعراض التالية: ألم في الساقين، وخدر في الأطراف السفلية، وتشنجات، وشعور بالبرودة في القدمين وبياض الجلد على القدمين، وظهور قرح وكدمات نازفة في منطقة جدار البطن الأمامي، والفخذ، وضعف، وانخفاض الضغط، وتسرع القلب.
وعلى الرغم من أن الشريان الفخذي ليس وعاء دمويًا كبيرًا مثل الشريان الأورطي، إلا أن النزيف في حالة تمزقه يمكن أن يكون شديدًا للغاية، وقد تظهر بؤر نخرية وغنغرينا في موقع الورم الدموي.
إستمارات
سبق أن أشرنا إلى أن تمزق تمدد الأوعية الدموية الأبهري يمكن أن يحدث في أي مكان في هذا الوعاء الدموي الكبير، وأن موقع التمزق يحدد ليس فقط توقعات الصحة، بل أيضًا الحياة. في كثير من الأحيان، يستخدم الأطباء تصنيفًا مبسطًا، يقسمون فيه الشريان الأورطي إلى قسمين كبيرين:
- تمزق/تشريح الشريان الأورطي العلوي (القريب) أو الصدري،
- تمزق/تشريح الشريان الأورطي السفلي (البعيد) أو البطني.
كما نرى، فإن الأطباء يعتبرون نوعين من الضرر الذي يلحق بجدار الأبهر والذي يعتبر مهددا للحياة:
- تمزق كامل، عندما يتم كسر سلامة جميع طبقات جدار الوعاء الدموي ويتدفق الدم خارج الشريان،
- تمزق أو انفصال غير كامل مع تلف 1-2 طبقة داخلية واختراق الدم إلى الفراغ بين طبقات الأوعية الدموية.
وفقًا لتصنيف جراح القلب الأمريكي مايكل ديبكي، يمكن النظر إلى الضرر غير الكامل لجدران الأبهر من المنظور التالي:
- تشريح جدران الأبهر في وقت واحد في المقاطع الصاعدة والهابطة (الشكل العام أو النوع الأول)
- تمزق الأغشية الداخلية للأوعية الدموية، ويحدث بشكل رئيسي في الجزء الصاعد وقوس الشريان الأورطي (النوع 2)،
- تشريح موضعي في الشريان الأورطي النازل (النوع 3).
يأخذ تصنيف ستانفورد في الاعتبار نوعين فقط من الحزم:
- تشريح الأبهر الصاعد (النوع أ)،
- تمزق الأغشية الداخلية للوعاء في منطقة القوس والقسم النازل (النوع ب).
بما أن جدار الأبهر يتكون من نسيج ضام ثلاثي الطبقات، فإن تمزقه يُعد انتهاكًا متتاليًا لسلامة هذه الطبقات، بدءًا من الطبقة الداخلية وانتهاءً بالطبقة الخارجية، وهي آخر الطبقات تمزقًا. يؤدي تمزق الطبقة الداخلية إلى تسرب الدم إلى الفراغ بينها وبين الطبقة الوسطى. تبدأ مكونات الدم الفردية وارتفاع الضغط بتدمير الطبقة الوسطى، التي قد تتضرر أيضًا، مما يؤدي إلى تسرب الدم إلى الفراغ بين الطبقة تحت البطانة والغلاف الخارجي. يزداد هذا التقسيم الطبقي، وفي النهاية لا تستطيع الطبقة الخارجية تحمله، فتتمزق، كغيرها، ويتسرب الدم إلى ما وراء الأبهر.
تتوالى هذه المراحل، لكن الفترات الفاصلة بينها قد تختلف. قد يموت الشخص المصاب بتسلخ الأبهر في الدقائق الأولى بعد التمزق، أو قد يعيش مع هذا المرض لعدة سنوات.
هناك تصنيف للمراحل، أو بشكل أدق أشكال تمزق الأبهر:
- الشكل الحاد، عندما يحدث تغير متتالي في مراحل التمزق خلال اليومين الأولين. يكاد يكون من المستحيل نجاة الشخص من هذا النوع من التمزق، إذ لا يتوفر لدى 9 من كل 10 مرضى الوقت الكافي لنقلهم إلى المستشفى (تحدث الوفاة في المنزل أو في الطريق إلى المستشفى).
- الشكل شبه الحاد. قد تصل مدة تغير مراحل تشريح الأبهر في هذه الحالة إلى أسبوعين إلى أربعة أسابيع، مما يمنح الشخص بعض الوقت للتعرف على المرض وطلب المساعدة.
- الشكل المزمن. في هذه الحالة، تكون التمزقات صغيرة، وتكون هناك فجوة كبيرة بين مراحل الانفصال. يمكن أن تستمر هذه العملية من عدة أشهر إلى عدة سنوات، مما يسمح بإنقاذ حياة الشخص من خلال إجراء عملية جراحية، وهي ضرورية بغض النظر عن نوع المرض.
يمكن القول إنه كلما تسارعت وتيرة تغير المراحل، قلّت فرص نجاة الشخص. فعند التعرض لضربة قوية على القلب أو البطن، على سبيل المثال، أثناء حادث سيارة أو شجار، يتمزق الشريان الأورطي بسرعة كبيرة، مما قد يؤدي إلى وفاة المصاب في غضون دقائق بسبب النزيف الحاد.
المضاعفات والنتائج
إذا تعرضت ساقك أو ذراعك لضربة قوية، فسيتشكل ورم دموي كبير عليها، مما يسبب ألمًا شديدًا عند الضغط عليه ويتورم بسبب النزيف في هذه المنطقة. إذا كانت الكدمة صغيرة، فلا تشكل خطرًا كبيرًا، لكن الورم الدموي الكبير الذي يتزايد تدريجيًا قد يشكل مشكلة خطيرة، محفوفة بنخر الأنسجة، وتطور نتوءات قيحية تحت الجلد، وتقييد حركة الأطراف.
عندما تتأثر سلامة الأنسجة، يبدأ الدم بالتسرب، وكلما طال أمد ذلك، ازداد شعور المريض سوءًا. حتى مع النزيف البسيط، نحاول أولًا إيقاف النزيف.
يُلاحظ وضع مماثل في حالة تمدد الأوعية الدموية الأبهري الممزق، ولكن من المهم فهم أن الشريان الأورطي ليس وعاءً طرفيًا، قطره ضئيل، وضغط الدم فيه أعلى بكثير. أي أننا لا نتحدث عن نزيف بسيط، بل عن نزيف حاد، عندما يتراكم حوالي 200 مل أو أكثر من الدم في التجاويف الداخلية.
لا يؤدي تسلخ الأبهر في حد ذاته دائمًا إلى نزيف حاد، ولكن هناك اضطرابات في الدورة الدموية قد تؤدي في النهاية إلى احتشاء عضلة القلب الإقفاري أو السكتة الدماغية. في الواقع، يُهيئ تمدد الأوعية الدموية ظروفًا لتكوين جلطات دموية، والتي بدورها قد تسد الأوعية الدموية، مما يمنع تدفق الدم الحامل للأكسجين إلى أنسجة الجسم. ويُعتبر الدماغ والقلب أول من يُعاني من نقص الأكسجين. تُضعف الاضطرابات الإقفارية أنسجة الأعضاء وتجعلها غير قادرة على أداء وظائفها.
في كثير من الأحيان، تُسد الأوعية الدموية الصغيرة، المسؤولة عادةً عن تغذية وتنفس أنسجة الأطراف السفلية. تبدأ الساقين بالتجمد بشكل متكرر، ويزداد خطر الإصابة بقضمة الصقيع وتطور التقرحات.
ويؤدي تسرب الدم بين طبقات جدار الأبهر أيضًا إلى حدوث عمليات نخرية في الأنسجة، مما يؤدي إلى إضعافها ويؤدي إلى تمزقها، وهو ما يعتبر من المضاعفات الشائعة جدًا والأكثر خطورة.
لتسرب الدم إلى الصدر أو تجويف البطن عواقب وخيمة. في الحالة الأولى، يحدث ضغط على أنسجة الرئة ونزوح لأعضاء المنصف، ويزداد فشل الجهاز التنفسي، ويزداد خطر الصدمة النزفية الناتجة عن النزيف الداخلي. يتسبب الدم المتخثر في ظهور بثور قيحية في غشاء الجنب. يُعتبر تدمي الصدر حالة طارئة قد تؤدي إلى وفاة المريض.
يُصبح دخول مواد وسوائل مختلفة، بما في ذلك الدم، إلى تجويف البطن عامل خطر لتطور عمليات التهابية قيحية فيه. يُعد التهاب الصفاق من أخطر الحالات التي تُهدد حياة الإنسان، وقد يؤدي إلى الوفاة بسرعة، خاصةً إذا كان مصحوبًا بفقدان دم حاد مع انخفاض في الضغط وأعراض حادة لفقر الدم. لذلك، يُعتبر تمزق تمدد الأوعية الدموية داخل البطن أخطر حالة، حيث يؤدي في الغالبية العظمى من الحالات إلى وفاة المريض.
اتضح أن تمدد الأوعية الدموية الأبهري الممزق، مهما كان المنظور، لا يمر دون أثر، ووفاة الشخص مسألة وقت إذا لم يُقدم له الإسعاف في الوقت المناسب. والأفضل أن تُقدم هذه المساعدة في مرحلة تكوّن تمدد الأوعية الدموية، وليس عند تشخيص تمزق أغشيته.
التشخيص تمدد الأوعية الدموية الأبهري المتمزق
تمدد الأوعية الدموية بحد ذاته حالة خطيرة محتملة، إذ يزيد من خطر تمزق أنسجة أكبر الأوعية الدموية أضعافًا مضاعفة. لذلك، كلما تم اكتشاف هذا الجزء المتمدد بشكل مرضي من جدار الوعاء الدموي في وقت مبكر، زادت فرص منع تمزقه.
تمدد الأوعية الدموية الأبهري حالة يمكن اكتشافها أثناء الفحص الروتيني (مثلاً، في حالة عدم ظهور أعراض) وعند مراجعة المريض للطبيب بسبب ألم في القلب أو المنطقة فوق المعدة أثناء تصوير الصدر والبطن بالأشعة السينية. يمكن اكتشاف تمدد الأوعية الدموية في الشريان الأورطي الصاعد من خلال تخطيط صدى القلب عبر الصدر أو المريء، وفي الشريان الأورطي النازل من خلال تصوير أوعية الصدر أو تجويف البطن بالموجات فوق الصوتية باستخدام دوبلر.
يساعد التصوير المقطعي المحوسب بالرنين المغناطيسي وتصوير الأبهر على توضيح مختلف مؤشرات تمدد الأوعية الدموية. ورغم أن هذا الأخير يُعتبر طريقةً جراحيةً، إلا أنه يسمح بتحديد موقع الجزء الأولي من التمزق، وتقييم طول الجزء المُسلَّح، والاضطرابات المختلفة في بنية الوعاء الدموي التي تؤدي إلى تشريح أنسجة جدار الأبهر، وحجم التجويف، وغيرها من المؤشرات التشخيصية المهمة. بينما يسمح التصوير المقطعي بتحديد اتجاه التشريح، ومدى تأثر فروع الأبهر في العملية، وحالة الصمام الأبهري.
ولكن إذا كان المرضى، في معظم الحالات، يأتون سيرًا على الأقدام لتشخيص تمدد الأوعية الدموية الأبهري الطبيعي والمتشريح، فعندما ينفجر، يتم عادةً نقل الشخص بواسطة سيارة إسعاف، ويتم تنفيذ الإجراءات التشخيصية مباشرة على طاولة العمليات.
تتمثل مهمة الطبيب في هذه الحالة في تقييم موقع التمزق وحجم الورم الدموي في أسرع وقت ممكن لتحديد خطة العلاج اللاحقة. في هذه الحالة، تُساعد تقنيات التصوير بالرنين المغناطيسي والتصوير بالرنين المغناطيسي، والموجات فوق الصوتية، والتنظير البطني، وتصوير الأبهر، وغيرها من الطرق المتاحة. في الواقع، عند تمزق الأبهر، تكون كل دقيقة بالغة الأهمية، لذا غالبًا ما لا يتبقى وقت لنقل المرضى إلى مراكز مجهزة بأجهزة التصوير بالرنين المغناطيسي والتصوير المقطعي المحوسب.
من الواضح أن شكاوى المريض وشحوب بشرته لن يكونا كافيين للتوصل إلى تشخيص مبدئي. أثناء الجس، قد يكتشف الطبيب ضغطًا نابضًا في الصفاق، مما يدل على وجود تمدد في الشريان الأورطي البطني (مع أن النبض لا يُشعر به دائمًا). يُظهر الاستماع إلى أصوات القلب وجود نفخات انقباضية في بروز الجزء المتوسع من الشريان الأورطي. تُشير فحوصات الدم إلى علامات فقر الدم.
يتيح التشخيص الآلي للطبيب تصور شكوكه وتقييم مدى خطورتها. وهكذا، يتيح تصوير الأوعية بالموجات فوق الصوتية تقييم حجم تمدد الأوعية الدموية، وموقع التمزق، وحجم الورم الدموي بالقرب من الشريان الأورطي بصريًا. وبمساعدة التصوير المقطعي الحلزوني، يُمكن تقييم ليس فقط موقع وحجم التمزق، بل أيضًا علاقته بالشرايين المختلفة المتفرعة من أكبر وعاء دموي، وهو الشريان الأورطي، وتمييز الورم الدموي القديم عن الجديد. كما يُستدل على وجود تمزق من خلال انزياح الأعضاء المجاورة بالنسبة للشريان الأورطي.
لا يساعد التصوير بالكمبيوتر أو بالرنين المغناطيسي في تحديد طريقة علاج التمزق فحسب، بل يسمح أيضًا، إذا كان تركيب الدعامة الأبهرية ضروريًا، بتحديد حجم الدعامة.
من المهم فهم أن ليس كل العيادات مجهزة لإجراء التصوير المقطعي المحوسب أو التصوير بالرنين المغناطيسي، لذا عادةً ما يُلجأ إلى الأشعة السينية والموجات فوق الصوتية. إذا تعذر إجراء هذه الفحوصات، وكان مؤشر الضغط العلوي (ضغط الدم الانقباضي) لا يقل عن 90 ملم زئبق، فإن تقنيات التنظير الداخلي (تنظير البطن) تُساعد في حل المشكلة، وهي فعالة في حالة تمزق الشريان الأورطي البطني. في هذه الحالة، يُستدل على تمزق الشريان من خلال اكتشاف ورم دموي في منطقة الشريان الأورطي بالقرب من الأمعاء الدقيقة، بالإضافة إلى وجود دم يُلون السائل المصلي باللون القرمزي.
يمكن أن تكون عملية تنظير البطن مفيدة أيضًا في فترة ما بعد الجراحة لتقييم جودة العملية وعمليات التعافي.
تصوير الأبهر (التصوير الشعاعي بالتباين) هو أسلوب تشخيصي يستخدم في الحالات التي يكون فيها التشخيص صعبًا أو عندما يحتاج الطبيب إلى مزيد من المعلومات حول:
- العلاقة بين تمدد الأوعية الدموية وفروع الشريان الأورطي،
- انتشار البؤرة المرضية إلى موقع تشعب الجزء البعيد من الوعاء وانتقاله إلى الشرايين الحرقفية،
- لتوضيح طبيعة الضرر الذي يصيب الفروع الممتدة من الشريان الأورطي،
- للكشف عن مثل هذا المرض النادر مثل الناسور الأبهرية الأجوفية.
تجدر الإشارة إلى أن تمزق تمدد الأوعية الدموية الأبهري حالة تشخيصية معقدة نوعًا ما. فمن ناحية، يتطلب الأمر سرعة التدخل، لأن الوقت المستغرق في التشخيص قد يكلف الشخص حياته، ومن ناحية أخرى، قد تتشابه أعراض المرض مع العديد من الأمراض الأخرى، وقد تتغير الصورة السريرية بشكل كبير تبعًا لموقع التمزق وحجمه وطبيعته.
 [ 35 ]
[ 35 ]
تشخيص متباين
تكمن الصعوبة الأكبر في التشخيص التفريقي لتمزق تمدد الأوعية الدموية الأبهري البطني. يمكن ملاحظة أعراض البطن الحادة المميزة له في حالات نخر البنكرياس، والتهاب المرارة الحاد، والتهاب الزائدة الدودية، والتهاب الصفاق الناتج عن ثقب قرحة المعدة أو تمزق الأعور، وغيرها. يُعد ألم أسفل الظهر، المميز لتمزق الأبهر في قسمه البطني، من علامات أمراض الكلى الحادة والجهاز البولي التناسلي، بينما يُعد التهاب جذور الأعصاب وآلام الحزام من علامات تفاقم التهاب البنكرياس. تتطلب أعراض النزيف الداخلي التمييز بين نزيف الأبهر ونزيف الجهاز الهضمي.
قد يكون التشخيص المفترض في هذه الحالة "انسدادًا حادًا في انقسام الشريان الأورطي وفروعه المغذية للأطراف السفلية". مبدئيًا، من المحتمل جدًا حدوث تخثر في الأوعية الدموية يُسبب الانسداد، ولكن إذا انتبهتَ فقط لهذه النقطة، التي تُسبب نقص تروية الأطراف السفلية، فقد لا تُلاحظ مع مرور الوقت خطرًا أكبر بكثير، وهو تمزق الشريان الأورطي.
إذا كنا نتحدث عن تسلخ أو تمزق الأبهر في منطقة الصدر، فإن أعراضه، كالسعال وصعوبة التنفس، قد تُضلّل الطبيب، إذ تُشبه أعراض أمراض الجهاز التنفسي الالتهابية. لذلك، قد يُفحص المريض من قِبَل معالج أو طبيب رئة، في حال وجود مشكلة قلبية واضحة لديه.
غالبًا ما تؤدي هذه الأخطاء والتأخيرات في التشخيص النهائي إلى عواقب وخيمة. ومع ذلك، فإن خطأ الأطباء ليس بالخطورة التي يبدو عليها. فمرض خطير ذو مظاهر مثيرة للجدل كهذه يُسبب أحيانًا صعوبات في التشخيص حتى للأطباء ذوي الخبرة الطويلة، ناهيك عن المسعفين والمعالجين الذين يفتقرون إلى هذه المعرفة.
من الاتصال؟
علاج او معاملة تمدد الأوعية الدموية الأبهري المتمزق
إذا كان حتى الطبيب المتمرس لا يستطيع دائمًا تشخيص وتقييم درجة خطورة مرض معين بدقة من خلال العين، فماذا عسانا نقول عن الأشخاص غير المطلعين على الطب؟ مع ذلك، لا يمكن لمرضى تمزقات الأبهر، الذين قد يكونون بالقرب من هذا الشخص غير المطلع، إلا الاعتماد عليه، وستعتمد حياة المريض على صحة إجراءات الإسعافات الأولية للمصاب.
الإسعافات الأولية لتمزق الأبهر
هل ينبغي القيام بالشيء نفسه إذا ظهرت أعراض تُعتبر جزءًا من الصورة السريرية لتمدد الأوعية الدموية الأبهري الممزق وتُشكل خطرًا على الحياة؟ أولًا، لا داعي للذعر أو محاولة مقارنة هذه الأعراض بمظاهر أمراض أخرى على أمل التشخيص الأفضل، بافتراض أنها تفاقم لأمراض الجهاز الهضمي أو الجهاز التنفسي. شحوب الجلد، وانخفاض حاد في ضغط الدم، وخفقان القلب، ومشاكل التنفس، والألم الشديد المفاجئ في أماكن مختلفة ليست أعراضًا آمنة على الإطلاق، وتفسيرها من اختصاص الطبيب المختص. لذلك، في جميع الأحوال، عند ظهورها، يجب عليك:
- اتصل بالإسعاف على الفور، وتذكر الإشارة إلى الحالة الخطيرة للغاية للمريض والشك في وجود أمراض القلب والأوعية الدموية الحادة (في هذه الحالة يجب أن يصل الإنعاش، وفي وقت قصير).
- إذا تم تشخيص شخص ما سابقًا بتمدد الأوعية الدموية، فمن الضروري إخبار مشغل سيارة الإسعاف ثم المسعف بهذا التشخيص.
- ومن الضروري أيضًا ضمان حرية وصول الطبيب إلى المدخل والشقة (المنزل) حتى تصل المساعدة في أسرع وقت ممكن.
- يجب وضع المريض فورًا على سطح أفقي مسطح، مع رفع الرأس قليلًا بالنسبة للقدمين.
- يجب ألا تضغط ملابس الضحية على الصدر وتجويف البطن: قم بفك أزرار الياقة والأزرار العلوية للقميص (إذا لزم الأمر، قم بفك أزرار الملابس بالكامل أو خلعها)، قم بفك المشد أو الحزام.
- قد يشعر المريض باضطراب نفسي وحركي، لذلك يجب محاولة منعه من الحركات غير الضرورية والتأكد من وضعه ثابتاً، مما يؤثر على شدة النزيف، لأن النزيف الشديد غالباً ما يؤدي إلى وفاة المريض.
- تؤدي مشاكل الدورة الدموية الناجمة عن تمزق الشريان الأورطي إلى عدم حصول الأنسجة على كمية كافية من الأكسجين، لذلك لتقليل أعراض نقص الأكسجين، من الضروري زيادة محتوى الأكسجين في الدم عن طريق السماح للهواء النقي بالدخول إلى الغرفة التي يوجد فيها المريض (سيؤدي هذا أيضًا إلى تسهيل تنفس الضحية).
- أول ما يتبادر إلى ذهن الكثيرين عند ظهور مشاكل صحية هو الرغبة في تخفيف حالة المريض باستخدام الأدوية، ولكن نظرًا لعدم معرفة تشخيص المرض، يصعب التعامل مع أدوية الإسعافات الأولية. لا يُنصح بإعطاء أدوية ضغط الدم، والمسكنات، والملينات، وغيرها من الأدوية. أفضل خيار لتخفيف الألم في أمراض القلب والأوعية الدموية الحادة هو تناول قرص نيتروجليسرين تحت اللسان.
- قبل وصول سيارة الإسعاف، لا ينبغي إعطاء المريض أي طعام أو شراب.
- غالبًا ما يكون الشعور بألم شديد، وخاصةً في منطقة القلب وأسفل البطن، سببًا للذعر لدى المريض نفسه. في هذه الحالة، يجب محاولة تهدئة الشخص، لأن القلق لا يؤدي إلا إلى زيادة الضغط في القلب والأوعية الدموية، مما يزيد من قوة النزيف.
بما أننا لا نعرف بالضبط ما نتعامل معه، فمن الأفضل عدم بذل أي جهد آخر لمساعدة المريض. كل ما يمكننا فعله هو توفير الراحة التامة والهدوء له، ويجب أن يتولى أخصائيون علاج المصاب والحفاظ على وظائفه الحيوية، لا سيما وأن علاج تمزق تمدد الأوعية الدموية جراحي، لأن هذا الوعاء الدموي الكبير القادم مباشرة من القلب قد يتدفق منه كمية كبيرة من الدم تحت الضغط، ويستحيل إيقاف هذه العملية بالأدوية.
تمزق تمدد الأوعية الدموية الأبهري حالة تتطلب رعاية طارئة، وستكون ناجحة للغاية إذا نُقل المصاب إلى المستشفى حيًا. ومع ذلك، يأمل الأطباء دائمًا في الأفضل. تبدأ معركة إنقاذ حياة المريض في سيارة الإسعاف وفي غرفة الطوارئ، حيث يتم تحديد عامل الريزوس (Rh) وفصيلة الدم، ومؤشرات الإرقاء، وإدخال القسطرة في الوريد المركزي والمثانة.
عند وصول المريض إلى منشأة طبية، يُنقل غالبًا إلى وحدة العناية المركزة فورًا تقريبًا، حيث تُجرى له إجراءات تشخيصية سريعة، مما يسمح بوضع خطة علاجية فعّالة. كما تُقيّم وظائف الأعضاء الحيوية: القلب والكلى والرئتين. إلى جانب التشخيص، تُقاس مؤشرات مختلفة: ضغط الدم، ومعدل ضربات القلب، ودرجة حرارة الجسم، ومعدل التنفس، وغيرها. وعند الضرورة، تُوصل أجهزة دعم الحياة فورًا.
لدى الأطباء خيارات محدودة لعلاج تمزق تمدد الأوعية الدموية الأبهرية. إما إجراء عملية جراحية داخل التجويف، أو تركيب دعامة داخلية للشريان الأبهر، وهي عملية جراحية في كل الأحوال. وللأسف، لا تزال العلاجات الدوائية والعلاج الطبيعي التقليدية عاجزة في هذه الحالة.
تتضمن جراحة التجويف الداخلي فتح عظم القص أو تجويف البطن (حسب موقع التمزق)، وإزالة الجزء من الشريان الأورطي الذي تضررت سلامة جدار الأوعية الدموية فيه (استئصال تمدد الأوعية الدموية)، وتركيب طرف اصطناعي في هذه المنطقة. تُعد هذه العملية شائعة نسبيًا، وخصائصها معروفة جيدًا لجراحي القلب (من المهم أن نفهم أن جراحة الأوعية الدموية الكبيرة لا يمكن إجراؤها إلا بواسطة أخصائي، أي جراح أوعية دموية أو جراح قلب).
لكن لهذه العمليات عيوبٌ عديدة: انخفاض معدل النجاة بسبب الصدمة الشديدة الناتجة عن التدخل الجراحي، وارتفاع خطر الإصابة بمختلف أنواع المضاعفات. والحقيقة أن معظم مرضى تمزق الأبهر يعانون من مشاكل أخرى في الجهاز القلبي الوعائي، مثل نقص تروية عضلة القلب، والسكتات الدماغية الوعائية، واضطراب النظم، وارتفاع ضغط الدم الشرياني، وتصلب الشرايين السباتية، وغيرها، والتي قد تُشكل عامل خطر للإصابة بمختلف أنواع المضاعفات، بل وتُشكل موانع للجراحة. يجب على الطبيب تقييم مخاطر إجراء مثل هذه العملية، والتي غالبًا ما تكون عالية جدًا، مما قد يؤدي إلى الوفاة.
بخلاف جراحة البطن، تُعتبر الدعامات الداخلية طريقةً جراحيةً قليلةَ الإصابات، مما يُتيح إجراؤها لمرضى القلب والأوعية الدموية. في هذه الحالة، يُستخدم إدخال الدعامات عبر الأوعية الدموية، مما يُقوي جدران الأوعية الدموية ويُعيد أنسجة المنطقة المتضررة. عادةً، تُدخل الدعامة في الشريان الفخذي تحت تأثير التخدير الموضعي، وهو تخديرٌ أفضل بكثير من التخدير العام اللازم للجراحة داخل التجويف. تُدخل الدعامة-الرسم البياني في حالةٍ مطوية باستخدام نظامٍ موصل، يُزال بعد فتح الدعامة في موقع التمزق. تُجرى الدعامات الداخلية تحت مراقبة الأشعة السينية.
الهدف الأول والرئيسي من جراحة الأبهر هو إيقاف النزيف الداخلي، ويمكن القيام بذلك بعدة طرق:
- عن طريق تطبيق المشابك الخاصة على الشرايين،
- عن طريق إدخال قسطرة بالونية خاصة إلى فراش الشريان،
- ضغط الشريان الأورطي، وما إلى ذلك.
إذا لم يكن هناك إمكانية لإجراء عملية جراحية عاجلة، وكان التأخير بمثابة الموت، يتم إجراء الضغط الهوائي للجسم، مما يسمح بكسب من 2 إلى 5 ساعات من الوقت.
لكن وقف النزيف جراحيًا لا يكفي. بل من الضروري أيضًا استعادة سلامة الشريان الأورطي وتدفق الدم الطبيعي فيه، وهو ما تساعد عليه الأطراف الاصطناعية. بالإضافة إلى ذلك، من الضروري تخفيف أعراض المرض: تخفيف الألم، وضبط ضغط الدم، واتخاذ إجراءات وقائية للوقاية من الفشل الكلوي، وبعض الإجراءات الأخرى التي تُحسّن حالة المريض وتُسرّع التعافي بعد الجراحة.
العواقب بعد الجراحة
على الرغم من الخبرة الواسعة لجراحي الأوعية الدموية والطرق قليلة الصدمة المستخدمة على نطاق واسع لعلاج تمزق تمدد الأوعية الدموية الأبهرية، إلا أن هذه العمليات لا تحقق النجاح دائمًا. فقد يموت المريض ببساطة على طاولة العمليات أو بعدها. وتُعد الإحصائيات غير مواتية بشكل خاص لكبار السن ومرضى أمراض القلب والأوعية الدموية.
تختلف مراحل التعافي وإعادة التأهيل بعد تمزق تمدد الأوعية الدموية الأبهري. وحسب نوع الجراحة، يجب على المريض البقاء في المستشفى لفترة محددة. بعد التدخل داخل التجويف، يلزم البقاء في المستشفى لمدة أسبوعين، وبعد تركيب الدعامة الوعائية، يمكن للمريض العودة إلى المنزل بعد يومين إلى ثلاثة أيام. أما بعد التدخل التقليدي، فتُمد فترة ما بعد الجراحة حتى 14 يومًا، وبعدها يمكن للمريض مغادرة المستشفى، ولكن بشرط أن تكون حالة الطرف الاصطناعي مرضية بعد إزالة الغرز. أما الأطراف الاصطناعية الداخلية، فتُقلص فترة إعادة التأهيل إلى 14 يومًا.
تعتبر العواقب غير السارة بعد الجراحة والتي تجبر المريض على البقاء في المستشفى تحت إشراف الطبيب هي:
- نزيف في المنطقة التي تم وضع الغرز فيها،
- انسداد الأوعية الدموية بسبب جلطات الدم،
- التهاب الأنسجة في منطقة الغرز الجراحية،
- الوذمة الرئوية،
- الهجرة البعيدة (الإزاحة) للدعامة،
- انسداد الطرف الاصطناعي،
- انسداد الشرايين الكلوية بخيمة،
- خلل في وظائف البول (علامة تشخيصية سيئة تشير إلى الفشل الكلوي التدريجي، والذي يمكن أن يؤدي مرة أخرى إلى وفاة المريض).
تحدث المضاعفات أثناء عمليات تركيب المفاصل الصناعية بشكل أقل بكثير من جراحة البطن (لا تتجاوز ٢٠٪ من الحالات). لكي يتمكن المريض من مغادرة المستشفى، يجب أن تكون نتائج الأشعة والمختبر طبيعية.
بعد الخروج من المستشفى، يُطلب من المريض الخضوع لفحوصات شهرية لدى طبيب قلب، ومراجعة الطبيب عند الحاجة لأي أعراض غير عادية. وهذا شرط أساسي يجب الالتزام به خلال السنة الأولى.
لتجنب المضاعفات المحتملة، يجب على الشخص مراقبة مستوى ضغط الدم باستمرار، وفي حال ارتفاعه، تناول أدوية خافضة للضغط، وتجنب المجهود البدني الشاق والمواقف العصيبة، وتناول طعام صحي. لا يُقيّد الأطباء حركة المرضى، ولكن الإرهاق في هذه الحالة غير مقبول، إذ يتعب المرضى بسرعة حتى من الأعمال المنزلية البسيطة.
إذا تم إحالة المريض الذي عانى من تمزق تمدد الأوعية الدموية الأبهري لإجراء عملية جراحية على أي أعضاء أخرى، بما في ذلك جراحة الأسنان، فإن الأمر يتطلب دورة من العلاج بالمضادات الحيوية لمنع المضاعفات المختلفة، بالإضافة إلى الأدوية الخافضة للضغط ومضادات التخثر، والتي ستمنع تكوين جلطات الدم.
الوقاية
يمكن أن تشمل الوقاية من تمزق تمدد الأوعية الدموية الأبهري قبل الجراحة العلاج في الوقت المناسب لأمراض القلب والأوعية الدموية الناشئة، والتخلي عن العادات السيئة، والفحوصات الطبية الوقائية.
نظرًا لأن 90٪ من حالات تكوين تمدد الأوعية الدموية الأبهري ناجمة عن تصلب الشرايين في الأوعية الدموية، يمكن تجنب مثل هذا المرض الخطير من خلال تنفيذ الوقاية من تصلب الشرايين: اتباع نظام غذائي يتضمن الحد الأدنى من الدهون والكوليسترول الضار، والنشاط البدني المعتدل ولكن المنتظم، والإقلاع عن التدخين وشرب الكحول، واستخدام الوصفات الشعبية لتطهير الأوعية من لويحات الكوليسترول.
في حال اكتشاف تمدد الأوعية الدموية، يجب على الشخص زيارة طبيب القلب بانتظام لمراقبة حالته، ووصف الفحوصات اللازمة (مثل تصوير الأوعية الدموية بالدوبلر أو المسح الضوئي المزدوج). ومن الضروري الآن مراقبة مستوى ضغط الدم والكوليسترول في الدم باستمرار.
إذا لم يُدرك الشخص وجود تمدد الأوعية الدموية إلا عند تمزقه، أو تجاهل ببساطة متطلبات الوقاية من تمزق تمدد الأوعية الدموية الأبهري، فلن يكون من الممكن تجنب الجراحة. ولكن حتى بعد الجراحة، سيتعين على المريض اتباع متطلبات معينة تمنع انتكاس المرض، لأن سبب تمدد الأوعية الدموية لم يُستأصل جراحيًا:
- الرفض الكامل للعادات السيئة (التدخين، شرب الكحول)،
- نظام لطيف لمدة شهر على الأقل بعد الجراحة (الحد من النشاط البدني، وتجنب التجارب العاطفية والتوتر العصبي)،
- الحفاظ على الوزن ضمن المعدل العمري،
- قياس ضغط الدم بشكل منتظم (مرتين أو أكثر في اليوم) وخفضه إذا تجاوزت القراءات 130/85 ملم زئبق،
- التغذية السليمة (وجبات مجزأة، يجب أن يكون الطعام مقطعًا بشكل كافٍ، اختيار صارم للمنتجات والأطباق).
أما بالنسبة لنظام المرضى الغذائي بعد جراحة الأبهر، فيُمنع تناول الأطعمة الحارة والمقلية، والمنتجات التي تحتوي على دهون حيوانية، واللحوم والأسماك الدهنية، والمرق الدسم، وأحشاء الحيوانات، والشاي والقهوة القوية، والكاكاو والشوكولاتة بكميات كبيرة. كما يُمنع تناول المنتجات التي تزيد من تكوين الغازات (مثل الفاصوليا والبقوليات، والملفوف الطازج والمخلل، والخبز الأبيض، وغيرها)، وكذلك المشروبات الغازية.
يجب تحديد كمية الملح في الأطباق بما لا يزيد عن 4-5 غرامات يوميًا، وكمية الماء التي يجب شربها لا تتجاوز لترًا واحدًا يوميًا. لكن المنتجات التي لها تأثير مُليّن تُفيد هؤلاء الأشخاص. يُعتبر المشمش المجفف والخوخ المجفف مفيدين بشكل خاص، حيث يُناسبان بذور الكتان.
لمدة ستة أشهر بعد العملية، يُنصح بتقليل النشاط البدني، مع تجنب قلة الحركة. إذا سمح الطبيب، يمكنك ممارسة المشي الصحي والسباحة والجري البطيء بعد 4-5 أشهر من العلاج. يُفضل البدء بممارسة الرياضة تحت إشراف أخصائيين ضمن برامج إعادة التأهيل.
يُنصح أيضًا بالحد من رفع الأشياء الثقيلة. الحد الأقصى لوزن الأشياء المرفوعة هو 5 كجم، وإلا فلن تتمكن من تجنب زيادة الضغط أو تلف اللحامات.
الآن، يجب على الشخص توخي الحذر الشديد، لأنه ببساطة قد لا ينجو من تكرار تكوّن وتمزق تمدد الأوعية الدموية الأبهري. معدل الوفيات حتى في العمليات الأولى مرتفع جدًا، فماذا عسانا أن نقول عن تدخلات مماثلة في عمل الجسم الذي أضعفه المرض وعلاجه؟
توقعات
تمزق تمدد الأوعية الدموية الأبهري حالة مرضية تُفقد المرضى فرصة النجاة دون علاج متخصص. لا تُجدي أي أدوية أو علاجات شعبية أو علاج طبيعي نفعًا في مثل هذه الحالة. فقط إيقاف النزيف في الوقت المناسب وجراحة الأوعية الدموية الاصطناعية يُعطيان الأمل، وإن كان ضعيفًا جدًا. يُتوفى حوالي 90% من المرضى الذين خضعوا لجراحة في البطن قريبًا. يكون التشخيص بعد تركيب الدعامة الوعائية أفضل، على الرغم من أنه قد يتطلب عمليات جراحية إضافية لاحقًا (لأن الدعامة لها فترة محدودة يمكنها خلالها أداء وظائفها بشكل جيد).
تجدر الإشارة إلى أن جراحة الأبهر تُمكّن ٥٠٪ من المرضى من العيش لخمس سنوات إضافية أو أكثر، وهو أمر مهم أيضًا. ولكن حتى في غياب المضاعفات بعد الجراحة مباشرةً، قد تحدث عواقب طويلة الأمد، مثل:
- تكوين الجلطات وانسداد الأوعية الدموية بالجلطات،
- تكوين الناسور في الأمعاء (وهذا ممكن بعد إجراء جراحة على الشريان الأورطي البطني)،
- -تقيح الأنسجة في منطقة الطرف الاصطناعي،
- تدهور الوظيفة الجنسية والجهاز البولي.

