خبير طبي في المقال
منشورات جديدة
الأشعة السينية لمفصل الكاحل
آخر مراجعة: 06.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
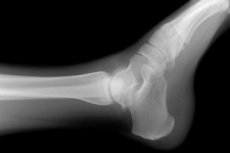
الطريقة التشخيصية غير الجراحية الأكثر شيوعًا للكشف عن التغيرات المرضية الخلقية والمكتسبة في أنسجة العظام والمفاصل هي تصوير تشريحها بالأشعة السينية. يمكن الكشف عن العيوب التي ظهرت في الهيكل العظمي للقدم و/أو الكاحل من خلال تصوير مفصل الكاحل بالأشعة السينية، حيث تمتص الأنسجة المتدهورة والسليمة الأشعة السينية التي تمر عبرها بشكل مختلف، وهو ما ينعكس في صورة إسقاط هذه المنطقة من الجسم.
مؤشرات لهذا الإجراء
يتم وصفه كجزء من الفحص التشخيصي للمرضى الذين يعانون من إصابات في مفصل الكاحل مع الاشتباه في حدوث كسور وخلع، وكذلك مع شكاوى من الألم وغيره من الانزعاج في هذا الموضع، والتي قد تشير إلى أمراض التهابية وضمورية وأورام.
بالنسبة للمرضى الذين يعانون من آفات ثابتة في المفصل و/أو أنسجة العظام في الكاحل، يتم إجراء التصوير بالأشعة السينية لمراقبة فعالية العلاج.
تقنية أشعة سينية لمفصل الكاحل.
القليل من التشريح: المفصل الذي يربط عظام الساق والقدم له بنية معقدة إلى حد ما - نظام من الغضاريف والعضلات يربط بين ثلاث عظام: العظام الكبيرة والصغيرة في الساق وعظم الكعب (الطوس) في القدم.
تتشابه العلامات السريرية لإصابات الكاحل إلى حد كبير مع الأعراض التي تحدث مع التغيرات الهدامة في مفصلي الكاحل العقبي والكاحل الزورقي، وكذلك عظام الكعب والكاحل. لذلك، تُلتقط الصور الشعاعية في إسقاطين أو ثلاثة إسقاطات لتوضيح هذه الهياكل التشريحية.
يوفر الإسقاط الظهري المباشر رؤية جيدة لعقدة عظم الكعب وجزء من قصبة الساق؛ يسمح الإسقاط الظهري، مع توجيه القدم إلى الداخل، بفحص المفصل الظنبوبي الشظوي؛ يُظهر الإسقاط الجانبي الجوانب الظهرية لقصبة الساق، الكبيرة والصغيرة.
لإجراء فحص الإسقاط الجانبي، يُوضع المريض على طاولة في وضعية استلقاء على جانب الطرف المصاب، مع ثني الطرف قليلاً عند مفصلي الورك والركبة. يُسحب الطرف السليم إلى أعلى الصدر قدر الإمكان لتجنب إعاقة الرؤية.
لإجراء التصوير الشعاعي بإسقاط ظهري مباشر، يُستلقي المريض على ظهره، مع ثني الساق السليمة عند مفصل الركبة وسحبها نحو الجسم. تُوضع قدم الساق المصابة بحيث يكون الكعب فوق الكاسيت بزاوية قائمة على الطاولة، ويُوجَّه مخرج جهاز الأشعة السينية نحو مفصل الكاحل.
للتحكم في حالة مفصل الظنبوب الشظوي، في نفس الوضع، تُدار قدم المريض إلى الداخل بزاوية دوران تقارب 30 درجة. ولمنع سقوط القدم، تُوضع وسادة تحتها.
الأداء الطبيعي
تساعد هذه الطريقة التشخيصية على تحديد الإصابات المختلفة التي تصيب المفصل وأنسجة العظام في الكاحل:
- الإصابات - كسور العظام المغلقة والمفتوحة في موقع معين، بما في ذلك الشقوق، والنزوح الكامل وغير الكامل للعظام في المفصل (الخلع، الخلع الجزئي)؛
- العمليات الالتهابية - التهاب المفاصل، التهاب العظم والنقي، التهاب الغشاء الزليلي، التهاب الجراب؛
- التغيرات التنكسية وتشوهات أنسجة العظام والمفاصل الناجمة عن الاضطرابات الأيضية - النقرس والتهاب المفاصل وأمراض المفاصل؛
- اضطرابات دستورية خلقية ومكتسبة أخرى في العناصر المفصلية.
وصف الأشعة السينية للكاحل
يصف أخصائي الأشعة التغيرات الهيكلية المرئية في بنية اتصال عظام الساق والقدم، مُستخلصًا نتيجة تشخيصية. ويُعتمد قياس مفصل الكاحل في الأشعة السينية كمعيار.
تتميز النسب الصحيحة للعناصر الهيكلية للكاحل بارتفاع موحد للفراغ المفصلي - خط مستقيم يُرسم عبر مركز الانحناء المنفصل لعظم الظنبوب، وعادةً ما يتقاطع مع مركز عقدة الكعب (بين ارتفاعيها). عادةً ما يبدو خلع الكاحل الجزئي في الأشعة السينية كفراغ مفصلي إسفيني الشكل. ومع ذلك، في حالات نادرة، تكون هذه السمة التشريحية أيضًا مختلفة عن القاعدة، لذا يجب أن يكون هناك بنية مماثلة لهذا العنصر في كلا الطرفين.
المعايير لتحديد الوضع الصحيح لساق المريض في الإسقاط الظهري المباشر هي الأجزاء البعيدة من قصبة الساق وعظم الكعب ومساحة المفصل بالأشعة السينية، والتي يشبه مظهرها حرف "G".
في الإسقاط الظهري المباشر، لا يظهر عظم الكعب بشكل كامل. عقدته مرئية بوضوح، والتي يجب أن تبدو كشكل رباعي غير منتظم مع جوانب علوية وجانبية ظاهرة بوضوح. يكون الجانب العلوي من عظم الكعب أفقيًا، متدليًا قليلاً في المنتصف، وتكون الارتفاعات الإنسية والجانبية مرئية، بالإضافة إلى الأخدود الفاصل بينهما. يجب أن تكون الصفيحة التي تغلق أسطح مفاصل هذا الاتصال شفافة ورقيقة.
في هذا الإسقاط، يكون الناتئ الجانبي واضحًا للعيان. يجب أن يتداخل شكل الصفيحة بالتساوي مع محيطها، مغطىً بنسيج غضروفي مفصلي، مما يزيد من مساحة سطح الكاحل للكتلة. بنيتها إسفنجية. كل هذا يؤدي إلى أن تكون كسور الناتئ الخلفي (الجانبي) داخل المفصل.
لإجراء فحص أدق للجزء الجانبي من تجويف مفصل الكاحل، تُفحص صورة للقدم ملتوية للداخل. تظهر فيها الفجوة على طولها بالكامل كشريط منحني يشبه شكله الحرف "P".
في هذه الصورة نفسها، يمكن رؤية الالتحام الظنبوبي الشظوي بوضوح أكبر؛ إذ يتراوح عرضه عادةً بين أربعة وخمسة ملليمترات. ويتراوح الحد الأقصى للتذبذبات المسموح بها في هذا المؤشر بين اثنين وتسعة ملليمترات. ويجب أن يكون عرض الأنسجة الرخوة الموزعة على السطحين الجانبي والإنسي موحدًا، وأن يكون حجمها صغيرًا.
الجزء الظهري من النهاية المستديرة البعيدة (العظم المشاش) لعظم الظنبوب، والذي يُطلق عليه في الجراحة غالبًا اسم الكاحل الثالث (الخلفي)، هو أحد أكثر المواقع احتمالاً للكسر، والذي غالبًا ما يقترن باضطراب سلامة الكاحل الإنسي و/أو الجانبي.
على ارتفاع خمسة إلى ستة ملليمترات فوق قمة خط محيط الكاحل الإنسي، يظهر خط أفقي على خلفية التكوين الإسفنجي - وهو شكل شق قسمه الظهري. يظهر في هذه الصورة القسم الإنسي من عظمة المشط والجسم البعيدة للشظية فوق القسم الجانبي من عظمة المشاش البعيدة لعظمة الظنبوب. هذه منطقة ذات شدة تحميل متزايدة، حيث تكثر فيها الكسور - وهي انتهاكات لسلامة العظم، والتي يسهل رؤيتها في الصورة حتى لغير المتخصصين. عادةً ما تكون الإصابات الحديثة على شكل شقوق وانخفاضات في العظام غير واضحة، ويمكن رؤيتها بشكل أفضل بعد عدة أيام من الإصابة.
من العلامات المميزة للخلع هو إزاحة العظام، وزيادة المسافة بين أسطح العظام مما يؤدي إلى تمدد الأربطة وإصابتها.
هشاشة العظام التي تتطور بسبب نقص الكالسيوم، يتم ملاحظتها من خلال زيادة تخلخل (شفافية) العظام في المركز وضغط حدود العظام.
يمكن اكتشاف التهاب العظم والنقي في مفصل الكاحل بالأشعة السينية بعد حوالي أسبوع من ظهور المرض. في المراحل الأولى، لا تظهر بوضوح الفواصل بين العضلات واللفافة في صورة الشخص السليم. كما أن الحدود الفاصلة بين البنية العضلية والنسيج تحت الجلد غير مرئية، ويزداد تشبع الأنسجة الرخوة وحجمها. العلامات الرئيسية للمرض هي نخر العظم - موت أنسجة الخلايا العظمية، وانفصال الأنسجة - رفض المناطق الميتة.
يبدو التهاب مفصل الكاحل في الأشعة السينية كتغير في سمك الطبقة الغضروفية والفجوة بين هياكل العظام، بالإضافة إلى تغيرات في تكوين الصفائح الطرفية. تكون مساحة المفصل ضيقة ومشوهة بشكل غير متساوٍ. تُلاحظ نموات نسيجية عظمية على طول حواف المفاصل - نتوءات عظمية، وضغط على النسيج العظمي عند حدود الغضروف. كما يظهر تكلس الأربطة بوضوح في الأشعة السينية.
يتميز التهاب المفاصل على الأشعة السينية باتساع مساحة المفصل - نتيجة للانصباب الالتهابي في تجويف المفصل.
تظهر أورام العظام والمفاصل والأنسجة الرخوة كتكوينات غير محددة المعالم، ممتدة خارج البنية الطبيعية. ومن السمات المميزة لها التغيرات المدمرة المحيطة بالورم.
مضاعفات بعد العملية
هذا الإجراء غير جراحي وغير مؤلم على الإطلاق، ولا يترتب عليه أي عواقب إذا التزمت بقواعد معينة، أبرزها عدم إجراء الأشعة السينية أكثر من مرة كل ستة أشهر. يجب ألا يتجاوز الحمل الإشعاعي المسموح به على الجسم 5 ملي سيفرت. السيفرت هو سيفرت، أي كمية الطاقة التي يمتصها الجسم أثناء التعرض للإشعاع. يختلف هذا باختلاف أنواع الأشعة السينية. فالأجهزة الحديثة تُسبب ضررًا أقل لجسم المريض.
المضاعفات الرئيسية بعد العملية هي تجاوز الحد الإشعاعي المسموح به.
ومن موانع الفحص الدائمة الإصابة بأمراض نفسية خطيرة تشكل عائقاً أمام الالتزام بقواعد السلامة ووجود أطراف صناعية معدنية في المنطقة التي يتم فحصها.
وتشمل الحالات المؤقتة الحمل (يتم إجراء الأشعة السينية للأمهات الحوامل فقط في حالات الضرورة القصوى، مع تغطية البطن بمئزر من الرصاص) وحالة المريضة الخطيرة التي تتطلب إجراءات الإنعاش.
للحصول على تشخيص إضافي، قد يصف الطبيب للمريض أنواعًا أخرى من التشخيص (الموجات فوق الصوتية، والتصوير بالرنين المغناطيسي، والتصوير المقطعي المحوسب)، والتي تسمح بتوضيح التشخيص بشكل أكبر.
الرعاية بعد هذا الإجراء
لا يتطلب الإجراء أي عناية خاصة. تُعدّ مراجعة الأشعة السينية الخيار الأمثل. باتباع جميع القواعد، يُعطى المريض تشخيصًا دقيقًا ويُوصف له علاج سريع وبتكلفة منخفضة.
 [ 13 ]
[ 13 ]

