خبير طبي في المقال
منشورات جديدة
أسباب الشامات
آخر مراجعة: 04.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
من المقبول عمومًا أن أسباب ظهور الشامات على الجسم، والتي يمكن أن تتكون في أي جزء منه، تكمن في الانتشار المحلي الحميد للخلايا الصباغية - الخلايا الشجيرية للطبقة القاعدية من البشرة.
وهذه هي الخلايا الوحيدة التي تقوم بتصنيع صبغة الميلانين التي تحمي الجلد من الأشعة فوق البنفسجية وتحدد لون الجلد والشعر والعينين.
من حيث البنية والخصائص، الميلانين هو بوليمر حيوي قادر على ترشيح الأشعة فوق البنفسجية يتم الحصول عليه من خلال التحول الكيميائي الحيوي متعدد المراحل لحمض التيروزين الأميني α؛ يتم ترسيب الصبغة في عضيات الخلايا الصبغية - الميلانوزومات، وتصل إلى الطبقات العليا من الجلد بفضل الخلايا الكيراتينية.
تتراكم الخلايا الصبغية في مكان واحد لتشكل الشامات، ويبلغ متوسط عددها في الشخص الواحد ما بين 30 إلى 40 خلية.
الأسباب الرئيسية لظهور الشامات عند البالغين والأطفال
من أجل معرفة السبب الحقيقي لظهور الشامات، أجرى علماء الأحياء والأطباء ويجرون (وسيستمرون في إجراء) العديد من الدراسات البيوكيميائية والوراثية.
وفي الوقت نفسه، يذكرنا الخبراء بأن الجلد هو عضو حيوي متعدد الوظائف، ويحدث تكوينه أثناء عملية التكوين الجنيني، أي أثناء نمو الجنين البشري.
تظهر معظم الوحمات الخلقية خلال العشرين إلى الثلاثين عامًا الأولى من حياة الشخص، ووفقًا للإحصاءات، يُصاب طفل واحد فقط من كل مئة طفل بوحمات عند الولادة. وترتبط أسباب ظهور الوحمات الخلقية لدى الطفل، أي الشامات الخلقية (naevus تعني "وحمة" باللاتينية)، بعيب بسيط في نمو الجنين خلال الأسابيع الاثني عشر الأولى من الحمل.
تتكون الخلايا الصباغية، التي تُنتج صبغة الجلد، من الخلايا الصباغية، وهي خلايا العرف العصبي، والتي تنتشر في المراحل المبكرة من التكوين الجنيني على طول الجزء العلوي (الظهري) من العرف العصبي في أجزاء مختلفة من الجسم (الظهارة الحرشفية للجلد والأغشية المخاطية، وبصيلات الشعر، وأنسجة الغشاء العنكبوتي في الدماغ). في الطبقة القاعدية من البشرة، تنضج الخلايا الصباغية لتتحول إلى خلايا صباغية قادرة على إنتاج الميلانين. ويُعتقد أن هذا الخلل يؤدي إلى تكاثر أسرع للخلايا الصباغية.
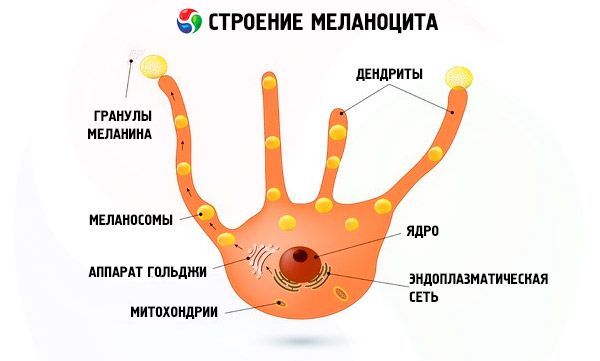
وهذا يعني أن هناك فائضًا منها، وأن الخلايا الصبغية "الزائدة" لا يتم توزيعها بالتساوي في الجلد، بل تتجمع معًا - في أعشاش وتجمعات وجزر - في الطبقة العليا من الجلد وحتى تبرز منها.
تُلقي الدراسات الحديثة الضوء على هذه المسألة. تنشأ بعض الخلايا الصباغية من الخلايا الصباغية التي تهاجر بطنيًا، على طول الجانب السفلي من الأنبوب العصبي، ثم على طول الأعصاب. تُكوّن هذه الخلايا السلفية للخلايا الصباغية الجهاز العصبي المحيطي ونخاع الغدة الكظرية. وبالتالي، تنتهي في أغلفة الأعصاب والمحاور العصبية، بين خلايا شوان، وهي قادرة على إنتاج الخلايا الصباغية بعد الولادة.
هناك أدلة علمية على أن الخلايا الصباغية في الشامات تتحول إلى ما يسمى بخلايا الشامات الجلدية. يختلف هذا النوع من الخلايا الصباغية عن الخلايا المعتادة في حجمه، وحجم السيتوبلازم، وغياب النتوءات (التغصنات). توجد عادةً على حدود انتقال الأدمة إلى النسيج الظهاري ، وبناءً على درجة نضجها، يمكن تصنيفها إلى خلايا ظهارية، وخلايا ليمفاوية، وخلايا عصبية. يُزعم أن خلايا الشامات قادرة على الهجرة، واختراق العقد الليمفاوية، وحتى الغدة الزعترية (التيموس)، حيث تتشكل الخلايا المناعية - الخلايا الليمفاوية - وتنضج.
ثبت اليوم أن أسباب ظهور الشامات لدى البالغين والأطفال وراثية في 60% من الحالات. يُعرف أكثر من 125 جينًا مختلفًا تُنظّم التصبغ، سواءً بشكل مباشر أو غير مباشر. يتحكم العديد من هذه الجينات في تمايز الخلايا الصبغية، أو يؤثر على التكوين الحيوي ووظيفة الميلانوزومات، كما يضمن مشاركة الهرمونات، وعوامل النمو، ومستقبلات الغشاء (EphR، EDNRB2، إلخ)، وعوامل النسخ (مثل MITF، Sox10، Pax3، إلخ) في العمليات الكيميائية الحيوية لتصبغ الخلايا الظهارية وتكاثرها. يُحدد تفاعل جميع هذه العوامل أسباب ظهور الشامات الجديدة.
بالمناسبة، فيما يتعلق بالهرمونات. غالبًا ما تُسهم التغيرات الهرمونية أثناء الحمل ولدى مرضى السكري في ظهور الشامات. وتُفسر الأسباب الهرمونية للشامات لدى الأطفال والمراهقين، في المقام الأول، بنشاط الهرمونات وعوامل النمو الكيميائية الحيوية (مثل عامل SCF في الخلايا الجذعية): فالأطفال ينمون، ومساحة الجلد في ازدياد مستمر. كما أن الميلانوكورتينات التي تُنتجها الغدة النخامية نشطة للغاية في الجسم النامي، وهي هرمونات تُحفز بشكل خاص تكوين الميلانين (كما أنها تؤثر على إنتاج الكورتيكوستيرويدات في قشرة الغدة الكظرية ونشاط استقلاب الدهون في خلايا الأنسجة الدهنية).
تحت تأثير الإشعاع الشمسي، يزداد تكوين الميلانين (وهذا ما نلاحظه عند ظهور السمرة). كل هذا نتيجة لتنشيط التيروزيناز في الخلايا الصبغية، مما يوفر حماية أكبر للبشرة من الأشعة فوق البنفسجية. يشير بعض العلماء إلى أن الإشعاع الشمسي المفرط قد يلعب دورًا في تكوين الشامات المكتسبة. حتى الآن، لم تُوضَّح الميكانيكا الحيوية للتفاعل بين التركيب الجيني والتعرض العام للأشعة فوق البنفسجية. ومع ذلك، فإن حقيقة أن هذا هو الحال بالضبط مدعومة بالغياب شبه التام للشامات على الأرداف...
أسباب ظهور الشامات في الرقبة والوجه والإبطين
يكاد يكون الجميع مهتمين بإجابات ثلاثة أسئلة:
- هل هناك أسباب خاصة لظهور الشامات على الوجه؟
- ما هي أسباب ظهور الشامات في الرقبة؟
- ما هي أسباب ظهور الشامات تحت الإبطين - في مثل هذا المكان غير المريح، والذي لا يتعرض لأشعة الشمس بشكل عام؟
سنحاول الإجابة عليها بناءً على ما هو معروف بالفعل في علم الأمراض الجلدية السريرية فيما يتعلق بتكوين الشامات البشروية في الموضع المشار إليه.
تقع الخلايا الصباغية بين الخلايا الكيراتينية القاعدية بنسبة تقريبية من واحد إلى عشرة، وتوزع الميلانين عبر نتوءاتها الطويلة (التغصنات)، وكذلك عبر التلامس المباشر بين الخلايا. وكما هو معروف، تستبدل خلايا الكيراتين في الطبقات العليا من البشرة بعضها البعض بسرعة كبيرة، وعند صعودها إلى أعلى (حتى الطبقة القرنية من الجلد)، تحمل الميلانين الملتقط، لتشكل حاجزًا ضد الأشعة فوق البنفسجية.
في الوقت نفسه، يختلف محتوى الميلانين وعدد الخلايا المنتجة له باختلاف مناطق البشرة: ففي جلد الرأس (بما في ذلك الوجه)، وكذلك في الرقبة واليدين، يوجد ضعف عدد الخلايا الصبغية مقارنةً بأجزاء أخرى من الجسم. ويعود ذلك، بطبيعة الحال، إلى أن هذه المناطق غالبًا ما تكون مفتوحة، وهي أكثر عرضة لأشعة الشمس.
من بين الإصدارات غير المثبتة لسبب ظهور الشامات على الوجه، هناك اقتراح بأن عملية تكوين خلايا الجلد يتم تسهيلها عن طريق زيادة التمثيل الغذائي في خلايا البشرة - بسبب التأثيرات المجهدة للتغيرات في درجة الحرارة ورطوبة الهواء على جلد الوجه، وكذلك التمدد المستمر وضغط الجلد بواسطة عضلات الوجه.
بالإضافة إلى ذلك، يُعتقد أن ظهور الشامات على الرقبة قد يكون مرتبطًا باضطرابات في تكوين وتوزيع الميلانين في مناطق البشرة الواقعة مباشرة فوق أعصاب الضفيرة العصبية العنقية (انظر أعلاه - حول هجرة الخلايا الصباغية خلال التطور الجنيني). هذه فروع من الأعصاب الحركية والجلدية والحجابية، متصلة بحلقات وتقع على الرقبة (الخلف، والأمام، وعلى الجانبين).
لكن أسباب ظهور الشامات تحت الإبطين، يميل الباحثون إلى رصدها في وجود بصيلات الشعر والغدد العرقية والإفرازات المفرزة في جلد الإبطين. إلا أن الآلية المحددة لتكوين الشامات تحت الإبطين لم تُدرس بعد. علاوة على ذلك، لا تزال آلية التحكم في تدفق الخلايا الصبغية إلى البشرة مجهولة، على الرغم من وجود آلية تنظيمية لهذه العملية.
 [ 1 ]
[ 1 ]
أسباب ظهور الشامات الوردية والحمراء
السبب الأكثر احتمالاً لظهور الشامات الحمراء هو أن "جسم" الشامة قد لا يقتصر على الخلايا الصبغية فحسب، بل يشمل أيضاً خلايا النسيج الضام البشروي، والألياف الملحقة، والعناصر الوعائية. تظهر ما يُسمى بالوحمات الوعائية (الوحمة الوعائية) على شكل انتفاخات حمراء أو بقع بأحجام مختلفة على الجلد نتيجة تضخم الشعيرات الدموية - أي تكاثر الأوعية الدموية في الجلد.
بالإضافة إلى ذلك، قد يكون هناك ارتباط بين نقص عوامل تخثر الدم وفيتامين ك، مما يؤدي إلى زيادة النزيف عندما تتضرر جدران الشعيرات الدموية في الجلد، مما يدخل جزئيا إلى التكوين.
وفقا لأطباء الجلد، فإن الشامات الحمراء هي سمة مميزة لتشخيصات مثل التهاب المفاصل الروماتويدي المناعي الذاتي أو الذئبة الحمامية الجهازية.
أسباب ظهور الشامات الحمراء المحدبة متشابهة. ويعود "تحدبها" (كما في الشامات البنية) إلى تمركز الخلايا الصبغية غالبًا فوق الوصلة الجلدية البشروية، وفي الطبقة العليا من البشرة، بما في ذلك المنطقة الحبيبية والطبقة القرنية.
اقرأ أيضًا – الشامة الحمراء أو الورم الوعائي
لا تُستبعد أسباب ظهور الشامات الوردية والحمراء تأثير تركيب الميلانين المُنتَج. يمكن أن يكون الميلانين إما بنيًا-أسود (الإيوميلانين) أو برتقاليًا-أحمر (الفيوميلانين). في الحالة الأخيرة - وخاصةً لدى ذوي الشعر الأحمر والشقراوات الطبيعيات - غالبًا ما تكون الشامات بيج فاتحًا أو ورديًا.
أسباب ظهور الشامات المعلقة
من البديهي القول إن أسباب ظهور الشامة على الساق، وكذلك أسباب ظهور الشامات المتدلية على الرقبة، قد دُرست دراسة مستفيضة. مع ذلك، يُولى اهتمام كبير لدراسة مسببات هذا النوع من الشامات الجلدية.
وهكذا، تم تحديد ارتباط الشامة الصباغية بالغدد العرقية الإكرينية، والذي يتم التعبير عنه ليس فقط في الاستيلاء على الغدة نفسها بواسطة جسم الشامة (والتي يمكن أن تقع في وسط الشامة)، ولكن أيضًا في خروج خلايا الشامة في شكل عقدة إلى الخارج - من خلال القنوات الإكرينية.
في حالات أخرى، يؤدي نمط التسلل إلى توزيع خطي لخلايا الشامة داخل الأدمة. تتجاوز مجموعة من هذه الخلايا الحدود الأدمية والطبقة الحليمية من الجلد، وتخترق السطح، مما يؤدي إلى توسيع جزء البشرة بين ألياف الكولاجين. علاوة على ذلك، يمكن أن تشكل خلايا الشامة داخل الأدمة حطاطة مصطبغة على شكل قبة أو حليمية (يصل قطرها إلى سم واحد) مزودة بساق. ومن الممكن أيضًا أن يكون شكلها شبيهًا بالرخويات بقاعدة عريضة، ويتراوح لونها بين البني الفاتح والأسود إلى الأبيض أو الوردي المحمر.
يمكن أن تتكون الشامات المعلقة في أي مكان، ولكن "أماكنها المفضلة" هي منطقة الرقبة والإبطين والجلد في منطقة العجان.
في منتصف العقد الماضي، أجرى باحثون من كلية كينجز كوليدج في لندن فحصًا على 1200 توأم غير متطابق، تتراوح أعمارهم بين 18 و79 عامًا، ووجدوا أن من لديهن شامات أكثر على أجسامهن يتمتعن بعظام أقوى، أي أقل عرضة للإصابة بهشاشة العظام. بالإضافة إلى ذلك، كانت النساء الأكبر سنًا، اللواتي لديهن أكثر من 60 شامة، يتمتعن ببشرة أقل تجعدًا، وبدين أصغر من أعمارهن. وتبين أن الأشخاص الذين لديهم عدد كبير من الشامات لديهم كروموسومات ذات تيلوميرات طويلة بشكل غير طبيعي - وهي الأجزاء النهائية من بوليميراز الحمض النووي، مما يطيل فترة التضاعف النشط ويؤخر العديد من العمليات المرتبطة بالعمر في الجسم.
وينصح أطباء الجلدية - بغض النظر عن توقيت وسبب ظهور الشامات - بالتوجه إلى المتخصصين عند ملاحظة أي تغيرات في الشامات البشروية، لأن خطر الإصابة بسرطان الجلد المرتبط بوجود الشامات مرتفع للغاية.

