خبير طبي في المقال
منشورات جديدة
التهاب الدماغ الهربسي
آخر مراجعة: 04.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
احتمال الإصابة بفيروسات الهربس البسيط مرتفع للغاية. يُعتقد أن الغالبية العظمى من سكان العالم البالغين مصابون بفيروس الهربس الشفوي. تكمن خطورة هذا الطفيلي داخل الخلايا في قدرته على البقاء كامنًا لفترة طويلة، وفي ظل ظروف مواتية لنموه، قد يؤثر على الجهاز العصبي المركزي.
التهاب الدماغ هو التهاب في أنسجة المخ مع خلل عصبي قد يكون ناجمًا عن أسباب معدية وما بعد معدية وغير معدية. [ 1 ] تمثل العدوى ما يقرب من 50٪ من الحالات التي يمكن تحديدها وهي الفئة السببية الأكثر شيوعًا لالتهاب الدماغ. [ 2 ]
التهاب الدماغ الهربسي مرض نادر وخطير، ومعظم حالاته ناجمة عن فيروس من النوع الأول. في حال عدم التشخيص المبكر والعلاج المضاد للفيروسات، يصاحب المرض معدل وفيات مرتفع وعدد كبير من المضاعفات العصبية الوخيمة المرتبطة بإصابة موضعية للجهاز الحوفي في الدماغ.
تُترجم كلمة الهربس إلى "زاحف" أو "زاحف"، وهي إشارة إلى آفات الجلد الهربسية. أظهر جودباستشر [ 3 ] وآخرون أن مادة من آفات الشفوية والتناسلية الهربسية تسبب التهاب الدماغ عند تطعيمها في القرنية أو الجلد المتندب للأرانب. في عشرينيات القرن العشرين، كانت لجنة ماثيوسون من أوائل من أفادوا بأن فيروس الهربس البسيط يسبب التهاب الدماغ لدى البشر. نُشر أول تقرير للأطفال عن فيروس الهربس البسيط عام 1941. [ 4 ] تم الإبلاغ عن أول حالة بالغة، لرجل يبلغ من العمر 25 عامًا يعاني من صداع وحمى وفقدان القدرة على الكلام وتوسع حدقة العين اليسرى، عام 1944. [ 5 ] كشف تشريح الجثة عن العديد من النزف النقطي والكدمات مع تكبيل لمفاوي حول الأوعية الدموية في الفص الصدغي الأيسر والدماغ المتوسط والعمود الفقري القطني. تم تحديد شوائب داخل النواة، وعُزل الفيروس من دماغ المريض. منذ هذه التقارير المبكرة، أُحرز تقدم كبير في علم الأمراض وتشخيص وعلاج التهاب الهربس البسيط الحاد.
علم الأوبئة
يصيب التهاب الدماغ الهربسي ما بين شخصين وأربعة أشخاص من كل مليون شخص حول العالم سنويًا. ومن بين جميع حالات التهاب الدماغ من مختلف المنشأ، تُمثل حالات الهربس حوالي 15%، وتتذبذب هذه النسبة من سنة لأخرى ارتفاعًا أو انخفاضًا طفيفًا.
في 60-90% من الحالات، يتم اكتشاف فيروس الهربس HSV-1 لدى المرضى. [ 6 ] لا يلاحظ معظم الخبراء وجود صلة بين حدوث المرض وموسم السنة، ولكن أشار البعض إلى أن التهاب الدماغ الهربسي يحدث في كثير من الأحيان في الربيع.
يمكن أن يصاب أي شخص من أي جنس وعمر بالمرض، ومع ذلك، فإن حوالي ثلث الحالات تحدث في مرحلة الطفولة والمراهقة (حتى سن العشرين عامًا)، ونصف الحالات تحدث لدى المرضى الذين تجاوزوا الحد الأقصى للعمر وهو نصف قرن.
على الرغم من ندرة التهاب الدماغ لدى المصابين، يُعد فيروس الهربس البسيط من النوع الأول (HSV-1) السبب الأكثر شيوعًا لالتهاب الدماغ المتقطع عالميًا.[ 7 ]،[ 8 ] ويُقدر معدل الإصابة بفيروس الهربس البسيط عالميًا بما يتراوح بين حالتين وأربع حالات لكل مليون نسمة،[ 9 ] ومعدل الإصابة في الولايات المتحدة مماثل. يوجد توزيع ثنائي النمط، حيث تبلغ ذروة الإصابة لدى الأطفال (أقل من 3 سنوات) ومرة أخرى لدى البالغين الذين تزيد أعمارهم عن 50 عامًا، ولكن معظم الحالات تحدث لدى الأفراد الذين تزيد أعمارهم عن 50 عامًا، بغض النظر عن الجنس.[ 10 ]،[ 11 ]
الأسباب التهاب الدماغ الهربسي
يميل معظم الخبراء إلى الاعتقاد بأن تطور هذا المرض يحدث نتيجة تنشيط فيروسات الهربس، والتي توجد بشكل كامن، بعد أن اندمجت في سلاسل الحمض النووي لخلايا الأنسجة العصبية.
قد تظهر العدوى الأولية بفيروس الهربس البسيط من النوع الأول أو الثاني على شكل التهاب في قشرة الدماغ وتحتها والمادة البيضاء، وتكون المظهر الوحيد للعدوى. تُعد هذه الحالات نموذجيةً لأول إصابة بفيروس الهربس في مرحلتي الطفولة والمراهقة.
يمكن أن تنتشر العدوى المنتشرة بفيروس الهربس البسيط، عندما تشارك الأعضاء الحشوية والجلد في العملية، في كثير من الأحيان إلى الجهاز العصبي المركزي مع تطور التهاب الدماغ.
وُجد أن الغالبية العظمى من مرضى التهاب الدماغ الهربسي مصابون بفيروس الهربس البسيط من النوع 1 (HSV-1)، الذي يظهر على شكل بثور حاكة على الشفاه، وفي حالات نادرة جدًا، يُصاب الفيروس الثاني (HSV-2) بما يُسمى الأعضاء التناسلية. في حالات التهاب الدماغ البطيء المزمن، يُوجد فيروس الهربس البسيط من النوع 3 (الهربس النطاقي، المسبب لجدري الماء/القوباء المنطقية)، وفيروس الهربس البسيط من النوع 4 (فيروس إبشتاين بار، المسبب لمرض فيلاتوف أو كثرة الوحيدات المعدية)، والفيروس المضخم للخلايا 5، وفيروسي الهربس البشريين 6 و7، والتي تُلاحظ في تطور متلازمة التعب المزمن. في بعض الأحيان، تتأثر خلايا أنسجة مختلفة لدى مريض واحد بفيروسات من سلالات مختلفة (شكل مختلط). لذا، نظريًا، يمكن أن يؤدي تلف جميع هذه الأنواع إلى التهاب الدماغ الهربسي.
أحيانًا ما يحدث أحد المضاعفات على شكل التهاب في الدماغ بسبب ما يسمى بالذبحة الصدرية الهربسية. وبالمعنى الدقيق للكلمة، لا علاقة لهذا المرض بفيروس الهربس. لذلك، فإن التهاب الدماغ الذي يحدث على خلفيته يكون فيروسيًا، ولكنه ليس هربسيًا. العامل المسبب هو فيروس كوكساكي - وهو فيروس معوي. ما يجعله مرتبطًا بالهربس هو طبيعته الفيروسية - القدرة على التطفل داخل الخلايا، بما في ذلك الدماغ. وينطبق الشيء نفسه على مرض مثل التهاب الفم الهربسي. في الواقع، فإن ما يسمى بالذبحة الصدرية الهربسية (التهاب الفم) هو نفس المرض، ولكن مع الذبحة الصدرية، يتأثر الغشاء المخاطي للبلعوم بدرجة أكبر، وتظهر عليه حويصلات تشبه الهربس. مع التهاب الفم، يتأثر الغشاء المخاطي لتجويف الفم بدرجة أكبر. يُطلق الطب الحديث على هذه الحالة المرضية اسم التهاب البلعوم الحويصلي المعوي أو التهاب الفم، وذلك حسب المنطقة الغالبة من الطفح الجلدي والإزعاج المصاحب له. عادةً ما تنتهي هذه الأمراض بشفاء تام، إلا أنه في حالات نادرة، قد تحدث مضاعفات على شكل التهاب الدماغ الفيروسي، الذي تتشابه أعراضه مع أعراض الهربس.
فيروسات الهربس التي تصيب خلايا الجلد البشري أو الأغشية المخاطية في منطقة الفم والشفة، تلتصق بها، وتبدأ بالتكاثر والانتشار في جميع أنحاء الجسم عبر مسارات دموية ولمفية، لتصل إلى الخلايا العصبية. بعد تثبيط المرحلة النشطة التي تتطور بعد الإصابة، تلتصق الفيروسات بجهازها الجيني وتبقى في الخلايا العصبية في حالة "خاملة"، فلا تتكاثر ولا تظهر في معظم حامليها. في دراسات أجريت باستخدام سبر أوليجونوكليوتيدات بعد الوفاة، عُثر على الحمض النووي لفيروس الهربس البسيط في الخلايا العصبية لأنسجة دماغ معظم المتوفين، والذين لم يكن سبب وفاتهم مرتبطًا إطلاقًا بالإصابة بهذا الكائن الدقيق. وقد ثبت أن دخول فيروس الهربس إلى الخلايا، وخاصةً الأنسجة العصبية، لا يصاحبه دائمًا تكاثره وموت الخلية المضيفة. عادةً ما يُثبط الفيروس تكاثر الكائن الغريب، ويدخل الكائن الدقيق في مرحلة الحضانة.
ولكن تحت تأثير بعض العوامل المحفزة، يتم تنشيط فيروس الهربس، ويتحول المسار الكامن للعدوى إلى عملية حادة أو شبه حادة، في حين لن تتأثر أنسجة المخ بالضرورة.
عوامل الخطر
لم تُحدَّد بدقة عوامل الخطر التي تُحفِّز عملية إعادة التنشيط. ويُفترَض أن تشمل هذه العوامل إصابات موضعية في الوجه، والإجهاد، وانخفاض حرارة الجسم أو ارتفاعها، وضعف المناعة، والتقلبات الهرمونية، وتكرار التطعيمات، والسلوك غير المسؤول بعدها. ويُعَدّ العمر عاملًا مهمًا، فالرضع وكبار السن هم الأكثر عُرضةً للإصابة بالتهاب الدماغ الهربسي.
طريقة تطور المرض
آلية التسبب في التهاب الدماغ الهربسي غير متجانسة. يُفترض أن فيروس الهربس البسيط من النوع الأول (في مرحلة الطفولة والمراهقة) يدخل خلايا مادة الدماغ من ظهارة الغشاء المخاطي للبلعوم الأنفي لدى المصابين به لأول مرة. بعد اختراقه الحاجز النسيجي، ينتقل الكائن الدقيق عبر مسار عصبي (على طول عصبونات الشم) إلى البصلة الشمية، وفي ظل ظروف مواتية لنموه، يُسبب التهاب مادة الدماغ.
آليات وصول فيروس الهربس البسيط إلى الجهاز العصبي المركزي لدى البشر غير واضحة، ولا تزال موضع جدل. تشمل الطرق الأكثر ترجيحًا النقل الرجعي عبر العصب الشمي أو ثلاثي التوائم [ 12 ]، [ 13 ] أو عبر الانتشار الدموي. يُجادل التوجه الفيروسي للفصين الحجاجي الجبهي والصدغي المتوسط ضد الانتشار الدموي في معظم الحالات. تدعم البيانات التجريبية على الحيوانات انتقال الفيروس إلى الجهاز العصبي المركزي عبر أحد المسارين أو كليهما، وتشير إلى أن الفيروسات قد تنتشر إلى الفص الصدغي المقابل عبر المفصل الأمامي. [ 14 ]
على عكس الأعصاب القحفية الأخرى ذات الوظائف الحسية، لا تمر مسارات العصب الشمي عبر المهاد، بل تتصل مباشرةً بالفصين الجبهي والصدغي المتوسط (بما في ذلك الجهاز الحوفي). هناك بعض الأدلة التي تدعم امتداد الوظيفة الشمية إلى الجهاز العصبي المركزي لدى البشر، ولكن البيانات النهائية غير متوفرة. [ 15 ]، [ 16 ] يُعصب العصب ثلاثي التوائم السحايا، وقد يمتد إلى الفصين الحجاجي الجبهي والصدغي المتوسط. [ 17 ] ومع ذلك، نظرًا لأن النوى الحسية للعصب ثلاثي التوائم تقع في جذع الدماغ، فقد يتوقع المرء أن يكون التهاب جذع الدماغ المرتبط بالتهاب العصب الشمي الخبيث النادر نسبيًا أكثر شيوعًا إذا كان هذا هو الطريق الرئيسي للدخول إلى الجهاز العصبي المركزي في معظم الحالات. [ 18 ]، [ 19 ]
ما إذا كان التهاب الهربس البسيط الحاد (HSVE) ناتجًا عن إعادة تنشيط لفيروس كامن أو عن عدوى أولية، فهو أيضًا موضع جدل؛ فكلاهما ممكن الحدوث. تشمل الآليات المسببة للأمراض المقترحة إعادة تنشيط فيروس الهربس البسيط الكامن في العقدة الثلاثية التوائم، مع انتشار العدوى لاحقًا إلى الفصين الصدغي والجبهي، أو عدوى الجهاز العصبي المركزي الأولية، أو ربما إعادة تنشيط الفيروس الكامن في أنسجة الدماغ نفسها.[ 20 ]،[ 21 ] في نصف حالات التهاب الهربس البسيط الحاد على الأقل، تختلف سلالة الفيروس المسؤولة عن التهاب الدماغ عن السلالة المسببة لآفات الجلد الهربسية لدى نفس المريض، وهي ملاحظة تشير إلى احتمالية وجود عدوى أولية في الجهاز العصبي المركزي.[ 22 ]
تؤدي عدوى فيروس الهربس البسيط إلى استجابة قوية من الجهاز المناعي الفطري حتى يتمكن الجهاز المناعي التكيفي من المساعدة في القضاء على العدوى النشطة. في وقت مبكر من الاستجابة المناعية لفيروس الهربس البسيط، تتعرف مستقبلات التعرف على الأنماط التي تسمى مستقبلات شبيهة بالتول (TLRs) الموجودة على خلايا الجهاز المناعي الفطري على الأنماط الجزيئية المرتبطة بالممرض وترتبط بها. [ 23 ] يؤدي هذا إلى ثنائي مستقبلات TLR، والذي ينشط لاحقًا مسارات الإشارة التي تبدأ إنتاج السيتوكينات المؤيدة للالتهابات مثل الإنترفيرونات (IFNs) وعامل نخر الورم والإنترلوكينات المختلفة. [ 24 ] تساهم الإنترفيرونات في مقاومة المضيف للتكاثر الفيروسي من خلال تنشيط مسار إشارات Jak-Stat [ 25 ] ومن خلال تحفيز إنتاج كل من إنزيمات RNase التي تحلل الحمض النووي الريبي الخلوي (كل من المضيف والفيروسي) وبروتين كيناز ثنائي السلسلة المعتمد على الحمض النووي الريبي، والذي يوقف الترجمة الخلوية. [ 26 ] تؤدي العيوب في الاستجابة المناعية لفيروس الهربس البسيط (على سبيل المثال، العيوب في مسار TLR-3، بما في ذلك TLR3 نفسه، وUNC93B1، وIFN-β المحفز للمحول المحتوي على مجال TIR، وعامل مستقبل عامل نخر الورم المرتبط بعامل 3، أو كيناز TANK الرابط 1، أو عامل تنظيم IFN-3) إلى ترك المضيف عرضة للإصابة بفيروس الهربس البسيط. [ 27 ]، [ 28 ]
يُحفّز هذا التسلسل الالتهابي المناعةَ التكيفية، والتي قد تؤدي إلى نخر الخلايا المصابة وموتها المبرمج. ورغم أن الاستجابة المناعية للمضيف أساسية للسيطرة على الفيروس في نهاية المطاف، إلا أن الاستجابة الالتهابية، وخاصةً تجنيد كريات الدم البيضاء النشطة، قد تُسهم في تدمير الأنسجة وما يترتب على ذلك من عواقب عصبية.[ 29 ]،[ 30 ]
بعد العدوى الأولية، يُنشئ الفيروس حالة كامنة طوال حياة المضيف ويظل خاملاً ما لم يُعاد تنشيطه.[ 31 ] ولتأسيس الكمون والحفاظ عليه، يجب موازنة عدد من العمليات المعقدة. تتضمن هذه العمليات إسكات الجينات الفيروسية في المرحلة التحللية، وإلغاء آليات دفاع الخلية المضيفة (مثل موت الخلايا المبرمج)، والتهرب من مناعة المضيف، بما في ذلك الاستجابات المناعية الفطرية والتكيفية (مثل تقليل تنظيم تعبير معقد التوافق النسيجي الرئيسي).[ 32 ]،[ 33 ] توجد الخلايا التائية CD8+ الخاصة بفيروس الهربس البسيط في العقد الثلاثية التوائم وتساهم في الحفاظ على الكمون الفيروسي.[ 34 ] أثناء إعادة التنشيط، يحدث التعبير الجيني الفيروسي بطريقة منظمة مؤقتًا، كما تمت مراجعته مؤخرًا.[ 35 ] بعد إعادة التنشيط، يمكن للفيروس أن يصيب الخلايا العصبية المجاورة وينتقل إلى الأنسجة التي تُعصبها العقد الجذرية الظهرية المصابة، مما يتسبب في انتكاس المرض وإطلاق جزيئات فيروسية معدية يمكن أن تنتقل إلى الآخرين.
في مرحلة الطفولة المبكرة، يُكتشف فيروس الهربس البسيط من النوع 2 غالبًا. تحدث معظم حالات العدوى أثناء مرور الطفل عبر قناة ولادة الأم إذا كانت في المرحلة الحادة من المرض (مع ظهور طفح جلدي على الأعضاء التناسلية). يكون احتمال الإصابة بالعدوى أثناء الولادة أعلى، لذلك تُنصح النساء المصابات بالهربس التناسلي الحاد عادةً بالولادة القيصرية.
في حالات أقل شيوعاً، يمكن أن يكون التهاب الدماغ الهربسي عند الأطفال حديثي الولادة نتيجة لعدوى داخل الرحم، ويمكن أن يحدث أيضاً بسبب الاتصال بأحد الوالدين المرضى أو أحد ممثلي موظفي مستشفى الولادة بعد الولادة، ولكن مثل هذه الحالات أقل شيوعاً بكثير.
عادةً ما كان لدى المرضى البالغين المصابين بهذه العدوى العصبية طفح جلدي ناتج عن الهربس سابقًا، أو كانت نتائج فحوصاتهم إيجابية لفيروس الهربس البسيط. قد يتطور التهاب الدماغ مع تكرار الإصابة بسلالة أخرى من الفيروس - في هذه الحالة، توجد سلالة من فيروس الهربس على الغشاء المخاطي للفم أو البلعوم (الأنف)، مختلفة عن تلك التي أصابت أنسجة الدماغ. وتُوجد سلالات مختلفة لدى حوالي ربع مرضى التهاب الدماغ الهربسي.
ثلاثة أرباع المرضى المتبقين لديهم سلالات فيروسية فموية شفوية مطابقة لتلك الموجودة في أنسجة المخ. في هذه الحالة، يُفترض سيناريوهان. يفترض الخيار الأول أن الفيروس كامن في عقد العصب الثلاثي التوائم أو السلاسل الودية، وعند إعادة تنشيطه عصبيًا (على طول الأعصاب التي تُعصب الحفرة القحفية الوسطى)، يصل إلى أنسجة المخ. أما الخيار الثاني، فيفترض أن الفيروس، عند إصابته بالعدوى، قد وصل بالفعل إلى الخلايا العصبية في المخ وكان هناك في حالة كامنة، حيث أعيد تنشيطه في ظل ظروف مواتية.
يحدث تكاثر فيروس الهربس داخل الخلايا، مع تكوين شوائب داخل النواة، مما يؤثر على الخلايا العصبية والخلايا المساعدة (الخلايا الدبقية) ويدمر الوصلات بين الخلايا العصبية.
كيف تنتقل عدوى التهاب الدماغ الهربسي؟
لا يُشكل الاتصال الوثيق بالمريض خطرًا من حيث الإصابة المباشرة بالتهاب الدماغ الهربسي. ينتقل الفيروس نفسه فقط. غالبًا ما يحدث هذا أثناء الاتصال المباشر بشخص مصاب في المرحلة الحادة، عندما يُصاب بطفح جلدي على الفم والشفتين والأعضاء التناسلية. وليس من قبيل الصدفة أن يُطلق على الهربس أيضًا اسم "مرض التقبيل". فالإفرازات السائلة الناتجة عن تراكم الحويصلات على شفتي المريض تكون مشبعة بالفيروسات، كما أن لعابه وإفرازاته الأنفية ملوثة أيضًا بمسببات الأمراض. تُصيب العدوى الجلد التالف (بظهور تشققات دقيقة وخدوش) عندما تدخل قطرات اللعاب الملوثة بالكائنات الدقيقة أو إفرازات الشعب الهوائية الأنفية إلى الجلد عند سعال المريض وعطسه، أو أثناء محادثة عاطفية، أو أثناء الاتصال المباشر، مثل التقبيل. لدى الأطفال الصغار، يمكن للفيروس أن يخترق حتى الجلد السليم. من الممكن الإصابة بالعدوى بالتناوب بين استخدام نفس المنشفة والأطباق وأحمر الشفاه، وما شابه ذلك.
يمكن الإصابة بالنوعين الأول والثاني من الطفيليات الخلوية أثناء ممارسة الجنس الفموي التناسلي مع شريك مصاب. وإذا كانت الحويصلات على الشفاه ظاهرة بوضوح، فغالبًا ما يكون من الصعب تحديد المرحلة النشطة من فيروس الهربس البسيط من النوع 2 (الجنسي)، لأن معظم المصابين قد يعانون من تفاقمات كامنة، وقد لا يشك المريض نفسه في ذلك.
من الممكن أيضًا الإصابة بالعدوى في المرحلة الكامنة. يحدث هذا عادةً عند التلامس المباشر المتكرر للأغشية المخاطية، أو عند حدوث إصابات أو تلفيات مجهرية على أسطح التلامس في جسم شخص سليم.
ينتقل الهربس التناسلي من الأم المصابة أثناء الحمل إلى طفلها عموديا (داخل الرحم) ومن خلال الاتصال أثناء الولادة.
الأعراض التهاب الدماغ الهربسي
الأعراض الأولى للمرض غير محددة، وتشبه أعراض العديد من الأمراض المعدية الحادة. في المرحلة المبكرة، يُلاحظ ارتفاع في درجة الحرارة (39 درجة مئوية فأكثر)، وصداع متزايد في الجبهة والصدغين، وضعف، ونعاس، وفقدان الشهية. وينضم الغثيان والقيء، لدى حوالي نصف المصابين، إلى أعراض التسمم العام في الساعات الأولى من المرض. وسرعان ما تبدأ الأعراض العصبية بالظهور في المرحلة المبكرة، في اليوم الثاني أو الثالث، مما يشير إلى احتمال الإصابة بالتهاب الدماغ الهربسي.
يبدأ المريض بالتصرف بشكل غير لائق، وتتفاقم الاضطرابات السلوكية. يظهر ارتباك في الوعي، ويفقد المريض توجهه المكاني والزماني، ويتوقف أحيانًا عن التعرف على الأشخاص المقربين، وينسى الكلمات والأحداث. تُلاحظ هلاوس - نوبات صرع سمعية وبصرية وشمية ولمسية وبؤرية، وحتى نوبات صرع معممة، مما يشير إلى تلف في الجزء الحوفي من الدماغ. قد تكون الاضطرابات السلوكية واضحة، ويعاني بعض المرضى من حالة هذيان - فهم شديدو الاستثارة، وعدوانيون، ولا يمكن السيطرة عليهم. في بعض الحالات (مع تلف المناطق القاعدية الإنسية من الفصين الصدغيين بسبب الفيروس)، تُلاحظ نوبات صرع غائرة - يقوم المريض بحركات مضغ ومص وبلع تلقائية.
غالبًا ما يكون التهاب الدماغ الهربسي عند الأطفال الصغار مصحوبًا بنوبات ارتجاجية عضلية.
إن الاتصال بالمريض في مرحلة مبكرة بالفعل يفرض بعض الصعوبات المرتبطة بتباطؤ ردود الفعل العقلية، وفقدان الذاكرة، والارتباك، وبلادة الوعي.
عادةً ما تستمر المرحلة المبكرة من التهاب الدماغ الهربسي لعدة أيام، وأحيانًا تصل إلى أسبوع، ولكنها قد تتطور بسرعة، وفي غضون ساعات قليلة تصل إلى ذروة المرض، والتي تتميز باضطرابات في الوعي قد تصل إلى الخمول والغيبوبة. في حالة الخمول، يغيب وعي المريض، ولا يستجيب للمخاطبة، ولكن تبقى ردود فعله الحركية تجاه الألم والضوء والمحفزات السمعية محفوظة. [ 36 ]، [ 37 ]
في سلسلة من 106 حالة من حالات HSVE، كانت الأسباب الرئيسية للعرض على المستشفى هي النوبات (32٪)، والسلوك غير الطبيعي (23٪)، وفقدان الوعي (13٪)، والارتباك أو فقدان الاتجاه (13٪). [ 38 ]
تشمل الأعراض التي تُشير إلى دخول المريض في غيبوبة اضطرابات في إيقاع التنفس، مع توقفات دورية (انقطاع النفس)، واضطرابات حركية في كلا الجانبين، وأعراض تقشير القشرة المخية (انقطاع وظائفها) وانفصال الجزء الأمامي من الدماغ. تُعد هذه الاستجابات الوضعية علامات سلبية للغاية.
الوضعية التي تشير إلى بداية تصلب القشرة هي ثني الأطراف العلوية ومد الأطراف السفلية. أما وضعية إزالة الدماغ فهي شد جسم المريض إلى الأعلى، ومد جميع الأطراف، وشد العضلات الباسطة، واستقامة الأطراف. يُحدد مستوى الضرر في جذع الدماغ بدرجة ضعف الوعي واختلال وظائف الأعصاب الوجهية والبصلية.
في حال عدم وجود علاج مناسب، تتطور الوذمة الدماغية، مما يؤدي إلى تغيير موقع جذع الدماغ بالنسبة لبقية الهياكل. عادةً، تنحشر المناطق الصدغية من الدماغ في فتحة الخيمة، ويصاحب ذلك مجموعة من الأعراض: فقدان الوعي، واختلاف حجم حدقة العين (تفاوت الحدقتين)، وضعف أحد نصفي الجسم. كما تُلاحظ آفات بؤرية أخرى في الدماغ والأعصاب القحفية.
تبدأ مرحلة تراجع التهاب الدماغ الهربسي بنهاية الشهر الأول من بداية المرض، ويمكن حساب مدتها بالأشهر. يتعافى حوالي خُمس المرضى تمامًا، بينما يعاني الباقون من عجز عصبي دائم متفاوت الشدة. قد تكون هذه اضطرابات نفسية حركية موضعية، أو قد تكون هناك حالة إنباتية.
يُعد التهاب الدماغ الهربسي لدى حديثي الولادة أكثر عرضة للإصابة به لدى الأطفال الخدج والضعفاء. وغالبًا ما تظهر عليهم أعراض المرض بشكل نخري خاطف، أو قد يُصابون سريعًا بفشل تنفسي، مما يؤدي إلى الغيبوبة. لا يُصاحب المرض عادةً طفح جلدي، ولكن غالبًا ما يُصاحبه تشنجات وشلل جزئي، مما يُضعف منعكس البلع، ويمنع الطفل من تناول الطعام.
عادةً ما يكون مسار المرض لدى الرضع المولودين في موعدهم الطبيعي أخف. تتفاقم الحالة تدريجيًا - ارتفاع حرارة الجسم، ضعف وتقلب في المزاج، فقدان الشهية. لاحقًا، قد تنضم أعراض عصبية - تشنجات، رمع عضلي، شلل جزئي.
يظهر التهاب الدماغ الهربسي المزمن التدريجي لدى حديثي الولادة بأعراض في الأسبوع الأول أو الثاني من العمر. ترتفع درجة حرارة الطفل، ويصبح خاملاً وكثير التذمر، وتظهر حويصلات مميزة على رأسه وجسمه، ثم تنضم إليها أعراض صرعية لاحقًا. في حال عدم تلقيه علاجًا، قد يدخل الطفل في غيبوبة ويموت.
يحدث التهاب الدماغ الهربسي لدى البالغين والأطفال الأكبر سنًا أيضًا بدرجات متفاوتة من الشدة. وقد وُصف سابقًا المسار الحاد التقليدي للمرض الناجم عن فيروس النوعين الأول والثاني. يتميز المرض شبه الحاد بأعراض أقل وضوحًا نسبيًا من التسمم والعجز العصبي. لا يصل إلى حالة غيبوبة، ولكن تظهر دائمًا أعراض ارتفاع الحرارة، والصداع، ورهاب الضوء، والغثيان، والنوبات الحموية، والنعاس، واضطرابات الإدراك، والنسيان، والارتباك.
بالإضافة إلى ذلك، هناك أيضًا أشكال "أخف" من المرض. التهاب الدماغ الهربسي المزمن البطيء هو آفة فيروسية متفاقمة في الدماغ، وغالبًا ما يصيب الأشخاص الذين تزيد أعمارهم عن 50 عامًا. تختلف الأعراض عن المسار الحاد في ازدياد تدريجي. يلاحظ الشخص زيادة مستمرة في التعب والضعف التدريجي. قد ترتفع درجة حرارته بشكل دوري، على سبيل المثال، في المساء، إلى قيم دون الحمى، أو قد تكون هناك درجة حرارة دون الحمى ثابتة. على خلفية زيادة الإجهاد العصبي والجسدي، والإجهاد، بعد نزلات البرد والإنفلونزا، يُلاحظ عادةً تفاقم عملية التباطؤ. يزداد الوهن في الجسم، مما يؤدي في النهاية إلى انخفاض في الإمكانات الفكرية، وفقدان القدرة على العمل، والخرف.
أحد أشكال التهاب الدماغ الهربسي البطيء هو متلازمة التعب المزمن، والتي عادةً ما يكون سبب تطورها مرضًا سابقًا بأعراض تشبه أعراض الإنفلونزا. بعد ذلك، لا يتعافى المريض لفترة طويلة (أكثر من ستة أشهر). يشعر المريض بضعف مستمر، ويشعر بالتعب من الأعباء اليومية المعتادة، وهو ما لم يكن يلاحظه قبل المرض. يرغب المريض في الاستلقاء طوال الوقت، ويكون أداؤه معدومًا، ويتشتت انتباهه، وتضعف ذاكرته، وما إلى ذلك. يُعتقد حاليًا أن سبب هذه الحالة هو عدوى فيروسية عصبية، والعوامل المسببة الأكثر احتمالًا هي فيروسات الهربس، وليس الهربس البسيط فحسب، بل أيضًا فيروسات الهربس البسيط من النوع الثالث إلى السابع.
تُصنف أنواع التهاب الدماغ الهربسي وفقًا لمعايير مختلفة. ووفقًا لشدة الأعراض (شكل مسار المرض)، يُقسم المرض إلى حاد، وشبه حاد، ومزمن متكرر.
اعتمادًا على درجة الضرر الذي يلحق بأنسجة المخ، يتم التمييز بين العملية الالتهابية البؤرية والمنتشرة.
ينعكس موقع الآفات في التصنيف التالي:
- التهاب يصيب بشكل رئيسي المادة الرمادية في الدماغ - التهاب الدماغ والنخاع الشوكي؛
- أبيض في الغالب - التهاب الدماغ الأبيض؛
إن العملية العامة التي تؤثر على جميع الأنسجة هي التهاب الدماغ الشامل.
المضاعفات والنتائج
التهاب الدماغ الهربسي مرضٌ قابلٌ للشفاء، لكن العلاج في الوقت المناسب بالغ الأهمية. في غيابه أو ظهوره المتأخر، غالبًا ما يُسبب المرض وفاة المريض أو مضاعفات عصبية ونفسية شديدة. أخطر عواقب التهاب الدماغ الهربسي هي البكم اللاحركي أو الحالة الخضرية التقدمية. يفقد المريض القدرة على النشاط الفكري تمامًا، فلا يتكلم ولا يتحرك، وتستعيد دورة النوم والاستيقاظ فقط بشكل كامل. بالإضافة إلى ذلك، تُحفظ وظيفة التنفس والدورة الدموية. تسير جميع العمليات الحيوية الأخرى بشكل غير طبيعي: لا يستطيع المريض تناول الطعام والشراب، ولا يُراقب نظافته الشخصية، ولا يتحكم في إفراغ الأمعاء والمثانة. هذه الحالة لا رجعة فيها، وهي نتيجة تلف واسع النطاق في أنسجة الدماغ. تتطور لدى المرضى بعد الخروج من غيبوبة طويلة.
يعاني العديد من المرضى الذين نجوا من مسار حاد من التهاب الدماغ الهربسي من اضطرابات عصبية نفسية مستمرة مدى الحياة بدرجات متفاوتة من الشدة: الشلل النصفي، والشلل النصفي، وضعف البصر والسمع (غالبًا في جانب واحد)، والنوبات الصرعية. [ 39 ]
التشخيص التهاب الدماغ الهربسي
وتستند فكرة هذا التشخيص في المقام الأول إلى وجود اضطرابات عصبية - سلوك غير لائق، ونوبات صرع، وارتباك، والتي تحدث مع أعراض مثل ارتفاع درجة الحرارة والصداع الشديد.
في حال الاشتباه بالتهاب الدماغ الهربسي، تُوصف فحوصات عاجلة (فحص مجهري للسائل النخاعي وتفاعل البوليميراز المتسلسل للكشف عن شظايا النمط الجيني لفيروس الهربس)، بالإضافة إلى دراسات جهازية، وأكثرها إفادة هو التصوير بالرنين المغناطيسي النووي. إذا تعذر ذلك، يُجرى التصوير المقطعي المحوسب وتخطيط كهربية الدماغ، [ 40 ] اللذين قد يكونان مفيدين لتقييم فعالية مضادات الاختلاج. ومع ذلك، تكمن خطورة هذا المرض في أنه في المراحل المبكرة من التطور، قد لا تتجاوز معايير التشخيص المعدل الطبيعي. ثم تُكرر الدراسات خلال الأسبوع الأول.
يُعطي تفاعل البوليميراز المتسلسل للسائل الدماغي الشوكي نتائج عالية الدقة، ويُمكّن من استبدال فحوصات الصدمات النفسية، مثل خزعة مادة الدماغ. تُشير شظايا الحمض النووي لفيروس الهربس المُكتشفة إلى السبب الهربسي لالتهاب الدماغ، وتُحافظ على النتيجة الإيجابية للدراسة لمدة أسبوع بعد بدء العلاج المضاد للفيروسات.
يكشف الفحص المجهري لمادة النخاع الشوكي عن كثرة الخلايا الليمفاوية، ووجود كريات الدم الحمراء (في الشكل النزفي)، وارتفاع مستويات البروتين، وانخفاض مستويات الجلوكوز أو كونها طبيعية.
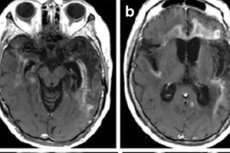
التصوير بالرنين المغناطيسي النووي هو الطريقة الرئيسية للتصوير. يُستخدم في الحالات الطارئة. كما أنه يسمح بتوضيح إمكانية خضوع المريض لبزل قطني للتحليل. يُظهر التهاب الدماغ الهربسي في التصوير بالرنين المغناطيسي إشارات متزايدة في الفصوص الصدغية أو المنطقة الجزيرية من القشرة المخية، على سطح التلافيف الجبهية المدارية، والتي تتميز بتلف أحادي الجانب أو ثنائي الجانب دون تناسق. تفتقر هذه النتائج إلى الدقة، ولكن مع الأعراض السريرية والبيانات المخبرية، فإنها في معظم الحالات تسمح بتشخيص دقيق. [ 41 ]
لا تؤكد التشخيصات المبكرة التشخيص دائمًا: ففي 10% من المرضى، تكون نتائج فحص السائل الدماغي الشوكي والتصوير بالرنين المغناطيسي، وفي 5%، تكون نتائج تفاعل البوليميراز المتسلسل سلبية كاذبة. [ 42 ] ومع ذلك، في معظم المرضى، يؤكد بعض الفحص على الأقل التشخيص، وتكشف التصورات اللاحقة عن تغييرات واضحة وتقدمية - وجود وذمة ونزيف، وانتشار منتشر للآفات.
تشخيص متباين
أولاً وقبل كل شيء، من الضروري تحديد أصل العامل الممرض، حيث يهدف العلاج الرئيسي إلى تحييده: يتطلب التهاب الدماغ الفيروسي علاجًا مضادًا للفيروسات على نطاق واسع، ويتطلب التهاب الدماغ البكتيري المضادات الحيوية، ويتطلب التهاب الدماغ الطفيلي أدوية مضادة للطفيليات مناسبة، إلخ. وبهذا المعنى، تلعب نتائج الاختبارات، وخاصة تفاعل البوليميراز المتسلسل، دورًا حاسمًا. [ 43 ]، [ 44 ]
يجب التمييز بين التهاب الدماغ الهربسي والتصلب المتعدد والأورام والخراجات واضطرابات الدورة الدموية الدماغية، على سبيل المثال، في حالة السكتة الدماغية في حوض الشريان الدماغي الأوسط، عادة ما تتضرر العقد القاعدية (وهو ما يظهر في التصوير بالرنين المغناطيسي)، بينما في حالة التهاب الدماغ الهربسي لا تتأثر، التهاب النخاع الشوكي، خاصة وأن العدوى العصبية المنتشرة غالبًا ما تنتشر إلى مناطق النخاع الشوكي (التهاب الدماغ الهربسي).
يُسبب فيروس الهربس البسيط من النوع الثاني (HSV-2) التهابًا في الأغشية الرخوة للدماغ (التهاب السحايا الهربسي) أكثر من فيروس الهربس البسيط من النوع الأول (HSV-1)، مع أنه نادرًا ما يكون موضعيًا. ينتشر الالتهاب بسرعة إلى مادة الدماغ - الخلايا العصبية والخلايا الدبقية - ويتطور التهاب السحايا والدماغ الهربسي. في حال تحديد مصدر العامل الممرض، يكون مبدأ العلاج مشابهًا (العلاج المضاد للفيروسات). لكن المنطقة المصابة تكون أكبر، وقد تكون المضاعفات والعواقب أكثر خطورة. يُميز هذا المرض بناءً على نتائج الدراسات الآلية.
من الاتصال؟
علاج او معاملة التهاب الدماغ الهربسي
يجب إدخال المرضى الذين يشتبه في إصابتهم بتلف دماغي حاد بسبب فيروس الهربس البسيط إلى المستشفى ووحدة العناية المركزة. [ 45 ] ويرجع هذا إلى الاحتمالية العالية للإصابة بالغيبوبة، وفشل الجهاز التنفسي، واضطراب البلع، واضطرابات الوظائف الحيوية الأخرى التي لا يمكن الحفاظ عليها في المنزل.
في المرحلة الأولية، يُنصح بتناول دواء Curantil المضاد للتخثر ثلاث مرات يوميًا بجرعة واحدة تتراوح بين 25 و50 ملغ. يُجرى ذلك للوقاية من اضطرابات الدورة الدموية الدماغية الإقفارية.
العلاج الرئيسي هو علاج مُسبب للمرض، يهدف إلى تقليل نشاط فيروس الهربس (لا يُمكن حاليًا القضاء عليه تمامًا). الدواء المُفضّل هو الأسيكلوفير ومرادفاته، وهي فعّالة بشكل خاص ضد فيروسي الهربس HSV-1 وHSV-2. يُمكن أن يُزيد العلاج المُضاد للفيروسات في الوقت المُناسب من فرص المريض في الحصول على نتيجة إيجابية للمرض وتقليل المضاعفات.
الأسيكلوفير دواء يستهدف ما يُسمى بالأهداف الجزيئية، وهو مُشابه للجوانين، أحد مُكونات الأحماض النووية، من البيورين. يسمح تركيبه المُشابه للأسيكلوفير باختراق خلية الفيروس، وبالتفاعل مع إنزيماتها، يتحول إلى ثلاثي فوسفات الأسيكلوفير، الذي يُعيق، عند اندماجه في سلسلة الحمض النووي الفيروسي، عملية تكاثر الكائنات الدقيقة المُمرضة. والأهم من ذلك، أن الأسيكلوفير ليس له تأثير يُذكر على الجهاز الجيني للخلايا البشرية، ويُعزز تحفيز المناعة.
يُوصف للمرضى المصابين بحالات حادة من اعتلال الدماغ الهربسي مصحوبة بغيبوبة، الأسيكلوفير بجرعة واحدة من 10 إلى 15 ملغ لكل كيلوغرام من وزن المريض، ثلاث مرات يوميًا، عن طريق الوريد. يُعطى عادةً بالتنقيط، إذ يجب إعطاء الدواء في الوريد ببطء شديد. تتراوح مدة العلاج من أسبوع إلى أسبوعين. وقد أثبتت دراستان سريريتان بارزتان أُجريتا في منتصف ثمانينيات القرن الماضي فائدة الأسيكلوفير في علاج التهاب الدماغ الهربسي الحاد. ويتلي وآخرون [ 46 ]. توصي الإرشادات الحالية باستخدام الأسيكلوفير عن طريق الوريد لمدة 14-21 يومًا في حالات فيروس الهربس البسيط. [ 47 ]
في الحالات الخفيفة من المرض، إذا كان المريض قادرًا على بلع الأدوية بمفرده، فقد يتم وصف شكل أقراص الدواء.
يتوفر الأسيكلوفير أيضًا على شكل أقراص. يحدد الطبيب الجرعة حسب حالة المريض وعمره، إذ يُعالج التهاب الدماغ بجرعات عالية من الدواء. أما بالنسبة للمرضى الذين يعانون من حالات حادة من الفشل الكلوي، فتُعدّل الجرعة. تُؤخذ الأقراص لأغراض علاجية حتى خمس مرات يوميًا.
يُفضّل أحيانًا استخدام فالاسيكلوفير، إن أمكن. هذا دواء أحدث، يتميز بتأثيره الممتد وإمكانية تناوله بوتيرة أقل من سابقه. في الجسم، تتحلل المادة الفعالة إلى أسيكلوفير، وهو العامل الرئيسي المضاد للهربس، وفالين، وهو حمض أليفاتي، وهو مكون طبيعي للبروتينات. في التهاب الدماغ الهربسي، تُعدّ قدرة هذه المادة على حماية وتجديد غمد الميالين للألياف العصبية ذات قيمة كبيرة. يزيد الفالين من الطاقة الكامنة لخلايا عضلات الجسم، ويُحسّن تنسيق الحركات، ويُحفّز تخليق الخلايا، ويُعزز تجديد الأنسجة.
هذه الأدوية المضادة للفيروسات ممنوعة لمن يعانون من فرط الحساسية تجاه الأسيكلوفير. وللأسباب الحيوية، تُوصف للنساء الحوامل، نظرًا لعدم تحديد تأثيره المسخّي على الأجنة، ومع ذلك، لم تُثبت سلامته التامة بعد. لا يُوصف فالاسيكلوفير للأطفال. تشمل الآثار الجانبية لتناوله الصداع، والغثيان، واضطرابات تكوين الدم، واضطرابات وظائف الكلى.
أظهرت دراسات حديثة أن دواء أربيدول المضاد للإنفلونزا فعال أيضًا ضد فيروس الهربس البسيط من النوع 2. بالإضافة إلى قدرته على تثبيط الفيروس، فإنه يحفز أيضًا تخليق الإنترفيرون والمناعة الخلطية والخلوية.
يمكن وصف مُعدّلات مناعة أخرى، مثل لافيروبيون (إنترفيرون بشري)، أو ليفاميزول. يُحدد الطبيب جرعة ومدة تناول الأدوية المُحفّزة للجهاز المناعي. تُستخدم عادةً لفترة قصيرة، من ثلاثة إلى خمسة أيام. كما يُمكن أن تُسبب ردود فعل تحسسية، ولا يُنصح بها للأشخاص الذين يُعانون من أمراض مزمنة في القلب والأوعية الدموية والكبد والكلى.
لتقليل الالتهاب ومنع الوذمة الدماغية، يتم وصف الجلوكوكورتيكوستيرويدات (بريدنيزولون، ميدرول، ديكساميثازون). [ 48 ] لا يعترف جميع المتخصصين بفائدتها في التهاب الدماغ، لأن الكورتيكوستيرويدات لها تأثير قوي مضاد للالتهابات ومثبط للمناعة، والذي يمكن أن يعزز نظريًا تكاثر الفيروس. ليس من المستغرب وجود آراء مختلفة بشأن استخدامها في HSVE [ 49 ]، [ 50 ] وعدد الآثار الجانبية مخيف، لذلك يتم إجراء العلاج النبضي في دورة قصيرة. عند تناولها، لا ينبغي انتهاك الجرعة والنظام تحت أي ظرف من الظروف. أظهرت دراسة استرجاعية غير عشوائية أجريت على 45 مريضًا مصابًا بفيروس الهربس البسيط أن إضافة الكورتيكوستيرويدات إلى الأسيكلوفير قد تكون مرتبطة بنتائج محسنة، [ 51 ] مما يشجع على إجراء تجارب سريرية على نطاق أوسع.
تُوصف فيتامينات ب لتحسين أداء الجهاز العصبي المركزي، والحفاظ على عملية الأيض الطبيعية في الدماغ، واستعادة أغلفة الميالين للألياف العصبية. ومن أهمها الثيامين والبيريدوكسين والسيانوكوبالامين (ب1، ب6، ب12). يُحسّن الثيامين توصيل النبضات العصبية، بينما يُقوي البيريدوكسين غلاف الميالين للألياف العصبية، ويُعزز إنتاج النواقل العصبية. يُكمل السيانوكوبالامين جميع هذه التأثيرات، ويُحفز أيضًا توصيل النبضات العصبية إلى الأجزاء البعيدة من الجهاز العصبي. تُساعد هذه المجموعة من الفيتامينات على تطبيع تكوين الدم، وهو أمرٌ بالغ الأهمية لمثل هذا المرض الخطير والعلاج الدوائي المُكثّف.
يمكن تناولها على شكل أقراص (نيوروبيون، نيوروبيون) أو حقنها - كلٌّ على حدة، بالتناوب مع بعضها البعض. يُعدّ هذا الخيار هو الأفضل.
ويتم أيضًا تناول حمض الأسكوربيك، بجرعة يومية لا تقل عن 1.5 جرام.
إذا كان المريض في حالة من الاضطراب النفسي الحركي، فقد يوصف له مضادات الذهان، في حالة النوبات الصرعية - يتم أيضًا استخدام مضادات الاختلاج والأدوية الذكية وأدوية خفض ضغط الدم.
العلاج عرضي، ويهدف إلى استقرار وظائف جميع الأعضاء والأجهزة - يُجرى علاج الجفاف (مدرات البول)، وفي الحالات الشديدة - إزالة السموم. يتم دعم الوظائف الحيوية للجسم - التنفس، وعند الضرورة، التهوية الاصطناعية للرئتين؛ وموازنة توازن الماء والكهارل، والخصائص الريولوجية، وتركيب الدم، وما إلى ذلك.
قد يتم وصف الديوكسي ريبونوكلياز، وفي حالة الإصابة بعدوى بكتيرية ثانوية، قد يتم وصف دورة من العلاج المضاد للبكتيريا. [ 52 ]
يمكن لأي دواء تقريبًا أن يسبب رد فعل تحسسي لدى المريض، لذا فإن الأدوية المزيلة للحساسية (ديفينهيدرامين، سوبراستين، كلاريتين) مدرجة بالضرورة في نظام العلاج.
خلال فترة التعافي، قد يحتاج المريض أيضًا إلى الدعم الدوائي والعلاج الطبيعي.
التهاب الدماغ الهربسي مرضٌ خطيرٌ للغاية، ولا يُنصح بالاعتماد على العلاج الشعبي في هذه الحالة. تعتمد نتيجة المرض بشكلٍ مباشر على سرعة بدء العلاج المضاد للفيروسات. في الماضي، قبل اكتشاف الأدوية المضادة للهربس، كان معدل الوفيات يتراوح بين 70% و100%. لذا، فإنّ الاعتماد على العلاج بالأعشاب يُضيّع الوقت ويضيع فرصة الشفاء. مع ذلك، يُمكن أن تكون وصفات الطب الشعبي مفيدةً خلال فترة التعافي. تُخفف الأعشاب الطبية الصداع، وتُقلّل القلق، وتُخفّف الأرق. تُعدّ عشبة الأم، وحشيشة الهر، والنعناع، والفاوانيا مُناسبةً لذلك. تُعرف عشبة سانت جون بأنها مُضادٌّ طبيعيٌّ للاكتئاب، بينما تُعدّ عشبة الإشنسا مُعدّلاً للمناعة. مع ذلك، يُفضّل استخدام العلاج بالأعشاب تحت إشراف أخصائي أعشاب مُؤهّل.
يمكن أن تكون المعالجة المثلية مفيدة أيضًا خلال فترة التعافي؛ فهي تحتوي على العديد من الوسائل لإزالة السموم، وتطبيع الجهاز العصبي، وتقوية جهاز المناعة، ولكن أثناء التهاب الدماغ الهربسي الحاد من الأفضل الاتصال بأخصائي الأمراض المعدية في أقرب وقت ممكن.
لا يُستخدم العلاج الجراحي لالتهاب الدماغ الهربسي، ولكن في حال ظهور مضاعفات مثل الصرع البؤري المقاوم للأدوية، فقد يُنصح بإجراء جراحة دماغية للقضاء على مصدر المرض. تُجرى هذه العمليات وفقًا لمؤشرات دقيقة لكل حالة.
الوقاية
الهدف الرئيسي من التدابير الوقائية هو تجنب الإصابة بالهربس. ويمكن مقارنة ذلك بمحاولات الحماية من الالتهابات الفيروسية التنفسية. أولًا، يمكن أن تساعد المناعة الجيدة، والتي تتطلب اتباع نمط حياة صحي: تناول طعامًا صحيًا ومتنوعًا، والجمع بين النشاط البدني المناسب والراحة، وزيادة مقاومة الإجهاد، إذ لا يمكن لأحد تجنبه تمامًا في عالمنا المعاصر، والتخلي عن العادات الضارة بالصحة. تُظهر الممارسة أن فيروس الهربس شائع جدًا، ومع ذلك، يتمتع بعض الأشخاص بمقاومة للعدوى، ويعود الفضل في ذلك إلى جهازهم المناعي فقط.
مع ذلك، إذا رأيتَ شخصًا يُعاني من أعراض واضحة لهربس الشفة، فلا تعانقه أو تُقبّله بشدة. إذا كان هذا الشخص قريبًا لك، فيجب أن يكون لديه أطباق وأدوات نظافة منفصلة، مع مراعاة أن تكون كلٌّ منها فردية.
تجدر الإشارة إلى أن المرض في مرحلته الحادة قد ينتقل أيضًا عبر الرذاذ المتنقل جوًا. لذلك، يُنصح، إن أمكن، بتطهير أجزاء الجسم المكشوفة التي يُحتمل أن تكون ملوثة بجزيئات دقيقة من الإفرازات (الوجه والرقبة)، ثم غسل الفم.
وسائل منع الحمل الحاجزة ومعالجة الأعضاء التناسلية بمطهر بعد الاتصال الجنسي تحمي جزئيًا من الهربس التناسلي. لكن أفضل حماية هي تجنب العلاقات الجنسية العابرة.
إذا لم يكن من الممكن تجنب العدوى، استشر طبيبًا وجرِّب بانتظام العلاج المضاد للفيروسات الموصى به. يمكنك اللجوء إلى أساليب الطب التقليدي، أو استشارة طبيب تجانسي. ستساعد هذه الإجراءات في السيطرة على فيروس الهربس، وستُمثل وقاية فعّالة من إعادة تنشيطه وتطور مضاعفات خطيرة.
توقعات
إن البدء بالعلاج المضاد للفيروسات في الوقت المناسب يزيد بشكل كبير من فرص الحصول على تشخيص إيجابي حتى في الحالات الشديدة من التهاب الدماغ الهربسي. يؤدي التهاب الدماغ الهربسي، دون علاج، إلى الوفاة أو الإعاقة الشديدة في الغالبية العظمى من الحالات. حاليًا، ينتهي ما بين ربع وخُمس التهابات أنسجة الدماغ الناجمة عن فيروس الهربس بنتائج غير مواتية. يُعد الشكل الخاطف من المرض خطيرًا بشكل خاص، كما أن انتشار العملية الالتهابية إلى الأغشية الرخوة للدماغ (التهاب السحايا والدماغ) يُخلف عواقب وخيمة.
يبلغ معدل الوفيات من التهاب الدماغ الناجم عن فيروس الهربس البسيط غير المعالج حوالي 70%، ولن يعود 97% من الناجين إلى مستوى وظائفهم السابق.[ 53 ]،[ 54 ]
من بين العوامل السلبية الأكثر أهمية في التشخيص هي التقدم في السن، والغيبوبة/انخفاض مستوى الوعي عند العرض، وتقييد الانتشار عند القيادة تحت تأثير الكحول، والتأخير في تناول الأسيكلوفير.
إن هذه العملية البطيئة خطيرة بسبب طول فترة الخمول، ونتيجة لذلك، بحلول الوقت الذي يطلب فيه المريض المساعدة، تكون هناك بالفعل آفات واسعة النطاق وغير قابلة للإصلاح في الهياكل الدماغية.

