خبير طبي في المقال
منشورات جديدة
الليشمانيا
آخر مراجعة: 04.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
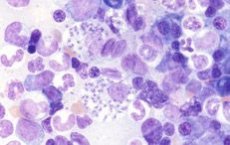
الليشمانيا هو عامل مسبب لعدوى أولية تسبب تلف الجلد الخارجي أو الأعضاء الداخلية (مرض - داء الليشمانيات ).
الليشمانيا فصيلة من المثقبيات (من رتبة البروتوموناديدات)، وهي طائفة من السوطيات، ونوع من الأوليات. وهي كائنات دقيقة طفيلية داخل الخلايا، تنمو في أجسام بعض الحشرات، وتنتقل عبرها إلى البشر أو الحيوانات.
يتم التعرف على الليشمانيا باعتبارها العوامل المسببة لداء الليشمانيات الداخلي والجلدي، وهو مرض معدي شديد يحدث مع تلف تقرحي للجلد و/أو الأعضاء الداخلية.
بنية الليشمانيا
يمكن تمثيل الليشمانيا من خلال شكلين - الأماستيجوت داخل الخلايا والماستيجوت (الشكل السوطى).
يتميز الأماستيجوت بمحيط دائري، يتراوح قطره بين 2.5 و5 ميكرومتر، ويقع في منتصف الفجوة الطفيلية للبلعم. يُلاحظ وجود نواة ونواة حركية واضحتي التحديد، ويتميز بسيتوبلازم مجوف ووجود الليزوزومات. يحتوي الغشاء الخارجي على مكون عديد السكاريد، ولكن بدون طبقة غليكوكاليكس.
البروماستيجوت هو وجود سوط واضح المعالم. يحتوي الغشاء الخارجي على جزيئات رابطة مثل الجليكوبروتينات وخلايا خاصة في الجهاز المناعي - مستقبلات المانوز. كل هذا يلعب دورًا رئيسيًا في اختراق البلاعم. تُسهّل هذه العملية ارتباط الأجسام المضادة البلازمية بالبروماستيجوت.
تتواجد الليشمانيا في البروتوبلازم الخلوي للأعضاء الداخلية - يمكن أن يكون هذا الكبد والكلى والرئتين والطحال، وكذلك الجلد والأغشية المخاطية والشعيرات الدموية، وما إلى ذلك. يمكن أن تحتوي الخلية المصابة من مائة إلى مائتي ليشمانيا.
دورة حياة الليشمانيا
الليشمانيا من فصيلة المثقبيات، أي أنها تنتمي إلى الطفيليات الإلزامية. تتحدد دورة حياة الليشمانيا بوجود مضيفين متعاقبين: حشرة وحيوان فقاري.
تُصاب الحشرات بالليشمانيا عندما تمتص دم الحيوان المُضيف. تدخل الطفيليات إلى الجهاز الهضمي للحشرة مع الدم: في الأمعاء الوسطى، حول محيط الدم المُبتلع، تتشكل ما يُسمى بالمصفوفة المحيطة.
يتكاثر الشكل البروماستيجوتي للطفيلي في الجهاز الهضمي لإناث الحشرات. بعد حوالي سبعة أيام، تصل العدوى إلى الجزء العلوي من الجهاز الهضمي. في هذه الحالة، تُغلق الليشمانيا الجهاز الهضمي للأنثى تمامًا. عندما تلدغ الحشرة حيوانًا ثدييًا، يخترق لعابها، مع مجموعات من الطفيليات، موقع اللدغة إلى جلد العائل الجديد.
عادةً، تُسارع العدلات، وهي خلايا دموية مناعية، إلى موقع الإصابة وتلتقط الطفيليات. تبقى الطفيليات داخل الخلايا حتى يحين وقت موت العدلات الطبيعي. بعد ذلك، تنطلق الليشمانيا وتدخل دم الثدييات بحرية.
دورة حياة الليشمانيا
عند استقرارها داخل جسم الإنسان أو في أجسام الثدييات الأخرى، يمكن أن تتمركز الليشمانيا في مجرى الدم وفي الأغطية الخارجية. تُصاب بها البعوضة أو الذبابة، بعد امتصاصها لجزيئات دم من حيوان أو شخص مريض.
في اليوم الأول، يتحول الطفيلي السوطيّ المبتلع إلى شكل سوطيّ متحرك. يدخل مرحلة التكاثر، وبعد حوالي أسبوع، على شكل مجموعات، يصل إلى الأجزاء العلوية من الجهاز الهضمي للحشرة.
عند لدغة حشرة مصابة، تخترق الليشمانيا النشطة جرحًا مجهريًا، ومن هناك إلى الهياكل الخلوية للجلد، أو من خلال مجرى الدم إلى الأعضاء الداخلية: وهذا يعتمد على نوع الليشمانيا (ليشمانيا جلدية أو حشوية).
الليشمانيا الجلدية - في موقع لدغة الحشرة، تبدأ الليشمانيا بالتكاثر وتتشكل عقيدات (أورام الليشمانيات)، وهي عبارة عن أورام متسللة تحتوي على الخلايا البلعمية والخلايا البطانية والأنسجة اللمفاوية، بالإضافة إلى الخلايا الليفية. بعد ذلك، تموت هذه العقد، وتتشكل مكانها عملية تقرحية مصحوبة بعلامات الوذمة والتقرن: بعد الشفاء، يُستبدل مكان القرحة بنسيج ندبي.
داء الليشمانيات الحشوي - تتشكل عقدة في موقع لدغة الحشرة، تنتشر منها الطفيليات عبر مجرى الدم إلى جميع الأعضاء الداخلية (الطحال، الغدد الليمفاوية، الكبد، إلخ). وهناك، تتشكل بؤر ثانوية لانتشار العدوى، مما يؤدي إلى تغيرات تكاثرية في أنسجة الأعضاء، وتضخم مع تطور لاحق للعملية الضمورية والنخرية.
أعراض مرض الليشمانيا
قد تختلف أعراض الليشمانيا باختلاف المناطق الجغرافية، إلا أن بعض المظاهر السريرية مميزة لجميع المناطق. يُعدّ الأطفال دون سن الخامسة الأكثر عرضة للإصابة بين السكان المحليين. ويمكن أن يُصاب الزوار بالمرض بغض النظر عن فئاتهم العمرية.
يبدأ المرض تدريجيًا أو حادًا. أبرز أعراضه هي الحمى المتقطعة المستمرة، مصحوبة بقشعريرة وحمى وارتفاع وانخفاض متكرر في درجة الحرارة. يتضخم الطحال والكبد ويتصلبان. يتجلى تلف الأمعاء الغليظة في صورة إسهال ومتلازمة سوء الامتصاص. يُلاحظ فقر دم وقلة صفيحات، مما يشير إلى تلف نخاع العظم. قد يظهر طفح جلدي مميز - داء الليشمانيات - على الجلد. في المستقبل، قد تتطور عدوى قيحية، وتسمم الدم، ومتلازمة زيادة النزيف أو تكوّن الجلطات، وقد تظهر قرح في تجويف الفم.
عادةً ما تظهر أعراض الليشمانيا الحشوية بعد 3-10 أشهر من الإصابة. يبدأ المرض بضعف وإرهاق وصداع وآلام عضلية. ثم تظهر زيادة في التعرق (ليلاً)، واضطرابات في الهضم، وأعراض فقر الدم. في مرحلة الطفولة، يكون المرض أكثر حدة، وقد يؤدي إلى الوفاة بعد بضعة أشهر. أما لدى البالغين، فقد يستمر المرض لعدة سنوات.
يمكن أن يتطور داء الليشمانيات الجلدي بعد مرور شهر إلى ستة أشهر من الإصابة. في البداية، تظهر عقدة جلدية متزايدة (1-1.5 سم) على الجلد، ثم تتحول إلى تقرحات. يمكن أن تنتشر العقد وتتحول تدريجيًا إلى قرحة. تلتئم القرح ببطء شديد (حتى عدة أشهر)، وبعد الشفاء، تبقى أنسجة ندبية. بالإضافة إلى العقد، قد تتكون حطاطات تشبه حب الشباب.
أنواع الليشمانيا
تم التعرف على ثلاثة أنواع من الليشمانيا التي تميل إلى التطفل على جسم الإنسان:
- الليشمانيا المدارية - تُسبب داء الليشمانيات الجلدي. اكتُشف هذا النوع من الطفيليات في القرن التاسع عشر على يد الطبيب والعالم ب. بوروفسكي.
- الليشمانيا البرازيلية - تم اكتشافها لأول مرة في مناطق أمريكا الجنوبية وتتسبب في تطور داء الليشمانيات المخاطي الجلدي (داء الليشمانيات الأمريكي)؛
- الليشمانيا الدونوفانية - تصيب الأعضاء الداخلية، مسببةً تطور الشكل الحشوي للمرض. بدورها، يمكن تقسيم الليشمانيا الدونوفانية إلى كالازار متوسطي وهندي، وذلك حسب الموقع الجغرافي لمكان الإصابة.
إجراءات الوقاية من الليشمانيا
في المناطق ذات خطر الإصابة المرتفع بالمرض، تُتخذ تدابير للوقاية من الليشمانيا. وتشمل التدابير الوقائية ما يلي:
- الكشف المبكر وعزل وعلاج المرضى المشتبه بإصابتهم بالليشمانيا؛
- عزل وإعدام (أو علاج) الكلاب المريضة، والسيطرة على الذئاب والثعالب والجربوع في منطقة تبعد كيلومتر ونصف عن المباني السكنية؛
- مكافحة البعوض (التطهير)؛
- استخدام وسائل الحماية من هجمات البعوض (الناموسيات، القبعات، الملابس)؛
- إجراء التطعيمات (اللقاحات التي تحتوي على ثقافات حية من الليشمانيا) خاصة للزائرين.
تشكل الليشمانيا مشكلة ملحة بالنسبة لسكان البلدان الآسيوية والإفريقية والمتوسطية وأميركا الجنوبية، وخاصة في المناطق الريفية في هذه المناطق الجغرافية.


 [
[