داء البابسيات في البشر مرض خطير ولكنه قابل للعلاج
Last reviewed: 05.10.2018

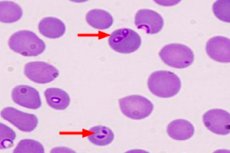
من بين الأمراض الحيوانية المنشأ التي تنتقل عن طريق الكائنات الأولية، لا يعد داء البابيزيا في البشر معروفًا على نطاق واسع كما هو الحال مع الملاريا أو داء الليشمانيات، على سبيل المثال.
على الرغم من أن علم الطفيليات قد اكتشف مُمْرِضه لدى الحيوانات في أواخر القرن التاسع عشر، إلا أن أطباء الأمراض المُعدية اقتنعوا بإمكانية إصابة البشر في منتصف القرن الماضي. وفي التصنيف الدولي للأمراض (ICD-10)، أُعطي هذا المرض الحاد المُعدي الرمز B60.0.
علم الأوبئة
وفقًا لإحصاءات الجمعية الدولية للأمراض المُعدية، نادرًا ما تُسجَّل حالات داء البابيزيا لدى البشر في أوروبا: فمنذ عام ١٩٥٧، حين اكتُشِفَت أول حالة بالصدفة (في يوغوسلافيا آنذاك)، لم يُسجَّل رسميًا سوى أربعين حالة، معظمها في أيرلندا وبريطانيا العظمى وفرنسا. والجدير بالذكر أن جميع المرضى خضعوا سابقًا لاستئصال الطحال.
كما سُجِّلت حالات معزولة ذات صورة سريرية واضحة في المكسيك وكولومبيا وجنوب أفريقيا ومصر وكوريا والصين واليابان. وكان معظم المرضى تتراوح أعمارهم بين 45 و50 عامًا.
في ما يقرب من 20-25% من المرضى، يصاحب داء البابسيات مرض لايم.
ازداد انتشار داء البابيزيا البشري عالميًا بمرور الوقت. على سبيل المثال، لا يوجد داء بابيزيا بشري متوطن في الصين، ولكن على مدار العقود الثلاثة الماضية، ازدادت حالات الإصابة بهذا المرض.
وبحسب البيانات الرسمية الصادرة عن مركز الصحة العالمية، كان هناك 5542 حالة إصابة بمرض البابيزيا لدى البشر في الولايات المتحدة خلال الفترة من 2011 إلى 2014.
الأسباب داء البابسيوسيس
السبب الوحيد لمرض البابيزيا عند البشر هو الغزو، أي دخول مجموعة متنوعة من الأوليات إلى الجسم مثل بابيزيا ديفرجنز وبابيزيا ميكروتي أو بابيزيا، التي تنتمي إلى نوع أبيكومبليكسا (أو سبوروزويا)، جنس البلازموديوم، رتبة بيروبلازميدي.
ينتشر النوع الفرعي الأول في القارة الأوروبية وآسيا، بينما ينتشر النوع الثاني في نصف الكرة الغربي، ويوجد كلا النوعين الفرعيين في شرق وشمال أستراليا. اقرأ المزيد عن هذا الطفيلي المجهري (عائله، دورته البيولوجية، وتكاثره) في منشور منفصل بعنوان " بابيزيا".
ينتقل العامل المسبب لمرض البابيزيا عن طريق المفصليات الماصة للدماء المصابة بالطفيليات الأولية، طفيليات الفقاريات - القراد الإكسوديدي: Ixodes ricinus (قراد الكلاب)، Ixodes persulcatus (قراد التايغا)، القراد الأسود (Ixode scapulari) و Ixodes pacificus، الذي يفضل ساحل المحيط الهادئ.
من الواضح أن طرق الإصابة بمرض البابيزيا معدية - من خلال لدغات القراد عند البشر ، عندما تدخل أبواغ البابيزيا الموجودة فيها، مع السائل اللعابي الذي يفرز أثناء اللدغة، إلى دم الإنسان.
عادة، تتراوح فترة حضانة تطور طفيليات الدم بعد لدغة القراد من أسبوع إلى أربعة أسابيع، ولكن في بعض الأحيان يمكن أن تكون أطول من ذلك بكثير.
بالإضافة إلى ذلك، تشمل طرق العدوى المحتملة الأخرى عمليات نقل الدم وزراعة الأعضاء. منذ عام ٢٠٠٣، وثّقت مراكز مكافحة الأمراض والوقاية منها في الولايات المتحدة أكثر من ٤٠ حالة إصابة بداء البابيزيا بعد نقل بلازما الدم المخزنة، وحالتين بعد عمليات زرع أعضاء.
عوامل الخطر
يعتبر أخصائيو الأمراض المعدية أن العيش في المناطق الموبوءة أو زيارتها، بالإضافة إلى ضعف المناعة البشرية، من أهم عوامل الخطر للإصابة بداء البابيزيا. ويشمل ذلك ليس فقط فيروس نقص المناعة البشرية، بل أيضًا الأمراض المزمنة التي تصيب الأعضاء الداخلية، والأورام التي تُضعف جهاز المناعة، بالإضافة إلى العلاج المثبط للمناعة.
يكاد يكون من المستحيل مقاومة هذا المرض المعدي إذا خضع الشخص لاستئصال الطحال، أي إزالة الطحال (الذي وظيفته تدمير خلايا الدم الحمراء التي انتهت صلاحيتها وماتت).
كما هو الحال مع أنواع العدوى الأخرى، فإن الأطفال وكبار السن معرضون لخطر متزايد للإصابة بأشكال حادة من داء البابسيات.
 [ 15 ]، [ 16 ]، [ 17 ]، [ 18 ]، [ 19 ]، [ 20 ]، [ 21 ]، [ 22 ]
[ 15 ]، [ 16 ]، [ 17 ]، [ 18 ]، [ 19 ]، [ 20 ]، [ 21 ]، [ 22 ]
طريقة تطور المرض
في شرح آلية هذا المرض، يُشير المتخصصون إلى قدرة بابيزيا على اختراق ليس فقط دم الإنسان، بل سيتوبلازم خلايا الدم الحمراء أيضًا. يتراوح عدد خلايا الدم المصابة عادةً بين 3% و10% من إجمالي كتلة خلايا الدم الحمراء، وقد يتراوح بين أقل من 1% و85%.
بعد ذلك، داخل خلايا الدم الحمراء، يحدث تحول أبواغ بابيزيا إلى أطوار، ثم إلى ميروزويتات. يؤدي ازدياد أعدادها ببساطة إلى تمزيق خلايا الدم الحمراء، وتُحمل الخلايا التكاثرية للطفيلي عبر مجرى الدم، وتهاجم خلايا الدم الحمراء الجديدة.
يؤدي التكاثر والتأثيرات المرضية لمرض البابيزيا التي تدخل مجرى الدم إلى حدوث رد فعل التهابي (بسبب تنشيط السيتوكينات المسببة للالتهابات) وانحلال الدم (الموت الجماعي لخلايا الدم الحمراء)، مما يسبب الصورة السريرية لمرض البابيزيا عند البشر.
نتيجةً للانخفاض الحاد في مستوى خلايا الدم الحمراء، يُلاحظ فقر دم انحلالي (مما يؤدي إلى نقص الأكسجين في جميع الأنسجة)؛ ويزداد حجم البيليروبين، وهو ناتج ثانوي لتحلل كريات الدم الحمراء، في الدم (ويتجلى ذلك في صورة يرقان)؛ وتدخل مواد سامة إلى الدم، مما يُثقل كاهل الطحال والكبد (مع زيادة حجمهما وضعف وظائفهما). بالإضافة إلى ذلك، قد تتراكم شظايا كريات الدم الحمراء المدمرة في الشعيرات الدموية، مُسببةً احتقانًا في الأوعية الدموية الدقيقة.
مع ازدياد انحلال الدم، تعجز الكلى عن تصفية الدم المحتوي على الهيموغلوبين الناتج عن خلايا الدم الحمراء التالفة. هذا البروتين، المحتوي على الحديد والحامل للأكسجين، يسد الأنابيب الكلوية، مما يُعيق إنتاج البول وإخراجه.
الأعراض داء البابسيوسيس
تعتمد شدة المرض ومظاهره على حالة الجهاز المناعي للإنسان، ووفقًا لبعض البيانات، فإن نصف الأطفال وربع البالغين الأصحاء سابقًا لا تظهر عليهم أعراض داء البابيزيا.
الأعراض الأولى لهذه العدوى غير محددة، وغالبًا ما تظهر كأعراض تشبه أعراض الإنفلونزا: ضعف عام وتوعك؛ حمى (مستمرة أو متقطعة، تصل درجة حرارتها إلى +40.5 درجة مئوية) مصحوبة بقشعريرة وتعرق زائد؛ صداع، آلام في العضلات والمفاصل؛ فقدان الشهية. يمكن ملاحظة هذه الأعراض السريرية من عدة أيام إلى عدة أشهر.
قد تشمل الأعراض الأقل شيوعًا الغثيان والقيء وآلام البطن؛ اصفرار الجلد وتغميق لون البول (إذا تطور فقر الدم الانحلالي)؛ ظهور بقع حمراء وكدمات؛ رهاب الضوء مع احمرار الملتحمة ونزيف في شبكية العين؛ ألم واحمرار في الحلق أو سعال جاف؛ تصلب عضلات القذالي؛ فرط الحساسية؛ صعوبة في التنفس؛ الاكتئاب.
المضاعفات والنتائج
يمكن أن يكون للحالات الشديدة عواقب ومضاعفات متعددة:
- احتقان القلب وفشل الجهاز التنفسي، وذمة الرئة ومتلازمة الضائقة التنفسية الحادة؛
- الفشل الكلوي الحاد أو الفشل الكلوي الكبدي أو فشل الأعضاء المتعددة؛
- فقر الدم الانحلالي الشديد؛
- قلة الصفيحات الدموية أو اعتلال تخثر الدم.
قد يحدث تمزق تلقائي للطحال، واحتشاء عضلة القلب، وصدمة ذات عواقب مميتة.
المرضى الذين أُزيل طحالهم تكون حالتهم أسوأ لأن الدم لا يُخلّص من خلايا الدم الحمراء المُصابة. وهذا يؤدي إلى ارتفاع نسبة الطفيليات في الدم، مما يُؤدي في النهاية إلى نقص الأكسجين في الدم، وبالتالي خطر الإصابة بقصور قلبي رئوي حاد.
بالإضافة إلى ذلك، قد يصاب هؤلاء المرضى بمتلازمة البلعمة الدموية، وفشل الكلى وفشل أعضاء أخرى، مما يؤدي إلى الغيبوبة.
في داء البابسيات طويل الأمد مع الضرر العضوي في الدماغ، تكون المضاعفات عصبية وعقلية بطبيعتها.
التشخيص داء البابسيوسيس
يصعب تشخيص هذه العدوى، ويتطلب التشخيص الدقيق لداء البابيزيا مؤهلات عالية في مجال علم الطفيليات الطبية. شكاوى المريض والفحص السريري (الجسّي) للطحال والكبد لا تكفي لتحديد السبب الحقيقي.
يتم طلب إجراء فحوصات الدم في مختبرات متخصصة يمكنها تشخيص عدوى البابيزيا بشكل كافٍ.
الاختبارات الدموية التالية مطلوبة: تعداد الدم الكامل مع التفاضلية (تعداد خلايا الدم البيضاء الكامل) وESR؛ اختبار الممتز المناعي المرتبط بالإنزيم (ELISA)؛ تحليل PCR؛ IgM ELISA، التحليل المصلي لـ IgG و IgM؛ اختبار كومبس المباشر؛ تحليل مستوى LDH (نازعة هيدروجين اللاكتات)؛ البيليروبين الكلي والهابتوجلوبين؛ مستويات الكرياتينين في المصل ومستويات ناقلة أمين الكبد.
ويتم إجراء اختبارات البول أيضًا للكشف عن وجود الهيموجلوبين في البول والبروتين في البول.
يتم تأكيد التشخيص من قبل طبيب الطفيليات عن طريق الكشف عن بكتيريا البابيزيا تحت المجهر في عينة من الدم المحيطي.
قد يكون التشخيص الآلي - أشعة الصدر - ضروريًا للمرضى الذين يعانون من مضاعفات تنفسية.
تشخيص متباين
تم تصميم التشخيص التفريقي لاستبعاد الملاريا، وفقر الدم الحاد، وداء الحبيبات الحبيبية (الايرليخ)، وداء البوريليا المنقول بالقراد (مرض لايم)، وحمى كيو، والتولاريميا في المريض الذي يتم فحصه.
علاج او معاملة داء البابسيوسيس
يتم إجراء العلاج الدوائي المشترك لمرض البابسيات مع الأخذ في الاعتبار شدة المرض.
بالنسبة للأشكال الخفيفة والمتوسطة، يتم استخدام الأدوية التالية لمدة 7-12 يومًا: أزيثروميسين (مضاد حيوي من مجموعة الماكروليد) وأتوفاكوين (أتوفاكون، ميبرون، مالارون)، وهو عامل مضاد للطفيليات الأولية من مجموعة هيدروكسينافتوكينون.
يُعطى أزيثروميسين وريديًا بجرعة ٥٠٠ ملغ مرة واحدة يوميًا (خلال الأيام الثلاثة الأولى)، وحتى نهاية الدورة، ٢٥٠ ملغ يوميًا؛ تُحسب جرعة الأطفال بناءً على وزن الجسم. يُستخدم أتوفاكون بجرعة ٧٥٠ ملغ كل ١٢ ساعة.
بالنسبة للمرضى المصابين بداء البابيزيا الشديد، من الضروري إعطاء المضاد الحيوي لينكوساميد كليندامايسين (كليوسين) عن طريق الحقن - 0.5-0.6 جم كل 8-12 ساعة؛ يتم تناول الكينين، أو هينجامين، أو هينوسيد، أو فوسفات الكلوروكين (كلوروكين، ديلاجيل) عن طريق الفم - 0.5-1 جم على نفس الفترات.
من المعروف أن الأدوية المضادة للبكتيريا تسبب آثارًا جانبية، مثل الغثيان، وآلام البطن، واضطرابات الأمعاء، وغيرها. لكن استخدامها بالحقن يُخفف إلى حد ما من هذه الآثار غير المرغوب فيها. للأدوية المضادة للأوليات أيضًا آثار جانبية، ولكن بدونها، يستحيل علاج داء البابيزيا حاليًا. مع ذلك، في حالة الحساسية الشديدة للكينين، يُستخدم مزيج من الكليندامايسين + الدوكسيسيكلين + الأزيثروميسين.
يتم تقييم نتائج العلاج من خلال نتائج مسحات الدم لمرض البابيسيا؛ إذا كانت المسحات سلبية لمدة أسبوعين على الأقل، فهذا يعني أن العلاج كان ناجحًا.
في حالة ارتفاع مستويات الطفيليات وانحلال الدم، وللحفاظ على وظائف الكلى والكبد والرئتين لدى المرضى المصابين بأمراض خطيرة، يتم اللجوء إلى تغيير نقل الدم.
الوقاية
تتضمن الوقاية لتقليل خطر الإصابة بداء البابيزيا استخدام مبيدات القراد (مع البيرميثرين) لصد القراد - عندما يعيش الأشخاص أو يعملون أو يسافرون في المناطق التي توجد فيها هذه المفصليات، وكذلك أثناء المشي في المناطق المشجرة ذات الغطاء العشبي (من الأفضل المشي على المسارات).
قلّل مساحة الجلد المكشوفة: ارتدِ جوارب، وأحذية مغلقة، وبنطالًا طويلًا (مُدْخَلًا داخل الجوارب)، وقميصًا بأكمام طويلة. يُفضّل ارتداء ملابس فاتحة اللون، إذ يسهل عليها ملاحظة القراد الزاحف. يُفترض أن يحمي تنظيف فراء الكلب وارتداء طوق خاص الحيوان الأليف من القراد.
بعد الخروج من المدينة أو المشي في الغابة أو الحديقة، يجب عليك أن تهز ملابسك وتفحص نفسك وحيواناتك الأليفة بعناية.
معلومات مفيدة - ما يجب فعله بعد لدغة القراد
توقعات
يسبب داء البابيزيا العديد من العواقب الخطيرة التي تؤثر على تشخيص نتيجة المرض.
يمكن أن تظل العدوى بدون أعراض أو دون السريرية كامنة لفترة طويلة لدى الأشخاص ذوي المناعة القوية.
قد يستمر الشكل الخفيف (بدون أعراض حادة) لمدة شهرين أو أكثر بعد العلاج. أما الشكل الحاد من المرض فلا يستبعد الانتكاسات المستمرة، وقد يؤدي إلى الوفاة (5% من الحالات). ولكن مع صحة الطحال، تندر هذه النتيجة، إلا أن إضافة الالتهاب الرئوي غير النوعي يُضعف فرص الشفاء السريع.
لكن داء البابيزيا في الشخص الذي تمت إزالة الطحال منه يكون أكثر خطورة وغالبًا ما يكون مصحوبًا بالتهابات مصاحبة: في مثل هذه الحالات، يمكن أن يصل معدل الوفيات إلى 50٪.
التشخيص الدقيق وفي الوقت المناسب بالغ الأهمية. في نهاية عام ٢٠١٢، في كييف، توفي طفل في السادسة من عمره بسبب داء البابيزيا، إثر لدغة قراد ونتيجة تشخيص خاطئ في البداية.
