خبير طبي في المقال
منشورات جديدة
تلف الدماغ العضوي
آخر مراجعة: 29.06.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
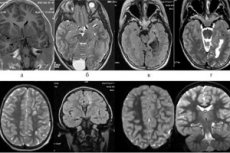
تلف الدماغ العضوي (OBGD) هو مصطلح واسع يشمل مختلف الحالات والأمراض التي قد تُسبب تغيرات هيكلية ووظيفية في أنسجة وخلايا الدماغ. وقد ينتج عن الصدمات، والالتهابات، والأورام، واضطرابات الأوعية الدموية، والتسمم بالكحول أو المخدرات، وأمراض الدماغ التنكسية، والعمليات الالتهابية، وغيرها من الحالات المرضية.
يمكن أن يُظهر OPGM مجموعة متنوعة من الأعراض، وذلك حسب السبب المُحدد والمنطقة المُصابة في الدماغ. تشمل الأعراض الشائعة لـ OPGM ما يلي:
- الصعوبات الإدراكية: قد تشمل الذاكرة، والتركيز، والتحليل، والقدرة على اتخاذ القرار.
- اضطرابات الحركة: ضعف قوة العضلات والتنسيق والتوازن.
- اضطرابات الكلام: صعوبة في نطق الكلمات أو فهم الكلام أو التعبير عن أفكارك.
- فقدان الوعي: قد تحدث في بعض الحالات نوبات من فقدان الوعي أو نوبات.
- التغيرات العاطفية والنفسية: من الممكن الإصابة بالاكتئاب والتهيج والعدوانية وغيرها من التغيرات العاطفية.
- الصداع وأعراض جسدية أخرى: قد يحدث الصداع والضعف والخدر وأعراض جسدية أخرى اعتمادًا على موقع وطبيعة الآفة الدماغية.
يعتمد علاج OPGM على سبب ومدى تلف الدماغ. قد يشمل العلاج الدوائي، وإعادة التأهيل البدني، والدعم النفسي، وغيرها من التدابير لتخفيف الأعراض وتحسين نوعية حياة المريض. من المهم إجراء تقييم طبي شامل لتحديد سبب OPGM بدقة ووضع خطة علاج فردية.
الأسباب تلف عضوي في الدماغ
يمكن أن يكون لتلف الدماغ العضوي أسبابٌ متعددة. تشمل هذه الأسباب أمراضًا وحالاتٍ وعوامل خطرٍ مختلفةً قد تُسبب تغيراتٍ هيكليةً ووظيفيةً في أنسجة وخلايا الدماغ. فيما يلي بعضٌ من أكثر أسباب تلف الدماغ العضوي شيوعًا:
- إصابات الرأس: يمكن أن تؤدي الكدمات والارتجاجات وإصابات الرأس وأنواع أخرى من الصدمات إلى إتلاف أنسجة المخ والتسبب في حدوث تغييرات عضوية.
- العدوى: يمكن لبعض أنواع العدوى مثل التهاب الدماغ الفيروسي والعدوى البكتيرية أن تسبب تلفًا في الدماغ.
- أورام المخ: يمكن للأورام الحميدة أو الخبيثة التي تتطور في المخ أن تضغط على الأنسجة المحيطة وتسبب تغيرات عضوية.
- اضطرابات الأوعية الدموية: يمكن للسكتات الدماغية والجلطات والانسدادات وغيرها من مشاكل الأوعية الدموية أن تعطل تدفق الدم إلى الدماغ وتسبب آفات إقفارية أو نزفية.
- الأمراض العصبية التنكسية: يمكن لأمراض مثل مرض الزهايمر ومرض باركنسون ومرض جانت وغيرها من الحالات العصبية التنكسية أن تؤدي إلى تغييرات عضوية في الدماغ.
- الأمراض المناعية الذاتية والالتهابية: بعض الأمراض المناعية الذاتية والالتهابية، مثل التصلب المتعدد، يمكن أن تسبب آفات دماغية عضوية.
- المواد السامة والتسمم: التعرض لفترات طويلة للمواد السامة، بما في ذلك الكحول والمخدرات، يمكن أن يؤثر سلبا على الدماغ.
- العوامل الوراثية: قد ترتبط بعض الاضطرابات والطفرات الوراثية بآفات الدماغ العضوية.
- العمر: يمكن أن يساهم التقدم في السن في حدوث تغييرات عضوية في الدماغ، مثل انخفاض حجم كتلة الدماغ.
ومن المهم أن نلاحظ أن كل حالة فردية من حالات تلف الدماغ العضوي قد يكون لها أسبابها وخصائصها الفريدة.
الأعراض تلف عضوي في الدماغ
قد تشمل أعراض تلف الدماغ العضوي المظاهر التالية:
- فقدان الوعي: يُعد فقدان الوعي من أبرز أعراض OPGM، وقد يكون قصير الأمد (إغماء) أو طويل الأمد (غيبوبة). قد يحدث فقدان الوعي نتيجة تشوهات وعائية، أو إصابات في الرأس، أو أسباب أخرى.
- الصداع: قد يُسبب OPGM صداعًا متفاوت الشدة والطبيعة. قد يكون الصداع ناتجًا عن الصداع النصفي، أو ارتفاع ضغط الدم، أو العدوى، أو أسباب أخرى.
- الشلل والضعف: قد يُسبب OPGM اضطرابات حركية، مثل الشلل، وضعف الأطراف، أو فقدان التنسيق الحركي. قد تظهر هذه الأعراض مع السكتة الدماغية أو غيرها من اضطرابات الأوعية الدموية.
- النوبات: قد يرتبط تلف الدماغ بالنوبات الصرعية والتشنجات.
- ضعف الإدراك: يمكن أن يؤدي تلف الدماغ إلى ضعف الإدراك مثل ضعف الذاكرة والانتباه والتركيز والتوجيه وحل المشكلات.
- الأعراض النفسية: قد يكون OPGM مصحوبًا بتغيرات في الحالة العقلية مثل الاكتئاب، والعدوانية، والأرق، والأوهام، أو أعراض نفسية أخرى.
- اضطرابات الكلام والحبسة: يمكن أن يؤدي تلف مناطق معينة من الدماغ إلى اضطرابات الكلام، بما في ذلك فقدان القدرة على الكلام أو فهم الكلام.
- ضعف الحواس: يمكن أن يسبب OPGM فقدان أو تغيير الوظائف الحسية، مثل فقدان حاسة الشم أو السمع أو البصر أو اللمس.
- خلل التحكم: يمكن أن يؤدي تلف هياكل الدماغ التي تتحكم في وظائف الأعضاء (مثل التنفس والقلب) إلى ظهور أعراض ذات صلة.
- اضطرابات الجهاز العصبي اللاإرادي: قد يكون OPGM مصحوبًا بتغييرات في تنظيم الوظائف اللاإرادية مثل ضغط الدم ودرجة حرارة الجسم وتنظيم النوم.
يمكن أن تتنوع أعراض OPGM وتعتمد على العديد من العوامل، بما في ذلك موقع ومدى تلف الدماغ، وعمر المريض، وسبب الآفة.
الآفات العضوية المنتشرة في الدماغ (DOPGM) هي حالة تحدث فيها تغيرات واسعة النطاق وغير متجانسة في أنسجة وهياكل الدماغ. يمكن أن تحدث هذه التغيرات لأسباب متنوعة، وعادةً ما تتميز بضعف وظائف الدماغ. [ 1 ]، [ 2 ]
الآفات العضوية في القشرة المخية
هو شكل من أشكال تلف الدماغ، حيث تتعرض القشرة المخية، وهي الطبقة الخارجية منه، لتغيرات هيكلية ووظيفية متنوعة. يمكن أن تحدث هذه التغيرات لأسباب متعددة، مثل الصدمات، والالتهابات، والأورام، واضطرابات الأوعية الدموية الدماغية، وأمراض المناعة الذاتية، أو العمليات التنكسية.
تعتمد أعراض وآثار الآفات القشرية العضوية على موقع الآفة وطبيعتها. فيما يلي بعض الأعراض والحالات المحتملة المرتبطة بالآفات القشرية العضوية:
- الضعف الإدراكي: يمكن أن يؤدي الضرر العضوي للقشرة الدماغية إلى ضعف في الذاكرة والانتباه والكلام وحل المشكلات وغيرها من الوظائف الإدراكية.
- الصرع: يمكن أن تسبب الآفات العضوية في القشرة المخية نوبات صرع.
- ضعف الحركة: اعتمادًا على موقع الآفة في الدماغ، يمكن أن يؤدي الضرر القشري العضوي إلى الشلل واضطرابات تنسيق الحركة ومشاكل حركية أخرى.
- تغيرات في السلوك والشخصية: يمكن أن تسبب الآفات العضوية في القشرة المخية تغيرات في الحالة العقلية، بما في ذلك الاكتئاب، والعدوانية، واللامبالاة، واضطرابات عقلية أخرى.
- ضعف حسي: قد يشمل ذلك فقدان الإحساس بالإضافة إلى التشوهات في إدراك المحفزات الحسية.
- اضطرابات الكلام وفقدان القدرة على النطق: يمكن أن يؤدي تلف القشرة المخية إلى اضطرابات في الكلام مثل فقدان القدرة على النطق بسبب مرض بروكا (ضعف نطق الكلمات) أو فقدان القدرة على النطق بسبب مرض فيرنيك (ضعف فهم الكلام).
قد يتطلب تشخيص الآفات العضوية في القشرة المخية دراسات مختلفة مثل التصوير بالرنين المغناطيسي (MRI)، والتصوير المقطعي المحوسب (CT)، وتخطيط كهربية الدماغ (EEG) وغيرها. [ 3 ]
تلف الدماغ العضوي عند الأطفال
هي حالةٌ تُصاب فيها بُنى ووظائف دماغ الطفل بتغيراتٍ أو تلفٍ قد يكون ناجمًا عن أسبابٍ مُختلفة. لهذه الحالة عواقب مُختلفة، وقد تُؤثر على النمو البدني والإدراكي والعاطفي للطفل. فيما يلي بعض الأسباب الرئيسية لتلف الدماغ العضوي لدى الأطفال:
- مشاكل ما حول الولادة: قد يولد بعض الأطفال بتلف دماغي عضوي ناتج عن عمليات غير طبيعية أثناء الحمل أو المخاض أو بعد الولادة. ومن الأمثلة على ذلك: الاختناق أثناء الولادة (نقص الأكسجين)، والولادة المبكرة، وإصابة الأم بالعدوى أثناء الحمل، وعوامل أخرى.
- الصدمة: يمكن أن تؤدي إصابات الرأس، مثل الارتجاجات أو إصابات الرأس، إلى تلف عضوي في الدماغ عند الأطفال.
- العدوى: يمكن لبعض أنواع العدوى، مثل التهاب الدماغ الفيروسي أو التهاب السحايا، أن تؤدي إلى تلف الدماغ والتسبب في حدوث تغيرات عضوية.
- التشوهات الخلقية: قد يولد الأطفال بتشوهات خلقية في المخ مثل استسقاء الرأس (تراكم السوائل الزائدة في المخ)، أو التشوهات الوعائية، أو عيوب الأنبوب العصبي.
- اضطرابات الأوعية الدموية: يمكن أن تسبب مشاكل الأوعية الدموية، مثل السكتات الدماغية أو النزيف الدماغي، تلفًا عضويًا في الدماغ عند الأطفال.
- الأمراض العصبية التنكسية: على الرغم من أن الأمراض العصبية التنكسية من المرجح أن تبدأ في مرحلة البلوغ، إلا أن بعضها يمكن أن يبدأ في مرحلة الطفولة ويسبب تغييرات عضوية في الدماغ.
تختلف أعراض وآثار تلف الدماغ العضوي لدى الأطفال تبعًا لسببه ودرجته. وقد تشمل تأخرًا في النمو، وإعاقات حركية، ونوبات صرع، ومشاكل معرفية، والتوحد، واضطرابات النطق، والعديد من الأعراض الأخرى.
عادةً ما يتطلب علاج ورعاية الأطفال المصابين بإصابات دماغية عضوية نهجًا فرديًا، بالإضافة إلى العلاج الدوائي، والتأهيل البدني والنطقي، والدعم النفسي. من المهم مراجعة الطبيب وبدء العلاج في الوقت المناسب لتقليل المضاعفات ودعم نمو الطفل.
مراحل
يمكن تصنيف درجات تلف الدماغ العضوي وفقًا لشدة ومدى التغيرات فيه. ومع ذلك، لا يوجد نظام تصنيف موحد وعالمي لدرجات تلف الدماغ العضوي، كما هو الحال في الحروق أو إصابات الدماغ. عادةً ما تُقيّم درجة تلف الدماغ بناءً على البيانات السريرية والبيانات الجهازية، وقد تختلف من حالة لأخرى.
بشكل عام، يمكن التمييز بين الدرجات المحتملة التالية لشدة الضرر العضوي في الدماغ:
- الدرجة الخفيفة: في هذه الحالة، قد تكون التغيرات الدماغية طفيفة ولا تصاحبها أعراض خطيرة. قد يعاني المريض من ضعف إدراكي خفيف أو مشاكل حركية، ولكنها قد تكون طفيفة.
- متوسط: يصبح تلف الدماغ أكثر وضوحًا وتصبح الأعراض أكثر حدة. قد يكون الضعف الإدراكي والحركي والعاطفي متوسطًا، مما يحد من قدرة المريض على أداء المهام اليومية.
- شديد: في هذه الحالة، يكون تلف الدماغ شديدًا وقد يصاحبه خلل وظيفي كبير. قد يفقد المرضى استقلاليتهم ويحتاجون إلى رعاية ودعم طبي مستمرين.
قد تعتمد درجة تلف الدماغ العضوي أيضًا على سبب الإصابة وموقعها وفعالية العلاج. من المهم ملاحظة أنه في كل حالة على حدة، ينبغي أن يُجري الطبيب تقييمًا لمدى الإصابة بناءً على النتائج السريرية والتشخيصية لوضع خطة العلاج والتأهيل الأنسب.
إستمارات
تشمل آفات الدماغ العضوية أنواعًا مختلفة من الحالات والأمراض التي تُسبب تغيرات هيكلية أو تلفًا في الدماغ. فيما يلي بعض أكثر أنواع آفات الدماغ العضوية شيوعًا:
السكتة الدماغية (مرض الأوعية الدموية الدماغية):
- احتشاء الدماغ: انقطاع إمداد الدم إلى جزء معين من الدماغ، عادة بسبب تجلط أحد الأوعية الدموية (احتشاء نقص التروية).
- السكتة الدماغية النزفية: نزيف في المخ، يحدث غالبًا بسبب تمزق أحد الأوعية الدموية (نزيف داخل المخ) أو تمدد الأوعية الدموية الممزق (نزيف تحت العنكبوتية).
إصابات الرأس الرضحية:
- الارتجاج: ضعف مؤقت في وظيفة المخ بعد الإصابة دون حدوث تغييرات هيكلية.
- كدمة في المخ: إصابة أكثر خطورة مع احتمال حدوث تلف في أنسجة المخ.
- الورم الدموي تحت الجافية وفوق الجافية: تراكم الدم تحت الأغشية الجافية والناعمة في الدماغ على التوالي.
الأمراض التنكسية في الدماغ:
- مرض الزهايمر: تدهور تدريجي في الذاكرة والوظيفة الإدراكية.
- مرض باركنسون: اضطرابات الحركة مثل الرعشة وتيبس العضلات.
- مرض جانت: ضمور الدماغ بما في ذلك المخطط.
الصرع:
- اضطراب عصبي مزمن يتميز بنوبات صرع متكررة.
التهابات الدماغ:
- التهاب السحايا: التهاب الأغشية الدماغية.
- التهاب الدماغ: التهاب الدماغ نفسه.
أورام المخ:
- الأورام الحميدة والخبيثة التي تتطور في الدماغ.
الآفات السامة والأيضية:
- نقص الأكسجين في الدماغ: نقص الأكسجين الواصل إلى الدماغ والذي يمكن أن يحدث نتيجة الاختناق أو انسداد مجرى الهواء أو عوامل أخرى.
- التسمم والتسمم: تأثير المواد السامة، بما في ذلك الكحول، على الدماغ.
الخرف الوعائي:
- التدهور التدريجي في الوظيفة الإدراكية بسبب اضطرابات الأوعية الدموية الدماغية المزمنة.
اعتلالات الدماغ:
- مجموعة من الحالات التي تتميز بآفات دماغية منتشرة، غالبًا ما تكون ناجمة عن اضطرابات سامة أو أيضية.
الأمراض النفسية:
- يمكن أن تكون بعض الحالات النفسية، مثل الفصام، مصحوبة بتغيرات في نشاط الدماغ وبنيته.
لكل نوع من أنواع OPGM خصائصه المميزة، وطرق تشخيصه، وعلاجاته. التقييم الطبي والتشخيص من قبل علماء الأعصاب وغيرهم من المتخصصين المعنيين ضروريان لتحديد سبب OPGM بدقة، والإدارة المثلى له.
المضاعفات والنتائج
يمكن أن يُسبب تلف الدماغ العضوي (OBGM) مجموعة متنوعة من المضاعفات والعواقب، والتي تعتمد على سبب الإصابة، ودرجة الضرر الذي يُصيب الدماغ، وفعالية العلاج. فيما يلي بعض المضاعفات والعواقب المحتملة لتلف الدماغ العضوي:
- فقدان الوظيفة الإدراكية: يمكن أن يسبب OPGM ضعفًا في الذاكرة والتركيز والقدرات التحليلية والإدراكية، مما قد يؤدي إلى انخفاض الوظيفة الفكرية وتدهور نوعية الحياة.
- اضطرابات الحركة: يمكن لمضاعفات الحركة مثل التنسيق والتوازن وضعف العضلات أن تحد بشكل كبير من قدرة المريض على الحركة وتؤثر على قدرته على أداء المهام اليومية.
- اضطرابات الكلام: يمكن أن يسبب OPGM مشاكل في النطق والفهم والتعبير عن الكلام، مما يجعل التواصل صعبًا.
- المشاكل النفسية والعاطفية: قد يعاني مرضى OPGM من تغيرات عاطفية مثل الاكتئاب والتهيج واللامبالاة.
- تدهور نوعية الحياة: يمكن أن تؤدي المضاعفات والعواقب المترتبة على OPGM إلى تقليل نوعية حياة المريض بشكل كبير، مما يحد من استقلاليته وقدرته على التفاعل الاجتماعي.
- الصرع: في بعض الحالات، قد يرتبط OPGM بزيادة خطر الإصابة بالصرع، مما قد يؤدي إلى نوبات متكررة.
- تطور الحالة: في بعض الحالات، قد يستمر تلف الدماغ العضوي في التطور بمرور الوقت، مما يؤدي إلى تفاقم الأعراض السريرية وجعل الحالة أكثر صعوبة في الإدارة.
- فقدان الاستقلالية: قد يفقد المرضى الذين يعانون من OPGM، وخاصة في الآفات الشديدة، القدرة على رعاية أنفسهم ويحتاجون إلى رعاية ودعم مستمرين.
التشخيص تلف عضوي في الدماغ
يشمل تشخيص تلف الدماغ العضوي مجموعة من الأساليب والدراسات المختلفة التي تساعد على تحديد وجود تلف الدماغ وطبيعته. ويمكن تشخيص OBGM بناءً على الأساليب التالية:
الفحص السريري والتاريخ:
- يتحدث الطبيب مع المريض ويجمع تاريخه الطبي لمعرفة الأعراض وطبيعتها ومدتها. يُعد هذا جزءًا مهمًا من التشخيص، إذ يساعد في تحديد العلامات المميزة لتلف الدماغ.
الفحص العصبي:
- يقوم طبيب الأعصاب بإجراء فحص بدني مكثف، بما في ذلك التحقق من تنسيق الحركة وردود الفعل والإحساس وقوة العضلات.
الأساليب الآلية:
- التصوير بالرنين المغناطيسي (MRI) والتصوير المقطعي المحوسب (CT): يمكن لهذه التقنيات تصور هياكل الدماغ واكتشاف وجود الأورام أو النزيف أو الاحتشاءات أو أي تغييرات أخرى في الدماغ.
- تخطيط كهربية الدماغ (EEG): يستخدم تخطيط كهربية الدماغ لتقييم النشاط الكهربائي للدماغ ويمكنه اكتشاف التشوهات مثل التفريغات الصرعية.
- التصوير المقطعي بالإصدار البوزيتروني (PET) والتصوير المقطعي المحوسب بالإصدار الفوتوني الفردي (SPECT): تستخدم هذه التقنيات لدراسة التمثيل الغذائي وتدفق الدم في الدماغ ويمكن أن تساعد في تحديد التشوهات في مناطق معينة من الدماغ.
- تصوير الأوعية الدموية بالرنين المغناطيسي (MRA) والمسح الضوئي المزدوج لأوعية الرأس والرقبة: يتم إجراء هذه الدراسات لتقييم حالة الأوعية الدموية واكتشاف تضيقات أو تمدد الأوعية الدموية.
اختبارات المعمل: قد تشمل اختبارات المعمل اختبارات الدم لتقييم مستويات العدوى والالتهابات وغيرها من الحالات الطبية التي قد تؤثر على وظائف المخ.
الاختبارات الوظيفية: في بعض الحالات، قد يتم إجراء اختبارات خاصة لتقييم الوظيفة الإدراكية والذاكرة والقدرة على التفكير.
تشخيص متباين
يتضمن التشخيص التفريقي لتلف الدماغ العضوي تحديد هذه الحالة وتمييزها عن الأسباب المحتملة الأخرى للأعراض. من المهم تذكر أن أعراض OPGM قد تختلف اختلافًا كبيرًا تبعًا لموقع وطبيعة الآفة الدماغية. فيما يلي بعض الحالات التي قد تتشابه أعراضها مع OPGM والمعايير الرئيسية لتشخيصها التفريقي:
خلل الأوعية الدموية:
- السكتة الدماغية: اضطراب مفاجئ في إمداد الدم إلى المخ بسبب جلطة وعائية (احتشاء دماغي) أو نزيف (سكتة دماغية نزفية).
- التشخيص التفريقي: يمكن أن يساعد التصوير بالرنين المغناطيسي (MRI) أو التصوير المقطعي المحوسب (CT) للدماغ في تحديد الآفة وتحديد طبيعتها.
النوبات الصرعية:
- الصرع: قد يكون للنوبات الصرعية المتكررة مجموعة متنوعة من المظاهر السريرية بما في ذلك النوبات وفقدان الوعي والتغيرات السلوكية.
- التشخيص التفريقي: قد يساعد تخطيط كهربية الدماغ (EEG) في تحديد وجود إفرازات صرعية.
الأمراض التنكسية في الدماغ:
- مرض الزهايمر: تدهور تدريجي في الذاكرة والوظيفة الإدراكية.
- مرض باركنسون: اضطرابات الحركة مثل الرعشة وتيبس العضلات.
- التشخيص التفريقي: يمكن أن يساعد التقييم السريري من قبل أخصائي، والاختبارات النفسية العصبية، وفحص الدماغ (على سبيل المثال، التصوير بالرنين المغناطيسي) في تحديد هذه الأمراض.
التهابات الدماغ:
- التهاب السحايا والتهاب الدماغ: التهاب الأغشية الدماغية والدماغ نفسه بسبب العدوى.
- التشخيص التفريقي: قد تساعد الاختبارات المعملية للسائل النخاعي أو التصوير بالرنين المغناطيسي أو التصوير المقطعي المحوسب في تحديد وجود العدوى.
إصابات الرأس الرضحية:
- الارتجاج أو الورم الدموي تحت الرضفي: تلف في الدماغ نتيجة لصدمة.
- التشخيص التفريقي: الفحص السريري، ومسح الرأس (التصوير بالرنين المغناطيسي أو التصوير المقطعي المحوسب)، والتصوير العصبي ومراقبة الأعراض.
الحالات الطبية والنفسية الأخرى:
- انخفاض نسبة السكر في الدم: قد يحاكي أعراض تلف الدماغ.
- الاضطرابات النفسية: قد يكون لبعض الحالات النفسية، مثل الفصام، أعراض مشابهة لأعراض OPGM.
علاج او معاملة تلف عضوي في الدماغ
يعتمد علاج تلف الدماغ العضوي على التشخيص الدقيق، وسبب تلف الدماغ، وطبيعة الأعراض. من المهم ملاحظة أن تلف الدماغ العضوي قد ينتج عن حالات متنوعة، مثل السكتة الدماغية، والصدمات، والأورام، والعدوى، أو عوامل أخرى، ويُوصف العلاج لكل مريض على حدة. فيما يلي بعض الطرق الشائعة لعلاج OPGM:
- العلاج الدوائي:
- قد تُستخدم أدوية مختلفة لأنواع مختلفة من OPGM. على سبيل المثال، في حالة السكتة الدماغية، تُوصف الأدوية المضادة للتخثر لمنع تجلط الدم، وفي حالة الصرع، تُوصف الأدوية المضادة للصرع للسيطرة على نوبات الصرع.
- يمكن استخدام الاستئصال الجراحي للورم، والعلاج الإشعاعي، والعلاج الكيميائي لعلاج الأورام.
- إعادة التأهيل البدني:
- قد يتم وصف العلاج الطبيعي وإعادة التأهيل لاستعادة الوظيفة الحركية والتنسيق والقوة والتوازن.
- يمكن أن يساعد علاج النطق واللغة في استعادة أو تحسين مهارات النطق والتواصل.
- العلاج بالعمل: يمكن أن يساعد العلاج بالعمل المرضى على تطوير مهارات الرعاية الذاتية والحياة اليومية.
- الدعم النفسي: يمكن أن يكون الدعم النفسي والاستشارة مهمين في الحفاظ على الصحة العاطفية للمريض وأسرته، وخاصة بالنسبة للحالات طويلة الأمد.
- علاج الحالة الأساسية: إذا كان تلف الدماغ العضوي ناتجًا عن حالة طبية محددة مثل مرض السكري أو ارتفاع ضغط الدم أو العدوى، فمن المهم علاج تلك الحالة الأساسية.
- تغييرات نمط الحياة: يمكن أن تساعد ممارسة التمارين الرياضية بانتظام، واتباع نظام غذائي صحي، وإدارة عوامل الخطر مثل التدخين والكحول في تحسين الصحة العامة.
الأدوية
يعتمد علاج آفات الدماغ العضوية على سببها، ونوع الضرر ومداه، وأعراضها. فيما يلي بعض فئات الأدوية الشائعة التي يمكن استخدامها في علاج OBGM، وذلك حسب التشخيص المحدد:
الأدوية المضادة للالتهابات:
- الستيرويدات: تستخدم لتقليل الالتهاب في حالات عدوى الدماغ أو الالتهاب أو الأورام.
مضادات التخثر ومضادات التكتل:
- مضادات التخثر (مثل الوارفارين، ريفاروكسابان): تستخدم لمنع تجلط الدم وتقليل خطر الإصابة بالسكتة الدماغية لدى المرضى الذين يعانون من اضطرابات الأوعية الدموية.
- مضادات التكتل (مثل الأسبرين والكلوفيبرات): تستخدم لمنع تراكم الصفائح الدموية وتقليل خطر النزيف.
الأدوية المضادة للصرع:
- يستخدم للسيطرة على النوبات الصرعية التي قد تحدث في OPGM.
الأدوية لتحسين الوظيفة الإدراكية:
- المقلدات الكولينية (مثل الدونيجبيل والريفاستيجمين): يمكن استخدامها في مرض الزهايمر لتحسين الذاكرة والوظيفة الإدراكية.
- ميمانتين: يوصف أحيانًا لعلاج مرض الزهايمر.
الأدوية المضادة للصرع:
- يستخدم للسيطرة على نشاط النوبات لدى المرضى الذين يعانون من الصرع أو اضطرابات النوبات الأخرى.
الأدوية المستخدمة لتقليل التشنج وتيبس العضلات:
- يستخدم لعلاج إصابات الدماغ التي تسبب تشنج العضلات، مثل مرض باركنسون أو الشلل الدماغي.
الأدوية المستخدمة لخفض الضغط داخل الجمجمة:
- يستخدم في حالة الأورام الدموية تحت الجافية وغيرها من الحالات المصحوبة بزيادة الضغط داخل تجويف الجمجمة.
المواد الواقية للخلايا:
- الأدوية التي يمكن أن تساعد في حماية الخلايا العصبية من المزيد من الضرر، مثل مضادات الأكسدة.
مضادات الاختلاج:
- يستخدم للوقاية من النوبات وتقليل تكرارها وشدتها لدى المرضى الذين يعانون من الصرع أو اضطرابات النوبات.
الأدوية المستخدمة لعلاج الأعراض:
- الأدوية لتخفيف الأعراض مثل الألم أو الدوخة أو الغثيان التي قد تحدث مع OPGM.
يجب أن يكون العلاج دائمًا تحت إشراف طبيب مؤهل، ويعتمد اختيار الدواء على الحالة السريرية الفردية والتشخيص الدقيق. غالبًا ما يتضمن علاج OPGM نهجًا متعدد التخصصات قد يشمل الأدوية والعلاج الطبيعي وعلاج النطق وغيرها من التدابير التأهيلية. [ 4 ]
توقعات
يعتمد تشخيص تلف الدماغ العضوي على عوامل عديدة، منها سبب الآفة، وموقعها وطبيعتها، وتوقيت العلاج وإعادة التأهيل وفعاليته. يتراوح التشخيص بين الشفاء التام والعجز الدائم. فيما يلي بعض الجوانب الشائعة لتشخيص أنواع مختلفة من OPGM:
اضطرابات الأوعية الدموية (السكتات الدماغية):
- يمكن أن يختلف التشخيص اعتمادًا على نوع السكتة الدماغية (احتشاء دماغي أو سكتة دماغية نزفية)، وموقع الآفة، وتوقيت الرعاية الطبية.
- إن العلاج وإعادة التأهيل في الوقت المناسب يمكن أن يحسن التشخيص بشكل كبير.
- قد يتمكن بعض المرضى من تحقيق التعافي الجزئي أو الكامل للوظيفة.
إصابات الرأس الرضحية:
- يعتمد التشخيص على مدى وطبيعة الضرر الذي لحق بالدماغ، وكذلك المضاعفات المحتملة.
- إن التدخل الطبي المبكر والمناسب يمكن أن يزيد من فرص الشفاء.
- غالبًا ما يكون العلاج الترميمي وإعادة التأهيل ضروريين لتحسين التشخيص.
الأمراض التنكسية في الدماغ:
- تميل أمراض مثل الزهايمر وباركنسون إلى التطور بمرور الوقت ويكون تشخيصها سيئًا على المدى الطويل.
- الهدف من العلاج هو إبطاء تقدم الأعراض وضمان جودة حياة المريض.
الصرع:
- يعتمد تشخيص الصرع على فعالية العلاج ومستوى السيطرة على النوبات.
- يمكن للعديد من المرضى المصابين بالصرع تحقيق سيطرة جيدة على النوبات باستخدام العلاج الدوائي المناسب.
التهابات الدماغ:
- يعتمد التشخيص على نوع وشدّة العدوى.
- إن البدء في تناول المضادات الحيوية والتدخلات الطبية الأخرى في الوقت المناسب يمكن أن يعزز الشفاء التام.
أورام المخ:
- يعتمد تشخيص أورام المخ على طبيعتها ومرحلتها وموقعها.
- يمكن أن يؤدي التشخيص والعلاج المبكر إلى تحسين فرص البقاء على قيد الحياة وتحسين جودة الحياة.
من المهم ملاحظة أن التعافي والتشخيص قد يختلفان اختلافًا كبيرًا من حالة لمرض OPGM. غالبًا ما يتطلب الأمر نهجًا متكاملًا، يشمل العلاج الطبي والعلاج الطبيعي وعلاج النطق والدعم النفسي. الرعاية الطبية المبكرة والتشخيص الدقيق والعلاج في الوقت المناسب عوامل أساسية لتشخيص حالة المريض وتحسين جودة حياته.
متوسط العمر المتوقع
يعتمد متوسط العمر المتوقع لتلف الدماغ العضوي بشكل كبير على عوامل عديدة، مثل نوع ومدى الضرر، وفعالية العلاج، وعمر المريض، وصحته العامة، وغيرها. يُعدّ OPGM فئة واسعة من الحالات التي قد تشمل السكتات الدماغية، والإصابات الرضحية، وأمراض الدماغ التنكسية، والأورام، والالتهابات، وغيرها من الأمراض. يختلف متوسط العمر المتوقع لـ OPGM بشكل كبير:
- السكتة الدماغية: يعتمد تشخيص الحالة على نوع السكتة الدماغية (إقفارية أو نزفية)، وموقعها، وشدتها. يمكن للعلاج والتأهيل في الوقت المناسب تحسين التشخيص بشكل ملحوظ. يستعيد بعض المرضى وظائفهم جزئيًا أو كليًا.
- إصابات الرأس الرضحية: يعتمد التشخيص على مدى وطبيعة تلف الدماغ. يمكن للعديد من المرضى التعافي من الإصابات الرضحية، ولكن مستوى التعافي قد يختلف.
- أمراض الدماغ التنكسية: تتطور أمراض مثل الزهايمر وباركنسون مع مرور الوقت. قد يختلف متوسط العمر المتوقع، ولكن التشخيص العام عادةً ما يكون غير مواتٍ.
- أورام الدماغ: يعتمد تشخيص الحالة على نوع الورم ودرجة خباثته، بالإضافة إلى إمكانية إزالته جراحيًا وفعالية العلاج. قد يكون متوسط العمر المتوقع للأورام الخبيثة قصيرًا.
- التهابات الدماغ: يعتمد التشخيص على نوع العدوى وسرعة العلاج. التشخيص والعلاج السريعان يُعززان الشفاء.
- الخرف الوعائي: يعتمد التشخيص على درجة وشدة ضعف الأوعية الدموية الدماغية.
- الصرع: يمكن السيطرة على الصرع بشكل جيد عن طريق العلاج الدوائي، ويعيش العديد من المرضى حياة كاملة.
من المهم التأكيد على أن كل حالة من حالات OPGM فريدة من نوعها، وأن التشخيص يعتمد على عوامل متعددة. يمكن أن يكون للعلاج والتأهيل ودعم الأسرة والرعاية الطبية تأثير إيجابي على جودة حياة مرضى سكري الحمل ومتوسط العمر المتوقع.
الإعاقة
يمكن أن يُسبب تلف الدماغ العضوي درجات متفاوتة من الإعاقة، تبعًا لشدة الإصابة والأعراض وتأثيرها على وظائف المريض. يُقيّم الأطباء والفاحصون الطبيون درجة الإعاقة بشكل فردي، مع مراعاة العوامل التالية:
- الأعراض والضعف الوظيفي: تلعب شدة الأعراض والضعف الناتج عن OPGM دورًا هامًا في تحديد درجة الإعاقة. على سبيل المثال، إذا أدى تلف الدماغ إلى الشلل، أو ضعف النطق، أو فقدان البصر، أو النوبات، فقد يؤثر ذلك على قدرة المريض على العناية بنفسه وقدرته على العمل.
- إعادة التأهيل والاستجابة للعلاج: تُعدّ فعالية العلاج وإعادة التأهيل عاملًا مهمًا أيضًا في تحديد درجة الإعاقة. ويمكن لبعض المرضى تحقيق تحسن ملحوظ وتعافي وظيفي من خلال إجراءات إعادة التأهيل.
- قابلية التوظيف: تُعدّ القدرة على العمل وقابلية التوظيف من الجوانب المهمة في تحديد درجة الإعاقة. إذا حدّت OPGM من قدرة المريض على أداء وظائف العمل الاعتيادية، فقد يؤثر ذلك على درجة الإعاقة.
التكيف الاجتماعي: يأخذ أيضًا في الاعتبار كيف يؤثر OPGM على قدرة المريض على التفاعل الاجتماعي والتعلم ورعاية نفسه والمشاركة في الحياة المجتمعية.
يمكن أن تكون الإعاقة مؤقتة أو دائمة، وتتراوح درجتها بين خفيفة وشديدة. من الضروري أن يتلقى المرضى الذين يعانون من اضطراب الشخصية الحدية (OPGM) الرعاية الطبية والنفسية والاجتماعية، وإعادة التأهيل، والدعم لتحسين نوعية حياتهم وتسهيل تكيفهم مع بيئتهم الجديدة.
جيش
عند الالتحاق بالخدمة العسكرية، قد يكون تلف الدماغ العضوي بالغ الأهمية، إذ قد يؤثر على القدرة البدنية والعقلية للخدمة. ويعتمد قرار قبول أو استمرار الخدمة العسكرية للأفراد المصابين بتلف دماغي عضوي على تقييم طبي يجريه أطباء عسكريون وخبراء طبيون.
يمكن أن يختلف الضرر العضوي في الدماغ في شدته ويعتمد تأثيره على اللياقة للخدمة العسكرية على العوامل التالية:
- الأعراض والحالة الوظيفية: إذا أدى تلف الدماغ العضوي إلى ضعف شديد في الوظيفة الإدراكية، أو المهارات الحركية، أو النوبات الصرعية، أو أعراض أخرى، فقد يقلل من اللياقة للخدمة العسكرية.
- العلاج وإعادة التأهيل: إن العلاج وإعادة التأهيل الفعال الذي يعمل على استعادة أو تحسين وظائف المخ يمكن أن يؤثر على القرارات المتعلقة باللياقة للخدمة العسكرية.
- تفاصيل الخدمة العسكرية: قد يعتمد قرار الأهلية أيضًا على المنصب الذي سيخدمه الشخص في الجيش ومتطلبات اللياقة البدنية والعقلية لهذا المنصب.
- العواقب طويلة المدى: يتم أيضًا النظر في العواقب طويلة المدى المحتملة لتلف الدماغ العضوي وتأثيره على القدرة على أداء واجبات العمل في المستقبل.

