خبير طبي في المقال
منشورات جديدة
الفحص بالموجات فوق الصوتية عبر المهبل: التحضير، وكيفية إجرائه
آخر مراجعة: 03.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
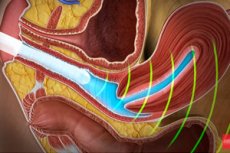
يُعدّ فحص الموجات فوق الصوتية من أكثر الطرق أمانًا ومعلوماتيةً لدراسة حالة الأعضاء الداخلية للإنسان. وقد اكتسبت هذه الطريقة التشخيصية منخفضة التكلفة نسبيًا شعبيةً خاصة فيما يتعلق بأمراض أعضاء الحوض، خاصةً لأنه يمكن إجراؤها بطرق مختلفة للوصول عن كثب إلى العضو المراد فحصه. على سبيل المثال، بالنسبة للنساء، يُعدّ فحص الموجات فوق الصوتية عبر المهبل الأكثر شمولًا للمعلومات لدراسة الأعضاء التناسلية الداخلية للجنس الأضعف. فعند الفحص عبر المهبل، تكون الحواجز بين المستشعر والأعضاء الأنثوية أقل ما يمكن.
أنواع الموجات فوق الصوتية: أهميتها وسلامتها
ازدادت مؤخرًا شعبية التشخيص بالموجات فوق الصوتية بين الأطباء العامين والأخصائيين المتخصصين. وهذا ليس مفاجئًا، لأن البحث باستخدام الموجات فوق الصوتية، وهو آمن بشكل عام على جسم الإنسان، لا يساعد فقط في تقييم حالة الأعضاء الداخلية إذا كان التشخيص يسبب صعوبات للأطباء، بل يساعد أيضًا في تحديد الاتجاهات الرئيسية للتدخل العلاجي وتقييم فعالية العلاج.
يُعتبر فحص الموجات فوق الصوتية إجراءً أكثر أمانًا من فحص الأشعة السينية الشائع. لذلك، إذا لم تكن هناك حاجة لاختراق عميق للأشعة، كما هو الحال في فحص الجهاز الهيكلي، يُفضل الأطباء وصف الموجات فوق الصوتية.
هناك ثلاث طرق شائعة لإجراء التشخيص بالموجات فوق الصوتية:
- من خلال تجويف البطن (الموجات فوق الصوتية عبر البطن أو البطن) هي الطريقة التشخيصية الأكثر شيوعًا ومعروفة بالنسبة لنا، والتي يتم وصفها بالتساوي لكل من النساء والرجال فيما يتعلق بأمراض الأعضاء المختلفة، بما في ذلك الدماغ)،
- من خلال المهبل (الموجات فوق الصوتية عبر المهبل أو المهبل) - دراسة توصف للنساء فقط لفحص الأعضاء الموجودة في أعماق الجسم، بعيدًا عن جدار البطن،
- من خلال المستقيم (الموجات فوق الصوتية عبر المستقيم) - وهو أندر نوع من الفحص الذي يمكن إجراؤه على المرضى من كلا الجنسين، ولكنه مرتبط ببعض الانزعاج ويتطلب تحضيرًا دقيقًا.
النوع الأول من الموجات فوق الصوتية، الذي اكتسب شعبية بين الحوامل ومرضى أمراض الكلى والكبد، يُعتبر في نظر الكثيرين أكثر أمانًا لأنه لا يتطلب إدخال الجهاز إلى الجسم. لا يُسبب إجراء الفحص أي إزعاج على الإطلاق، خاصةً عند عدم الحاجة لإجرائه بمثانة ممتلئة، كما أن ضرر أشعة الموجات فوق الصوتية ضئيل.
أثناء الفحوصات المهبلية والمستقيمية، يُدخل مستشعر الجهاز إلى الجسم من خلال فتحة مُخصصة، وهذه الحقيقة بحد ذاتها تُثير القلق. هل الموجات فوق الصوتية المهبلية (أو المستقيمية) خطيرة؟ ما احتمالية حدوث تلف داخلي أثناء العملية؟ هل سيُسبب الفحص ألمًا؟
هذه الأسئلة مفهومة ومنطقية تمامًا، مع أنه لا داعي للقلق بشأن إجراء الموجات فوق الصوتية عبر المهبل. في الواقع، على الرغم من الخطر الواضح لتضرر الأعضاء الداخلية، إلا أن الفحص الدقيق والمهني يُقلل من خطر التضرر إلى أدنى حد. بالإضافة إلى ذلك، لا يُجرى الفحص عشوائيًا، إذ يتحكم الطبيب بحركة المستشعر على الشاشة ويتحكم بها لضمان عدم إلحاق الضرر بالمريضة، وفي الوقت نفسه، يحصل على أقصى قدر من المعلومات حول العضو المعني.
قد يتساءل القارئ: ما الحاجة أصلاً إلى هذه الأنواع من الموجات فوق الصوتية التي تتطلب اختراق الجسم، في حين كان من الممكن في السابق الاكتفاء بالموجات فوق الصوتية عبر البطن الآمنة والمعتادة؟ لم تنشأ الحاجة إلى الموجات فوق الصوتية عبر المهبل صدفة. يرتبط ظهور هذا النوع من التشخيص بتزايد أمراض النساء المختلفة وإخفاء الأعضاء التناسلية الداخلية لدى النساء، والتي يوفر الوصول إليها عبر المهبل معلومات أدق عن حجمها وحالة الغشاء المخاطي.
من الأسباب الأخرى لانتشار الموجات فوق الصوتية عبر المهبل والمستقيم ارتفاع نسبة الأشخاص الذين يعانون من زيادة الوزن. فوجود طبقة سميكة من الدهون على البطن قد يُشوّه نتائج الموجات فوق الصوتية عبر البطن، خاصةً عند فحص الأعضاء العميقة.
في مثل هذه الحالات، عند فحص النساء، نادرًا ما يتردد الطبيب/الطبيبة في أي فحص أفضل: الموجات فوق الصوتية البطنية أم المهبلية؟ من الواضح أن الخيار سيكون للإجراء الذي يُعطي نتائج أكثر شمولًا ودقة. على سبيل المثال، لا يُمكن اكتشاف نفس التآكل الشائع ذي الأحجام الصغيرة إلا بمساعدة الموجات فوق الصوتية المهبلية.
يتم إجراء الموجات فوق الصوتية عبر البطن في الغالب إذا لم يكن لدى المستشفى معدات لإجراء فحوصات متخصصة من خلال المهبل أو المستقيم، وكذلك في الحالات التي يكون فيها الفحص من خلال المهبل مستحيلاً.
مؤشرات لهذا الإجراء
الموجات فوق الصوتية عبر المهبل إجراءٌ يُمكن وصفه للمرأة لأغراض علاجية وتشخيصية، وكذلك وقائية. والحقيقة أن التشخيص بالموجات فوق الصوتية يُتيح اكتشاف التغيرات المرضية في الأعضاء الداخلية في مراحلها المبكرة، عندما لا تُجدي طرق البحث الأخرى نفعًا.
لأغراض وقائية، يُنصح بإجراء هذا الإجراء للنساء البالغات مرة كل سنتين على الأقل. وبعد بلوغ المرأة سن الأربعين (حيث يزداد خطر الإصابة بالأورام وأمراض النساء بشكل ملحوظ في مرحلة البلوغ)، يوصي الأطباء بإجراء فحص بالموجات فوق الصوتية سنويًا.
فيما يتعلق بالعلاج والتشخيص، يُنصح عادةً باستخدام الموجات فوق الصوتية عبر المهبل لعلاج أمراض الجهاز البولي التناسلي، والأمراض النسائية الالتهابية والخللية، والاشتباه في وجود أورام في أعضاء الحوض، وتشخيص الحمل في الأسابيع العشرة إلى الاثني عشر الأولى. كما يُنصح باستخدام الموجات فوق الصوتية عبر المهبل في حالات الطوارئ، على سبيل المثال، إذا تعذر تحديد مصدر النزيف من الأعضاء التناسلية الأنثوية.
دعونا نفكر في الحالات التي توفر فيها الموجات فوق الصوتية عبر المهبل لأعضاء الحوض أكبر فائدة:
- إذا كنت تعاني من ألم في أسفل البطن لسبب غير معروف،
- إذا كانت هناك شكاوى من الألم أثناء الجماع،
- في حالة اضطرابات الدورة الشهرية (قد تشتكي المرأة من تأخر الدورة الشهرية، أو غيابها لفترة طويلة، أو نزول دم بين الدورات الشهرية، أو استمرار نزيف الحيض لفترة طويلة جدًا أو على العكس من ذلك لفترة قصيرة جدًا)،
- إذا ظهرت إفرازات مشبوهة من الأعضاء التناسلية الأنثوية (خطوط دموية، نزيف، إفرازات قيحية ذات رائحة، إلخ.)،
- إذا كان هناك اشتباه في حدوث التهاب في الأعضاء التناسلية الداخلية،
- إذا كان هناك اشتباه بوجود أورام حميدة وخبيثة في الرحم والمبايض، ومن أكثرها شيوعاً الورم الليفي، وبطانة الرحم المهاجرة، وخلل تنسج الرحم، وأكياس المبيض والسرطان، وغيرها.
- إذا كان هناك اشتباه في العقم عند النساء، أو إذا لم تتمكن المرأة من أن تصبح أماً لمدة ستة أشهر أو أكثر، على الرغم من النشاط الجنسي المنتظم (تحديد شكل وخصائص عمل المبايض، وسالكية قناتي فالوب باستخدام عوامل التباين)،
- إذا كان هناك اشتباه في وجود حمل خارج الرحم،
- في حالة النزيف من الجهاز التناسلي لسبب غير معروف (يساعد في تحديد سبب فقدان الدم)،
- إذا كان هناك اشتباه في الإصابة بدوالي الحوض (تؤثر هذه الأمراض على عمل الأعضاء التناسلية الأنثوية، حيث تؤدي اضطرابات الدورة الدموية في الرحم والمبايض إلى اضطرابات في الدورة الشهرية، وألم منتظم في أسفل البطن وحتى مشاكل في الحمل)،
- إذا كان هناك اشتباه في وجود أمراض في الجهاز البولي (على سبيل المثال، مع اضطرابات التبول: الألم، احتباس البول أو سلس البول، ظهور المخاط في البول)، في هذه الحالة يتم وصف الموجات فوق الصوتية عبر المهبل للمثانة.
يُجرى تصوير الأمعاء بالموجات فوق الصوتية عبر المهبل بشكل أقل شيوعًا بسبب اضطرابات حركة الأمعاء. يوفر فحص الموجات فوق الصوتية عبر المستقيم معلومات أكثر في هذا الصدد. ولكن في حال وجود تعقيدات، مثل انسداد معوي أو وجود أورام (سلائل، مخاريط بواسير) يمكن أن تتضرر بواسطة أنبوب الموجات فوق الصوتية المُدخل في المستقيم، فإن الفحص عبر المهبل هو الحل الأمثل. في هذه الحالة، يكون أكثر فعالية من فحص البطن نظرًا لقرب الأمعاء الغليظة من جدران المهبل الرقيقة. لا يمكن لفحص الأمعاء عبر جدار البطن أن يُعطي نتائج دقيقة كالفحص من المهبل.
تُستخدم الموجات فوق الصوتية عبر المهبل أيضًا لمراقبة عملية التلقيح الصناعي (IVF). بعد زرع البويضة المخصبة في جسم الأنثى، تحدث جميع العمليات بشكل مخفي عن أعين الإنسان، ولا يمكن مراقبتها بأمان إلا باستخدام الموجات فوق الصوتية.
الموجات فوق الصوتية عبر المهبل في أمراض النساء
يُنصح بإجراء فحص بالموجات فوق الصوتية عبر المهبل لتوضيح التشخيص المشتبه به، ولأغراض إعلامية لتحديد حدود وحجم وحالة أعضاء معينة. على سبيل المثال، يمكن استخدامه للحصول على معلومات حول بنية وصحة العضو التناسلي الرئيسي للمرأة، وهو الرحم. كما يُستخدم لقياس طول عنق الرحم، وحجم وشكل الرحم، وسمك الطبقة المخاطية (بطانة الرحم)، التي تتغير باستمرار تبعًا لمرحلة الدورة الشهرية.
يُلاحظ أصغر سُمك لبطانة الرحم (حوالي 1 مم) في اليومين الأول والثاني من الدورة الشهرية. وفي اليومين الثالث والرابع، يزداد إلى 3-4 مم. لا تتوفر معلومات كافية عن هذه الأيام. من اليوم الخامس إلى السابع، يمكن أن يصل سُمك الغشاء المخاطي للرحم إلى 6 مم، وقبل الدورة الشهرية إلى 10-20 مم. في هذه الحالة، يجب أن يكون لبطانة الرحم بنية موحدة دون أي تكتلات أو انتفاخات، مما قد يُشير إلى وجود التهاب (التهاب بطانة الرحم) أو أورام.
يظهر التهاب بطانة الرحم على الشاشة كتضخم في تجويف الأعضاء، وانخفاض في سمك الغشاء المخاطي مع اختلاف واضح في تركيبه، وتراكم للغازات داخل الرحم. تُجرى مقارنة خصائص سمك جدار بطانة الرحم حسب مرحلة الدورة الشهرية، وإلا ستكون النتائج غير دقيقة.
يُعد قياس طول عنق الرحم أمرًا بالغ الأهمية في حال وجود خطر الإجهاض. عادةً، يتراوح طول عنق الرحم بين 3.5 و4 سم تقريبًا.
يتراوح قطر قناة عنق الرحم بين ٢ و٣ مم. تحتوي قناة عنق الرحم على إفراز مخاطي متجانس. قد يشير تغير حجم عنق الرحم وتباين الإفرازات المخاطية أيضًا إلى وجود عمليات التهابية أو خبيثة، أو تكاثر مرضي لبطانة الرحم (بطانة الرحم المهاجرة).
في حالة الورم العضلي الرحمي، يُلاحظ تضخم في العضو، وتغير في محيطه، واكتشاف ورم (عقدة) في الطبقة العضلية. يختلف صدى عقيدة الورم العضلي الرحمي: تنعكس الموجات الصوتية عن المحيط القريب، وقد لا يكون المحيط البعيد مرئيًا، وذلك حسب ما يختبئ بداخله (قد تكون هذه تكوينات كيسية أو أختامًا مكونة من مركبات الكالسيوم). في حالة الانتباذ البطاني الرحمي، تُكتشف تكوينات فقاعية في قناتي فالوب وفي أجزاء مختلفة من الرحم.
يتميز داء السلائل الرحمي (وكذلك الأمعاء) بتكوينات ضخمة داخل العضو ناتجة عن عدوى فيروسية، والتي قد تؤثر إلى حد ما على شكله، وذلك حسب حجمه وموقعه. ولكن في معظم الحالات، تُحدد على أنها تكوينات دائرية صغيرة نسبيًا داخل الرحم، ويمكن رؤيتها بوضوح عند التباين.
عند فحص الأورام السرطانية باستخدام جهاز استشعار بالموجات فوق الصوتية، تُشبه الأورام الحميدة إلى حد ما، إلا أن الوذمة الالتهابية تُلاحظ على الأنسجة المحيطة بها. يمكن للخزعة تأكيد التشخيص أو نفيه. في هذه الحالة، تُؤخذ عينة من الأنسجة مباشرةً أثناء إجراء التشخيص لاختبار الخباثة، حيث توجد في نهاية الجهاز قناة خاصة مزودة بإبرة لأخذ الخزعة.
وفقًا لنتائج الموجات فوق الصوتية، يُعرّف الورم السرطاني في عنق الرحم بأنه ورم شديد الصدى ذو ملامح غير متساوية. كما يلاحظ الأطباء تضيقًا في عنق الرحم وزيادة في الغدد الليمفاوية المحيطة. بالإضافة إلى تحديد الموقع الدقيق للورم، يُمكن أيضًا تحديد عمق اختراق الورم السرطاني لأنسجة الرحم والأعضاء المجاورة.
يتم الاشتباه بسرطان الرحم في وجود الأعراض التالية: إفرازات دموية خارج فترة الحيض، ألم في أسفل البطن، دم أثناء الجماع، إفرازات مائية غزيرة، تورم الأطراف السفلية في غياب أمراض القلب والكلى، صعوبة التبول.
إن إمكانيات إجراء فحص بالموجات فوق الصوتية المهبلية أثناء الحمل محدودة نوعًا ما. يُجرى هذا الفحص فقط في المراحل المبكرة من الحمل، حتى لا يُسبب انقباضات في الرحم وإجهاضًا. يرى أخصائي الموجات فوق الصوتية (الطبيب الذي يُجري التشخيص بالموجات فوق الصوتية) أن زيادة توتر الرحم هي زيادة موضعية في سمك جدار العضو التناسلي. لكن هذه الدراسة تُتيح تشخيصًا دقيقًا للحمل منذ الأسابيع الأولى بعد الحمل، وتتيح متابعة نمو الطفل في الأشهر الثلاثة الأولى من الحمل، وهي فترة بالغة الأهمية.
يلعب تحديد حجم الرحم دورًا في تشخيص الحمل بعد ثلاثة أسابيع أو أكثر. عادةً، يتراوح طول الرحم بين 4.5 و6.7 سم، وعرضه بين 4.6 و6.4 سم، وقطره حوالي 3-4 سم. وإذا كشف فحص الموجات فوق الصوتية عبر المهبل عن انحرافات عن المؤشرات المتعارف عليها، فهذا يستدعي التفكير.
يُسبب الرحم الصغير مشاكل في حمل الجنين، بينما قد يُشير تضخمه إلى بدء الحمل. يُساعد الفحص الدقيق في هذه الحالة على تأكيد أو دحض تشخيصات أخرى محتملة، وإن كانت أقل إثارة للقلق، مثل الأورام الليفية الرحمية أو الأورام الخبيثة.
ابتداءً من الأسبوع الخامس من الحمل، يمكن للموجات فوق الصوتية عبر المهبل تحديد نبضات قلب الطفل، وهو مؤشر مهم لنمو الجنين.
يؤدي تصوير الرحم وملحقاته بالموجات فوق الصوتية عبر المهبل دورًا رئيسيًا في تشخيص العقم. ويمكن استخدامه لتقييم وظائف المبايض وقدرة البويضة على دخول الرحم عبر قناتي فالوب.
يتراوح حجم المبيضين بين (3-4) سم × (2-3) سم × (1.5-2.2) سم (طولًا، عرضًا، سمكًا). في منتصف الدورة الشهرية، يجب أن يحتوي المبيضان على عدة بصيلات صغيرة (أجنة بويضات) يصل حجمها إلى 6 مم، وبصيلة واحدة كبيرة يصل حجمها إلى 2 سم. قد يشير وجود بصيلات أكبر إلى وجود كيس بصيلي.
تشير أحجام المبيض الأكبر من الطبيعي إلى وجود عملية التهابية فيها أو وجود أورام في العضو.
أما قناتي فالوب، فمن الأفضل أن تكونا شبه ظاهرتين. لا يمكن رؤية هذا العضو إلا باستخدام التباين. إذا أمكن رؤية قناتي فالوب دون استخدام عوامل التباين، فهذا يدل على وجود عملية التهابية، والتي ترتبط دائمًا بزيادة حجم العضوين. يكشف التصوير بالموجات فوق الصوتية عبر المهبل عن وجود إفرازات سائلة في قناتي فالوب (قد تكون إفرازات التهابية، أو صديدًا، أو دمًا).
قد يكون الحمل خارج الرحم سببًا آخر لتضخم قناتي فالوب، وهو مرتبط بانسداد القناة نتيجة وجود التصاقات أو التهابات أو عيوب خلقية (مثل التواءات، صغر قطر بعض أجزاء القناة، إلخ). وتُجرى هذه الدراسة باستخدام مواد التباين.
يُعدّ موضع الرحم عاملًا مهمًا في تشخيص العقم. عادةً، يكون مائلًا قليلًا إلى الأمام. في حال وجود هذا الميل، ولكن في الاتجاه المعاكس (عيب خلقي)، ينخفض احتمال الحمل الطبيعي، ولكن يبقى خطر الحمل خارج الرحم قائمًا.
باستخدام الموجات فوق الصوتية عبر المهبل، من الممكن الكشف عن تراكم السوائل في تجويف البطن السفلي، والذي يرتبط بالعمليات الالتهابية للأعضاء الداخلية (إطلاق الإفرازات في تجويف الحوض) أو تمزق التكوينات الكيسية المليئة بالإفرازات السائلة.
بعد يومين إلى ثلاثة أيام من الإباضة (من 13 إلى 15 يومًا)، قد يُكتشف وجود كمية قليلة من السوائل في التجويف خلف الرحم، وهو أمر طبيعي تمامًا. في فترات أخرى، يُشير ظهور السوائل بالقرب من الرحم إلى وجود عمليات مُعدية في الرحم.
يُنصح بإجراء تصوير بالموجات فوق الصوتية عبر المهبل للمبيضين في حالات التهابات الأعضاء التي تنضج فيها البويضات، وفي حالات الألم الشديد في أسفل البطن (إذا لم يكن مصحوبًا بالدورة الشهرية). وتُجرى هذه الدراسة أيضًا في حال الاشتباه بوجود كيس أو سرطان في المبيض. في هذه الحالات، يلاحظ الطبيب الذي يُجري التصوير بالموجات فوق الصوتية زيادة في حجم المبيض، وذمة نسيجية، وتشوهًا في شكل الأعضاء (في حالة الأورام)، ووجود سوائل داخل الأورام (في حالة كيس المبيض).
يتيح التشخيص المهبلي بالموجات فوق الصوتية اكتشاف التغيرات المرضية في الرحم المرتبطة بالأورام الخبيثة في الأعضاء المرتبطة بالحمل. على سبيل المثال، أثناء الحمل وبعده، قد يتشكل ورم مكون من خلايا ظهارية في الجزء الجنيني من المشيمة (المشيمة) في الرحم. يُطلق على هذا الورم اسم ورم ظهاري مشيمي. في حالات نادرة، لا يوجد الورم في جسم الرحم، بل في عنق الرحم أو المبايض. وهو قادر على تدمير الأوعية الدموية، والانتشار بسرعة إلى مختلف الأعضاء الحيوية.
يُظهر مخطط صدى القلب في هذه الحالة تضخمًا في الرحم (عنق الرحم أو المبيض)، لأن الورم ينمو بسرعة، وتقلّ توتر عضلات العضو، وتصبح رخوة وذات قوام غير متجانس. يتغير شكل العضو، وتظهر عليه نتوءات، وهي ليست نموذجية في الحالة الصحية.
يُعتبر الورم العداري من الأمراض الخطيرة الأخرى في بداية الحمل. يتميز هذا المرض بتكاثر غير طبيعي للزغابات المشيمية مع تكوّن فقاعات في نهاياتها، واختراق الورم للطبقات العميقة من عضلة الرحم، وتدمير أنسجة الرحم. في هذه الحالة، يُلاحظ موت الجنين في مرحلة مبكرة من النمو، سواءً كان الورم العداري كاملاً أو جزئياً. مع ذلك، يستمر الرحم في النمو، وإن لم يكن نمو العضو نفسه، بل نمو الورم الخبيث الذي أصابه.
يكشف الفحص بالموجات فوق الصوتية عبر المهبل عن عدم تناسق أنسجة الرحم (كتلة كثيفة مع شوائب ذات مناطق ناعمة بشكل غير طبيعي)، ووجود تكوينات كيسية صغيرة، وأكياس كبيرة على المبايض. لا يتوافق حجم الرحم مع عمر الحمل، وقد لا يكون من الممكن اكتشاف الجنين فيه.
من المهم جدًا اكتشاف الورم مبكرًا قدر الإمكان، عند الاشتباه في وفاة الجنين داخل الرحم. فالإجهاض في هذه الحالة لا يعني اختفاء الورم، وتكون المرأة في خطر شديد.
تجهيز
يُعدّ فحص الموجات فوق الصوتية عبر المهبل وسيلةً قيّمةً لتشخيص مختلف أمراض أعضاء الحوض لدى النساء، إذ يُمكّن من تحديد الانحرافات عن القاعدة في المرحلة الأولى من المرض. ولا يُشكّل هذا الإجراء صعوبةً على الطبيب أو المريضة، إذ يُجرى بسرعة، وفي معظم الحالات، دون ألم.
ميزة أخرى لهذا النوع من الفحص التشخيصي هي عدم الحاجة إلى تحضير خاص للإجراء. على سبيل المثال، يتضمن فحص المثانة وأعضاء الحوض الأخرى باستخدام الطريقة البطنية استهلاكًا أوليًا لكمية كبيرة من السوائل. يُجرى التشخيص مع امتلاء المثانة قدر الإمكان (استنادًا إلى مبدأ تحديد الموقع بالصدى في الملاحة)، وهو أمر غير مريح. أثناء الإجراء، يعاني الشخص من بعض الانزعاج بسبب رغبة ملحة في إفراغ المثانة عند تحرك المستشعر عليها وعند الضغط على البطن.
في طريقة فحص أعضاء الحوض عبر المهبل، لا حاجة لملء المثانة، لأن المستشعر يكون على اتصال مباشر بالأعضاء المراد فحصها، وتمر الموجات فوق الصوتية عبر الهواء وتنعكس عن الأعضاء الداخلية، مما يُنتج الصورة المطلوبة على الشاشة. قد يُطلب من المريضة أيضًا الذهاب إلى الحمام قبل الإجراء لإفراغ المثانة.
من الحالات الأخرى التي تستدعي إجراء تصوير بالموجات فوق الصوتية عبر المهبل بجودة عالية غياب الغازات في الأمعاء، مما يُشوّه المعلومات المتعلقة بحجم الأعضاء. إذا كانت المرأة تعاني من زيادة في تكوّن الغازات، وهو أمر شائع الحدوث مع أمراض الجهاز الهضمي، يُنصح في اليوم السابق للإجراء (أو قبله بيومين) بتجنب تناول الأطعمة التي قد تُسبب انتفاخ البطن (مثل الخضراوات والفواكه النيئة، والمعجنات، ومنتجات الحليب المخمر). كما تُساعد بعض الأدوية، مثل "الكربون المنشط"، و"سميكتا"، و"إسبوميسان"، وغيرها، على التعامل مع الغازات الزائدة في الأمعاء.
أما بالنسبة لملء الأمعاء فمن المستحسن إفراغها مسبقًا بطريقة طبيعية دون استخدام الحقن الشرجية.
يُنصح بشرب الماء في اليوم السابق للفحص فقط للحوامل، اللاتي يُجرى لهن فحص الموجات فوق الصوتية بمثانة ممتلئة جزئيًا. يكفي شرب كوبين من الماء قبل ساعة من الفحص.
في حالات الطوارئ، لا يتم إجراء أي تحضير للإجراء، حتى لو كان ذلك يؤثر سلبًا على دقة الدراسات، والتي سيتعين تكرارها لاحقًا عندما تستقر حالة المريض.
ما الذي يجب عليكِ اصطحابه معكِ إلى فحص الموجات فوق الصوتية المهبلية؟ لا شيء سوى أغطية الأحذية وحفاضات أو منشفة، والتي ستحتاجين إلى وضعها تحتكِ على الأريكة.
ما هو أفضل وقت لإجراء فحص مهبلي؟ إذا كنتِ بحاجة فقط لفحص الأعضاء التناسلية الداخلية للمرأة، ينصح الأطباء بإجراء الفحص في اليوم الخامس أو السادس أو السابع من الدورة الشهرية (مباشرةً بعد انتهاء الدورة في اليوم الثاني أو الثالث)، عندما يكون سمك بطانة الرحم في المعدل الطبيعي، ويكون إفرازها ضئيلاً ولا يؤثر على نتائج الفحص. يُسمح مبدئيًا بإجراء التشخيصات الروتينية حتى اليوم العاشر من الدورة.
في مكان ما حول اليوم الثاني عشر إلى الرابع عشر، تحدث عملية الإباضة، وبعدها يستعد جسم المرأة بنشاط للحمل، مما يؤدي بطبيعة الحال إلى تغييرات فسيولوجية مختلفة في المجال النسائي.
بالمناسبة، في حال الاشتباه في الإصابة ببطانة الرحم المهاجرة، يُنصح بإجراء الفحوصات خلال هذه الفترة، أي في النصف الثاني من الدورة الشهرية. كما يُفضل الأطباء إجراء فحص سالكية قناتي فالوب في اليوم الرابع والعشرين إلى الثامن والعشرين من الدورة (أي قبل الحيض).
إذا تم إدخال المرأة إلى المستشفى بسبب النزيف، يتم إجراء الفحص بشكل عاجل، بغض النظر عن مرحلة الدورة الشهرية.
الإجابة على سؤال إمكانية إجراء فحص بالموجات فوق الصوتية عبر المهبل أثناء الدورة الشهرية هي نعم. بل إن هذه الدراسة قد تكون مفيدة، إذ تساعد في تحديد وجود تكيسات في المبايض. ولكن، على الرغم من أن الدورة الشهرية ليست موانع لإجراء فحص بالموجات فوق الصوتية عبر المهبل، إلا أن الأطباء يفضلون تحديد موعد مختلف للتشخيص، عندما لا يكون هناك تدفق حيضي. ففي النهاية، قد يكون وجود دم في الرحم وقناتي فالوب عرضًا مرضيًا أيضًا.
عند التخطيط للحمل وعلاج أمراض الحوض الالتهابية، يُنصح بإجراء الفحص عدة مرات خلال الدورة الشهرية الواحدة. يتيح ذلك متابعة عملية تكوين ونمو البصيلات (يمكن إجراء التشخيص كل 3-4 أيام، على سبيل المثال، في اليوم الخامس، التاسع، الثاني عشر، والخامس عشر). في الأمراض الالتهابية، يُساعد هذا الفحص الدوري على تقييم فعالية مسار العلاج.
تقنية الموجات فوق الصوتية عبر المهبل
تُجرى إجراءات تشخيص فحص أعضاء الحوض بالموجات فوق الصوتية عبر المهبل على مرحلتين. في المرحلة الأولى، تُشرح للمريضة جوهر الفحص وطريقة إجرائه، وبعد ذلك يُطلب منها خلع جميع الملابس أسفل الخصر، وارتداء حفاضة، والاستلقاء على ظهرها على الأريكة (يُسمح باستخدام كرسي أمراض النساء لهذا الإجراء). يجب فرد الساقين وثنيهما عند الركبتين، مع تقريب القدمين من الأرداف.
جهاز الموجات فوق الصوتية المهبلية، وهو جهاز استشعار متصل بشاشة حاسوب، يُدخل مباشرةً في المهبل إلى عمق ضحل (حتى عنق الرحم). ويُفحص أي شيء آخر باستخدام الموجات فوق الصوتية المنعكسة.
المسبار المهبلي، المعروف أيضًا باسم المسبار، ليس جهازًا للاستخدام مرة واحدة. يُستخدم لفحص العديد من النساء، ولكن لا يمكن تطهيره بفعالية. لحماية المرأة والجهاز نفسه، يُوضع واقي ذكري جديد على المسبار قبل الاستخدام.
يتم وضع كمية صغيرة من جل خاص على الواقي الذكري، مما يسهل انزلاق الجهاز داخل المهبل ويضمن مرور الموجات فوق الصوتية بشكل أفضل.
ما هو المُحَوِّل؟ هو قضيب بلاستيكي، طوله ١٢ سم، وقطره لا يتجاوز ٣ سم. حافته الخارجية مزودة بقناة لإبرة تُستخدم لإجراء خزعة في حال الاشتباه في الإصابة بالسرطان.
داخل المهبل، يتحرك المجس في اتجاهات مختلفة حسب العضو المستهدف. ولأن المجس يُدخل بعمق، لا تشعر المريضات بأي ألم، إلا في حالات الالتهاب الشديد أو الأورام المؤلمة. في حال شعرت المرأة بأي انزعاج أثناء الفحص، يجب عليها إبلاغ الطبيب الذي يُجري الموجات فوق الصوتية.
يمكن أن تتراوح مدة فحص الموجات فوق الصوتية المهبلية في حالات مختلفة من 5 إلى 20 دقيقة، بحيث لا يتوفر لدى المرضى في معظم الحالات الوقت الكافي للخوف بشكل صحيح.
يتيح التصوير بالموجات فوق الصوتية عبر المهبل تقييمًا أدق لحجم الرحم وعنق الرحم، والمبيضين، وجريبات المبيض، وموقع الأعضاء وبنيتها، ومخارج قناتي فالوب وامتلائها، والنسبة الكمية بين الجريبات الناضجة وتلك التي في المرحلة الجنينية، ووجود سوائل حرة في الحوض. في هذه الحالة، يُعطي فحص البطن نتائج أكثر غموضًا، مما لا يسمح باكتشاف المرض في مراحله الأولى. ولهذا الغرض، تُجرى التشخيصات الوقائية لأمراض النساء.
موانع لهذا الإجراء
يمكن اعتبار الموجات فوق الصوتية عبر المهبل إجراءً لا يتطلب تحضيرًا خاصًا تقريبًا، وذلك لبساطته وأمانه الشديدين. ولعل هذا هو السبب في أن هذا النوع من الفحص التشخيصي للأعضاء الداخلية خالٍ تقريبًا من موانع الاستعمال.
ومع ذلك، ورغم إدخال المجس بعمق ضحل، سيُشكّل غشاء البكارة حاجزًا إضافيًا، وقد يتضرر أثناء العملية. لا يُجرى فحص الموجات فوق الصوتية عبر المهبل للنساء العذارى. وكخيار إضافي، قد يُوصى بإجراء فحص عبر المستقيم أو حتى تشخيص عبر البطن إذا لم يكن توضيح حجم الأعضاء وبنيتها ضروريًا.
في حالات السمنة من الدرجة الثانية والثالثة، يمكن أيضًا استبدال الموجات فوق الصوتية عبر المهبل بالتشخيص من خلال المستقيم، اعتمادًا على العضو الذي يتم فحصه.
خلال فترة الحمل، يُنصح عادةً بإجراء فحص بالموجات فوق الصوتية عبر المهبل حتى الأسبوع الرابع عشر. يُعد هذا الفحص آمنًا لكل من الأم الحامل والجنين في رحمها. فعكس الأشعة السينية، لا تُسبب الموجات الصوتية طفرات جينية أو تشوهات خلقية مختلفة لدى الطفل.
في الثلثين الثاني والثالث من الحمل، لا يُستخدم هذا الفحص لتجنب ولادة مبكرة للمريضة نتيجةً للتلاعبات بالقرب من الرحم، والتي قد تُحفّز انقباضه، وليس بسبب التأثير السلبي للموجات فوق الصوتية. يمكن إجراء الموجات فوق الصوتية عبر الصفاق أو البطن للنساء الحوامل دون عواقب حتى موعد الولادة.
نقطة أخرى. إذا كانت المرأة تعاني من حساسية تجاه اللاتكس، فمن الضروري إخبار الطبيب بذلك قبل العملية، حتى لا تضطر لاحقًا إلى علاج مختلف أعراض الحساسية.
 [ 6 ]
[ 6 ]
مضاعفات بعد العملية
يُعتبر فحص الموجات فوق الصوتية عبر المهبل إجراءً آمنًا نسبيًا لسبب وجيه، إذ إن المضاعفات بعده نادرة الحدوث فقط إذا لم تُؤخذ موانع الاستعمال في الاعتبار. على سبيل المثال، في حال وجود حساسية من اللاتكس، قد تشعر المرأة لاحقًا بحكة في المهبل، مما يتطلب استخدام مضادات الحكة ومضادات الهيستامين.
أثناء الفحص، يُطلب من المريضة الاسترخاء. وهكذا، يتمكن الطبيب من الوصول بحرية إلى الأعضاء الداخلية عبر المهبل، ويستطيع تحريك الجهاز داخل جسم المريضة. مع ذلك، لا تستطيع جميع النساء الاسترخاء، مما يُسبب تلفًا دقيقًا في الغشاء المخاطي للأعضاء التناسلية الأنثوية من الداخل والخارج. غالبًا ما يكون النزيف بعد الموجات فوق الصوتية عبر المهبل ناتجًا عن هذا السبب.
هذا العرض أكثر شيوعًا لدى النساء الحوامل. إذا لاحظت الحامل إفرازات وردية أو بنية اللون على ملابسها الداخلية بعد إجراء الموجات فوق الصوتية المهبلية دون أي ألم أو انزعاج يُذكر، فلا داعي للقلق. هذا أمر شائع لدى النساء الحوامل اللواتي يُبالغن في تقدير الخطر. يجب مراجعة الطبيب فقط إذا استمرت هذه الإفرازات لفترة طويلة، وازدادت غزارة، وصاحبها ألم في أسفل البطن، وظهور بقع دم على الملابس الداخلية، وشعور بألم في الظهر، وما إلى ذلك.
أما بالنسبة للألم، فيُفضل ألا يكون هناك ألم بعد العملية. قد يرتبط الشعور بانزعاج طفيف في أسفل البطن لدى الحامل بزيادة في توتر الرحم، والذي من المفترض أن يعود إلى طبيعته في وقت قصير. إذا لم يحدث ذلك، وظهرت آلام مزعجة في أسفل البطن وأسفل الظهر، مما يُشير إلى بدء الانقباضات، ونزول إفرازات دموية، وأعراض أخرى غير مرغوب فيها، فيجب عليكِ الاتصال بالإسعاف فورًا والتوجه إلى المستشفى لإيقاف المخاض.
مبدئيًا، تُعدّ الحالة الموصوفة بعد فحص الموجات فوق الصوتية المهبلية استثناءً، إذ تشير إلى إجراء الفحص بعد فترة تزيد عن ١٢-١٤ أسبوعًا، أو إلى وجود انحرافات أخرى في مسار الحمل لا علاقة لها بالإجراء. نظريًا، قد يشير هذا الوضع أيضًا إلى عدم كفاءة الطبيب الذي أجرى التشخيص، وهو أمر مستبعد في هذه الحالة.
غالبًا ما يحدث الألم بعد الموجات فوق الصوتية المهبلية على خلفية وجود أمراض التهابية. في هذه الحالة، قد تشعر المرأة بعدم الراحة أثناء العملية وبعدها. ومع ذلك، قد تُسبب حركة المستشعر إزعاجًا للعضو المصاب، مما يؤدي لاحقًا إلى ألم أو نبض في أسفل البطن.
بسبب ارتفاع ضغط الدم والقلق من العملية، تبدأ بعض النساء بالشعور بألم ليس فقط في المعدة، بل أيضًا في الرأس. في هذه الحالة، من الضروري تثبيت الضغط قبل العملية وبعدها، إذا لزم الأمر.
نادرًا ما يحدث نزيف دموي بعد فحص الموجات فوق الصوتية عبر المهبل لدى النساء اللواتي لا يخططن للحمل، ويرتبط أيضًا بتلف ميكروسكوبي في الغشاء المخاطي أو بأخذ خزعة من منطقة غنية بالأوعية الدموية. بالمناسبة، غالبًا ما يُلاحظ بدء مبكر للدورة الشهرية بعد هذا التدخل. لا بأس في ذلك، ولكن لا يزال من المفيد استشارة الطبيب، على الأقل للتمييز بين إفرازات الدورة الشهرية والنزيف (خاصةً إذا كان النزيف مصحوبًا بألم، وهو ما لم يُلاحظ من قبل).
يجب على المرأة (سواءً كانت حاملاً أم لا) أن تكون حذرة إذا كانت تعاني من الحمى، بالإضافة إلى الألم والإفرازات البنية (الحمراء، الوردية). فهذا يُشير على الأرجح إلى وجود عدوى. لكننا لا نتحدث هنا عن الأمراض المنقولة جنسياً بقدر ما نتحدث عن المكورات العنقودية، والعقديات، والإشريكية القولونية، وغيرها من البكتيريا الانتهازية. يُفترض أن يحمي الواقي الذكري من العدوى الأكثر خطورة. ولكن في جميع الأحوال، زيارة الطبيب إلزامية.
بالمناسبة، من المهم جدًا التأكد من أن الطبيب يضع واقيًا ذكريًا جديدًا على المستشعر قبل الفحص، وعدم الاكتفاء بمسحه بمحلول مطهر. يُعد هذا مخالفًا للمعايير المعمول بها لإجراء الموجات فوق الصوتية عبر المهبل. إضافةً إلى ذلك، بالإضافة إلى البكتيريا الانتهازية، قد تبقى عدوى أكثر خطورة على المستشعر، مثل فيروس نقص المناعة البشرية أو فيروس التهاب الكبد، خاصةً إذا لم يكن هناك تحضير مسبق للفحص لدى المريضات السابقات، كما أن الموجات فوق الصوتية عبر المهبل بدون واقي ذكري تُعرّض النساء لخطر الإصابة بأمراض خطيرة يصعب علاجها. هذا رأي متخصصين في مجال علم الأوبئة، وليس رأي مريضات عاديات يُثيرن الذعر.
يُفضّل أخذ عينة من البكتيريا النافعة قبل الفحص المهبلي ليتمكن الطبيب من معرفة طبيعة المشكلة. هذا يُساعد مستقبلًا في توضيح التشخيص، الذي يُجرى بناءً على نتائج الموجات فوق الصوتية المهبلية المطبوعة على نموذج خاص.
الرعاية بعد هذا الإجراء
بعد الفحص النسائي أو الموجات فوق الصوتية المهبلية، تُسارع العديد من النساء إلى إجراء إجراءات صحية خطيرة تُسمى الدش المهبلي، خوفًا من العدوى. لم تُثبت فعالية هذه الإجراءات في هذه الحالات. علاوة على ذلك، قد يُسبب الدش المهبلي ضررًا في بعض الحالات، خاصةً إذا لم يُجرَ في ظروف معقمة.
صُممت الأعضاء التناسلية الداخلية للأنثى بطريقة تُمكّنها من تنظيف نفسها من العدوى والأوساخ. ويُسهّل ذلك أيضًا وجود البكتيريا النافعة في المهبل، والتي تُغسل تقريبًا بالغسول المهبلي، مما يُتيح الفرصة لنمو الكائنات الدقيقة والفطريات المُمرضة التي كانت في حالة خاملة. في النهاية، قد يتبين أن سبب عدوى الأعضاء التناسلية الداخلية للأنثى لم يكن إجراء الموجات فوق الصوتية المهبلية بحد ذاته، بل الإجراءات الوقائية التي اتخذتها المريضة دون وصفة طبية.
يجب أن يصف الطبيب المعالج الإجراءات الصحية والطبية اللازمة بعد التشخيص بالموجات فوق الصوتية. وينطبق الأمر نفسه على تناول الأدوية.
المراجعات
تُجمع آراء المريضات اللواتي خضعن للموجات فوق الصوتية عبر المهبل على أن هذا الفحص لأمراض النساء أكثر إفادة من التشخيص البطني المعتاد. فالفحص المهبلي هو الذي يُتيح رؤية المرض من الداخل وتقييم درجة تلف الأعضاء، مما يُعزز دقة التشخيص.
من الواضح أن الكثير يعتمد على احترافية الطبيب ومهاراته في استخدام المعدات الخاصة. وحده الطبيب غير المؤهل قد يرتكب خطأً في ظروف الرؤية الكاملة وعدم وجود حدود زمنية. صحيح أن تحديد وقت غير صحيح للدراسة قد يلعب دورًا أيضًا. فليس من قبيل الصدفة تحديد مراحل معينة من الدورة الشهرية عند الحاجة إلى إجراء دراسة خاصة بكل حالة مرضية.
تعتقد النساء أن من مزايا الإجراء عدم ألمه. بالطبع، قد يبقى بعض الانزعاج، لكن العامل النفسي يلعب دورًا أكبر من الأحاسيس الموضوعية.
من سبق لهن تجربة إجراء تصوير البطن بالموجات فوق الصوتية على مثانة ممتلئة سيدركن عدم الحاجة إلى تحمل أي ألم بسيط أثناء الفحص المهبلي. كما أن وضع جل بارد زلق على الجسم لا يجذب أي شخص، ومع التصوير المهبلي بالموجات فوق الصوتية، لا داعي لوضعه.
فيما يتعلق بسلامة التشخيص بالموجات فوق الصوتية باستخدام جهاز استشعار مهبلي، تختلف الآراء. والأهم من ذلك، أن هذه الدراسة تُقلق الحوامل اللواتي يخشين خطر الإجهاض. مع ذلك، تُظهر الممارسة أن الموجات فوق الصوتية عبر المهبل لا تُشكل خطرًا في المراحل المبكرة إذا أُجريت بعناية فائقة واحترافية.
أما بالنسبة لخطر العدوى عبر المستشعر المهبلي، فهو مستبعد تمامًا عند استخدام الواقي الذكري المُستخدَم لمرة واحدة. أما إذا لم يلتزم الأطباء بمتطلبات الإجراء، ووفروا في معدات الوقاية، معتمدين على التطهير بالمطهرات، فهذا أمرٌ آخر. في هذه الحالة، يحق للنساء القلق، إذ يبقى خطر الإصابة بعدوى خطيرة قائمًا عند رفض استخدام الواقي الذكري.
من حيث المبدأ، لا توجد الكثير من المراجعات حول عدم وجود واقي ذكري على جهاز الاستشعار وظهور أعراض مشبوهة (مثل ألم في أسفل البطن، وحكة مهبلية) وإفرازات بعد العملية. من المهم توخي الحذر، لأنه يمكنكِ دائمًا رفض الفحص بسبب نقص المواد اللازمة (في هذه الحالة، الواقي الذكري)، لذا توجهي إلى عيادة أخرى حيث ستكون رعاية المريضة على أفضل وجه.
فيما يتعلق بتكلفة الإجراء، يمكن القول إن معظم المرضى يعتبرونه غير مكلف وفي متناول الجميع. علاوة على ذلك، تتيح نتائج الموجات فوق الصوتية المهبلية بدء علاج فعال فورًا دون أي شك في التشخيص. وإذا ما أخذنا في الاعتبار أن مثل هذا التشخيص قد يُسعد المرء بخبر الحمل الذي طال انتظاره في مراحله المبكرة، فإن قيمته تتضاعف.

