خبير طبي في المقال
منشورات جديدة
كسر الفك العلوي
آخر مراجعة: 07.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
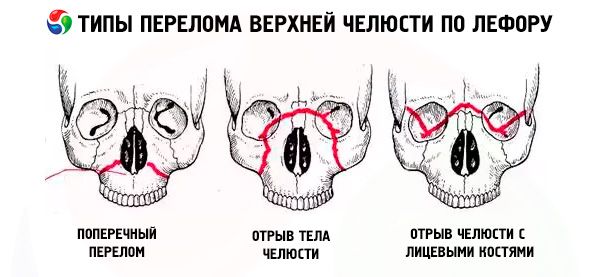
عادةً ما يتبع كسر الفك العلوي أحد الخطوط الثلاثة النموذجية الأقل مقاومة التي وصفها لو فورت: العلوي، والأوسط، والسفلي. وتُسمى هذه الخطوط عادةً خطوط لو فورت (لو فورت، ١٩٠١).
- كسر لو فورت الأول - الخط السفلي، يمتد أفقيًا من قاعدة الفتحة الكمثرية إلى الناتئ الجناحي للعظم الوتدي. وصف غيران هذا النوع من الكسر لأول مرة، وذكره لو فورت أيضًا في عمله، لذا يُطلق على الكسر على طول الخط السفلي اسم كسر غيران-لو فورت.
- لو فورت الثاني - الخط المتوسط، يمر بشكل عرضي عبر عظام الأنف، وقاع محجر العين، والحافة تحت محجر العين، ثم إلى الأسفل على طول الدرز الوجني الفكي والناتئ الجناحي للعظم الوتدي.
- الخط الثالث هو الخط العلوي الأقل قوة، ويمر بشكل عرضي عبر قاعدة عظام الأنف، وأرضية محجر العين، وحافته الخارجية، والقوس الوجني، والناتئ الجناحي للعظم الوتدي.
في حالة كسر لو فورت الأول، يكون القوس السنّي للفك العلوي فقط مع الناتئ الحنكي متحركًا؛ وفي حالة كسر لو فورت الثاني، يكون الفك العلوي والأنف كاملين متحركين، وفي حالة كسر لو فورت الثالث، يكون الفك العلوي كاملًا مع الأنف وعظم الوجنتين متحركين. قد تكون الحركة المشار إليها أحادية الجانب أو ثنائية الجانب. في حالة الكسور أحادية الجانب في الفك العلوي، تكون حركة القطعة أقل وضوحًا منها في حالة الكسور الثنائية الجانب.
غالبًا ما تصاحب كسور الفك العلوي، وخاصةً على طول خط لو فورت الثالث، تلف في قاعدة الجمجمة، أو ارتجاجات، أو كدمات، أو انضغاط في الدماغ. غالبًا ما ينتج الضرر المتزامن للفك والدماغ عن صدمة شديدة وشديدة: ضربة على الوجه بجسم ثقيل، أو انضغاط، أو سقوط من ارتفاع شاهق. تتفاقم حالة المرضى المصابين بكسر في الفك العلوي بشكل ملحوظ بسبب تلف جدران الجيوب الأنفية، والجزء الأنفي من البلعوم، والأذن الوسطى، والسحايا، والحفرة القحفية الأمامية مع عظام الأنف المنغرسة فيها، وجدران الجيب الجبهي. نتيجة لكسر جدران هذا الجيب أو المتاهة الغربالية، قد يحدث انتفاخ في الأنسجة تحت الجلد في تجويف العين والجبهة والخد، والذي يتجلى من خلال أعراض مميزة للفرقعة. غالبًا ما يُلاحظ سحق أو تمزق الأنسجة الرخوة في الوجه.
 [ 1 ]
[ 1 ]
أعراض كسر الفك العلوي
تصاحب كسور قاعدة الجمجمة أعراض "النظارات الدموية"، وانصباب تحت الملتحمة (تشبع الدم)، وورم دموي خلف الأذن (في حالة كسر الحفرة القحفية الوسطى)، ونزيف، وخاصةً سيلان سائل من الأذن والأنف، وخلل في الأعصاب القحفية، واضطرابات عصبية عامة. في أغلب الأحيان، تتضرر فروع العصب الثلاثي التوائم والوجهي والمحرك للعين (فقدان الإحساس، واضطراب تعابير الوجه، وألم عند تحريك مقلة العين لأعلى أو للجانبين، إلخ).
معدل تطور الأورام الدموية له أهمية تشخيصية كبيرة: سريع - يشير إلى أصله المحلي، وبطيء - أكثر من 1-2 يوم - وهو أمر نموذجي للنزيف غير المباشر العميق، أي كسر قاعدة الجمجمة.
يعد تشخيص كسور الفك العلوي، مقارنة بإصابات الفك السفلي، مهمة أكثر تعقيدًا، حيث غالبًا ما تكون مصحوبة بتورم متزايد بسرعة في الأنسجة الرخوة (الجفون والخدين) ونزيف داخل الأنسجة.
الأعراض الأكثر شيوعا لكسر الفك العلوي:
- إطالة أو تسطيح الجزء الأوسط من الوجه بسبب نزوح الفك الممزق إلى الأسفل أو إلى الداخل (الخلف)؛
- الألم عند محاولة إغلاق الأسنان؛
- سوء الإطباق؛
- نزيف من الأنف والفم.
يتجلى هذا الأخير بشكل خاص في الكسور على طول خط لو فورت الثالث. بالإضافة إلى ذلك، غالبًا ما تكون كسور الفك العلوي متأثرة، مما يُصعّب اكتشاف العرض الرئيسي لكسر أي عظم - وهو انزياح الشظايا وحركتها المرضية. في مثل هذه الحالات، يمكن تسهيل التشخيص من خلال تسطيح الثلث الأوسط من الوجه، وسوء الإطباق، وأعراض الخطوة، التي يُكشف عنها بجس حواف محجر العين، والأقواس الوجنية، والحواف الوجنية السنخية (منطقة التقاء الناتئ الوجني للفك العلوي مع الناتئ الفكي للعظم الوجني)، والتي تنتج عن انتهاك سلامة هذه التكوينات العظمية.
ولزيادة دقة تشخيص كسور الفك العلوي، ينبغي الأخذ بعين الاعتبار الألم أثناء جس النقاط التالية، والتي تتوافق مع مناطق زيادة قابلية التمدد والضغط على العظام:
- الأنف العلوي - عند قاعدة جذر الأنف؛
- الأنف السفلي - عند قاعدة الحاجز الأنفي؛
- فوق الحجاج - على طول الحافة العلوية لمحجر العين؛
- خارج محجر العين - عند الحافة الخارجية لمحجر العين؛
- تحت محجر العين - على طول الحافة السفلية لمحجر العين؛
- الوجني؛
- مقوس - على القوس الوجني؛
- درني - على درنة الفك العلوي؛
- الوجني السنخي - فوق منطقة السن العلوي السابع؛
- الكلاب؛
- الحنك (يتم جس النقاط من جانب تجويف الفم).
يمكن تحديد أعراض حركة شظايا الفك العلوي و"الحنك العائم" على النحو التالي: يمسك الطبيب المجموعة الأمامية من الأسنان والحنك بأصابع يده اليمنى، ويضع يده اليسرى على الخدين من الخارج؛ ثم يقوم بحركات اهتزازية خفيفة للأمام والأسفل والخلف. في حالة الكسور المنحشرة، لا يمكن تحديد حركة الشظية بهذه الطريقة. في هذه الحالات، من الضروري جس النتوءات الجناحية للعظام الوتدية؛ وفي هذه الحالة، يشعر المريض عادةً بألم، خاصةً في حالات الكسور على طول خطي لو فورت الثاني والثالث، وقد يصاحب ذلك أحيانًا عدد من الأعراض المذكورة أعلاه لكسر قاعدة الجمجمة، والمتاهة الغربالية، وعظام الأنف، والجدران السفلية لحجاج العين، والعظام الوجنية.
في المرضى الذين يعانون من إصابات في الفك العلوي والعظم الجبهي، من المحتمل حدوث كسور في جدران الجيوب الأنفية العلوية، والفك السفلي، وعظام الوجنتين، والمتاهة الغربالية، والحاجز الأنفي. لذلك، في حالة الكسور المصاحبة لقاعدة الجمجمة، والفك العلوي، وعظام الوجنتين، والحاجز الأنفي، وعظام الدمع، قد يحدث تمزق شديد وسيلان للدموع من الأنف والأذنين.
في معظم الحالات، يتجلى الجمع بين كسور الفكين العلويين والأضرار الرضحية في أجزاء أخرى من الجسم سريريًا بمتلازمة شديدة للغاية من التفاقم والتداخل المتبادل. ويُصنف المرضى الذين يعانون من هذه الحالة ضمن الضحايا الأكثر عرضة لخطر الإصابة بمضاعفات إنتانية عامة، ليس فقط في منطقة الوجه والفكين، بل أيضًا في بؤر إصابة أخرى بعيدة (نتيجةً لانتشار العدوى)، بما في ذلك تلك المغلقة التي لا ترتبط تشريحيًا بشكل مباشر بالفكين أو تجويف الفم أو الوجه.
يعاني العديد من المرضى الذين يعانون من كسور في الفك العلوي من درجة ما من التهاب العصب الرضحي في الفروع تحت الحجاجية للعصب الثلاثي التوائم؛ ويعاني بعض الضحايا من انخفاض الاستثارة الكهربائية للأسنان على جانب الإصابة لفترة طويلة.
من الأهمية التشخيصية المحددة اكتشاف المخالفات في حواف محجر العين (النتوءات الشبيهة بالدرج)، والتلال الوجنية السنخية، والدرزات الأنفية الشفوية، وكذلك التغيرات في حواف الفك العلوي أثناء التصوير الشعاعي في الإسقاطات المحورية والأمامية.
نتائج كسور الفك
تعتمد نتيجة كسور الفك على العديد من العوامل: عمر المصاب وحالته العامة قبل الإصابة، ووجود متلازمة التفاقم المتبادل، والوضع البيئي في منطقة الإقامة الدائمة للمصاب؛ وعلى وجه الخصوص، وجود خلل في العناصر المعدنية في الماء والغذاء (جي بي روزين، 1995). وبالتالي، ووفقًا لجي بي روزين، فإن مسار الكسور وطبيعة العمليات الأيضية المدروسة لدى سكان مناطق مختلفة من منطقة إيفانو فرانكيفسك متطابقان تقريبًا ويمكن اعتبارهما مثاليين، بينما في منطقة أمور، تكون عملية تجديد أنسجة العظام والتفاعلات الأيضية أبطأ. يعتمد تواتر وطبيعة المضاعفات على فترة تكيف الفرد في هذه المنطقة. تسمح المؤشرات التي استخدمها: مؤشر الاستجابة الالتهابية (IRI)، ومؤشر الأيض (MI)، ومؤشر التجديد (RI) بتحليل إجمالي التغيرات في المؤشرات المدروسة حتى في الحالات التي لا تتجاوز فيها التغيرات في كل منها المعايير الفسيولوجية. لذلك، فإن استخدام مؤشرات IVR وMI وRI يجعل من الممكن التنبؤ بمسار الكسر وتطور المضاعفات الالتهابية المعدية ووضع خطة علاج للمريض من أجل تحسين العمليات الأيضية ومنع المضاعفات ومراقبة جودة العلاج مع مراعاة خصائص المريض والظروف الخارجية. على سبيل المثال، بالنسبة لمنطقة إيفانو فرانكيفسك، فإن القيم الحرجة للمؤشرات هي: IVR - 0.650، MI - 0.400، RI - 0.400. إذا تم الحصول على أرقام أقل، فإن العلاج التصحيحي ضروري. لا يلزم تحسين التمثيل الغذائي إذا كان IVR> 0.6755، MI> 0.528، RI> 0.550. وقد أثبت المؤلف أنه في مناطق مختلفة قد تختلف قيم المؤشر اعتمادًا على الظروف الطبية الجغرافية والكيميائية الحيوية التي يجب أخذها في الاعتبار عند تحليلها. وبالتالي، فإن هذه القيم في منطقة أمور أقل منها في منطقة إيفانو فرانكيفسك. لهذا السبب ينصح بإجراء تقييم IVR و MI و RI بالاشتراك مع الفحص السريري والإشعاعي للمريض في أول 2-4 أيام بعد الإصابة - لتحديد المستوى الأولي للإمكانات التجديدية ووصف العلاج التصحيحي اللازم، في اليوم 10-12 - لتوضيح العلاج الذي يتم إجراؤه، في اليوم 20-22 - لتحليل نتائج العلاج والتنبؤ بخصائص إعادة التأهيل.
وفقًا للدكتور جي بي روزين، في المناطق التي تعاني من نقص في الطاقة وعدم الراحة، ووجود خلل في توازن المكونات المعدنية وتركيب الأحماض الأمينية للبروتينات خلال فترة التكيف، من الضروري إدراج المنشطات والمكيفات ضمن مجموعة العلاج. ومن بين جميع العوامل الفيزيائية التي استخدمها، كان للإشعاع الليزري التأثير الإيجابي الأبرز.
وبناء على بحثه، يلخص المؤلف التوصيات العملية على النحو التالي:
- من المستحسن استخدام الاختبارات التي تميز ظروف التمثيل الغذائي وعملية الإصلاح: مؤشر الاستجابة الالتهابية (IRI)، مؤشر التمثيل الغذائي (MI)، مؤشر التجديد (RI).
- إذا كان IVR أقل من 0.675، فمن الضروري استخدام المضادات الحيوية العظمية؛ إذا كان IVR أعلى من 0.675، مع التثبيت المناسب وفي الوقت المناسب، لا يكون العلاج بالمضادات الحيوية مناسبًا.
- إذا كانت قيم MI وRI أقل من 0.400، يلزم العلاج الذي يشمل مجموعة من الأدوية والعوامل التي تحفز عملية التمثيل الغذائي للبروتين والمعادن.
- في قيم IVR المنخفضة، يُمنع استخدام الإجراءات الحرارية الموضعية (UHF) حتى يتم حل البؤرة الالتهابية أو تصريفها.
- عند علاج المرضى الذين يعانون من كسور في الفك السفلي في ظروف طبية وجغرافية غير مواتية، وخاصة خلال فترة التكيف، يجب وصف المواد المتكيّفة والمنشطات ومضادات الأكسدة.
- من أجل حل التسلل بسرعة وتقليل مدة الألم، فمن المستحسن استخدام العلاج بالليزر في أول 5-7 أيام بعد الإصابة.
- لتحسين علاج المرضى الذين يعانون من كسر في الفك السفلي وتقليل مدة الاستشفاء، من الضروري تنظيم غرف إعادة التأهيل وضمان الاستمرارية في جميع مراحل العلاج.
بفضل الرعاية الطبية والتخصصية في الوقت المناسب قبل دخول المستشفى، تُعدّ نتائج كسور الفك لدى البالغين إيجابية. على سبيل المثال، تمكّنت VF Chistyakova (1980)، باستخدام مُركّب من مُضادات الأكسدة لعلاج كسور الفك السفلي غير المُعقدة، من تقليل مُدّة إقامة المرضى في المستشفى بمقدار 7.3 يوم/سرير، بينما خفّض VV Lysenko (1993)، عند علاج الكسور المفتوحة، أي تلك المُصابة بوضوح بالبكتيريا الفموية، باستخدام بخاخ رغوة نيتازول داخل الفم، نسبة التهاب العظم والنقي الرضحي بمقدار 3.87 مرة، مما قلّل أيضًا من مُدّة استخدام المُضادات الحيوية. وفقًا لـ KS Malikov (1983)، عند مقارنة الصورة الشعاعية لعملية التجديد الترميمي للفك السفلي مع مؤشرات التصوير الشعاعي التلقائي، تم تحديد نمط محدد في أيض المعادن العظمية: زيادة في شدة إدراج النظير المشع 32 P و 45 Ca في تجديد العظام للفك السفلي التالف مصحوبة بظهور مناطق شعاعية من التكلس في المقاطع الطرفية للشظايا؛ تحدث ديناميكيات امتصاص المواد الصيدلانية المشعة في شكل مرحلتين من أقصى تركيز للمركبات الموسومة 32 P و 45 Ca في منطقة الإصابة. مع شفاء شظايا العظام في كسور الفك السفلي، تزداد درجة شدة إدراج النظائر 32 P و 45 Ca في منطقة الإصابة. يُلاحظ أقصى تركيز للمركبات المشعة العظمية في المقاطع الطرفية للشظايا في اليوم الخامس والعشرين بعد إصابة الفك. يتميز تراكم العناصر الكبرى والصغرى في الأجزاء الطرفية من شظايا الفك السفلي بطابع طوري. تُلاحظ أول زيادة في تركيز المعادن في الأيام 10-25، والثانية في الأيام 40-60. في المراحل اللاحقة من التجديد الترميمي (120 يومًا)، يبدأ أيض المعادن في منطقة الكسر بالاقتراب تدريجيًا من المعايير الطبيعية، وبحلول اليوم 360 يعود إلى حالته الطبيعية تمامًا، وهو ما يتوافق مع عملية إعادة التنظيم النهائي للكالو العظمي الذي يربط شظايا الفك السفلي. وجد الباحث أن المحاذاة التشريحية الصحيحة وفي الوقت المناسب للشظايا وتثبيتها الجراحي الموثوق (مثلًا، بخياطة عظمية) يؤدي إلى التحام عظمي مبكر (25 يومًا) لشظايا الفك السفلي، واستعادة البنية الطبيعية للأنسجة العظمية حديثة التكوين (بعد 4 أشهر). وقد أظهرت دراستها، باستخدام أساليب البحث البيوكيميائية والطيفية، بالمقارنة مع البيانات المورفولوجية والتصوير الشعاعي، أن درجة تشبع البنى الدقيقة للكالو بالمعادن تزداد تدريجيًا مع زيادة نضج النسيج العظمي.
في حالة الاستخدام غير المناسب للعلاج المعقد، قد تحدث المضاعفات الالتهابية المذكورة أعلاه وغيرها (التهاب الجيوب الأنفية، والتهاب المفاصل، والحبيبات المهاجرة، وما إلى ذلك)، وقد تتشكل المفاصل الكاذبة، وقد يحدث تشوه تجميلي للوجه، وقد تحدث اضطرابات في المضغ والكلام، وقد تتطور أمراض أخرى غير التهابية تتطلب علاجًا معقدًا وطويل الأمد.
في حالات كسور الفك المتعددة لدى كبار السن والأفراد المصابين بالخرف، غالبًا ما يتم ملاحظة تأخر الاندماج، والتهاب المفصل الكاذب، والتهاب العظم والنقي، وما إلى ذلك.
في بعض الحالات، يتطلب علاج المضاعفات ما بعد الصدمة استخدام هياكل تقويم العظام المعقدة بما يتناسب مع طبيعة الاضطرابات الوظيفية والتشريحية التجميلية، بالإضافة إلى الجراحات الترميمية (تقويم العظام، وإعادة الكسر وتثبيت العظام، وتقويم المفاصل، وما إلى ذلك).
تشخيص كسر الفك العلوي
غالبًا ما يكون تشخيص كسور الفك العلوي بالأشعة السينية صعبًا للغاية، لأن الأشعة السينية في الإسقاط الجانبي تُظهر تراكب عظمتين فكيتين. لذلك، عادةً ما تُلتقط الأشعة السينية للفك العلوي في إسقاط سهمي واحد فقط (أشعة سينية مسحية)، ويجب الانتباه إلى منحنيات الحافة السنخية الوجنية، والحافة تحت الحجاج، وحواف الجيوب الفكية. يشير انتهاكها (التواءات وتعرجات) إلى وجود كسر في الفك العلوي.
في حالة انفصال الجمجمة والوجه (كسر على طول خط لو فورت الثالث)، يُعدّ التصوير الشعاعي للهيكل العظمي الوجهي في الإسقاط المحوري مفيدًا جدًا في تحديد التشخيص. في السنوات الأخيرة، استُخدم التصوير المقطعي والتصوير الشعاعي البانورامي بنجاح أيضًا.
في السنوات الأخيرة، ظهرت تقنيات تشخيصية (التصوير المقطعي المحوسب، التصوير بالرنين المغناطيسي) تُمكّن من التشخيص المتزامن لأضرار كلٍّ من الجمجمة الوجهية والجمجمة. ولذلك، قسّم ي. رافه وآخرون (1992)، وت. فيليمن، وإي. ماريو (1994) كسور العظام الجبهية، والفك العلوي، والغربالية، ومحجر العين إلى نوعين ونوع فرعي واحد - (1أ). يشمل النوع الأول كسورًا في العظم الجبهي الأنفي الغربالي، والكسور الإنسية الحجاجية دون تلف عظام قاعدة الجمجمة. وفي النوع الفرعي 1أ، يُضاف أيضًا تلف الجدار الإنسي للقناة البصرية وانضغاط العصب البصري.
النوع الثاني: يشمل كسورًا في قاعدة الجمجمة (الجبهية الأنفية الغربالية، والوسطى الحجاجية). في هذه الحالة، تتضرر الأجزاء الداخلية والخارجية من الجمجمة الوجهية والجمجمية مع نزوح داخل الجمجمة للجدار الخلفي للجيب الجبهي، والجزء الأمامي من قاعدة الجمجمة، والجدار العلوي للحجاج، والعظم الصدغي والوتدي، ومنطقة السرج التركي؛ كما تحدث تمزقات في الأم الجافية. يتميز هذا النوع من الإصابات بتسرب السائل النخاعي، وبروز فتقي لأنسجة الدماغ من فجوة الكسر، وتشكل انحناء جانبي مع امتداد المنطقة بين الحجاج، وضغط وتلف العصب البصري.
إن مثل هذا التشخيص التفصيلي لإصابات الوجه والجمجمة المعقدة يسمح بمقارنة شظايا العظام في قاعدة الجمجمة والوجه في وقت واحد بعد 10-20 يومًا من الإصابة، مما يجعل من الممكن تقليل مدة إقامة الضحايا في المستشفى وعدد المضاعفات.
ما الذي يجب فحصه؟
من الاتصال؟
تقديم المساعدة لضحايا صدمات الوجه والفكين
يتضمن علاج مرضى كسور الفك استعادة الشكل والوظيفة المفقودة بأسرع وقت ممكن. يتضمن حل هذه المشكلة المراحل الرئيسية التالية:
- محاذاة الشظايا النازحة،
- تأمينهم في الوضع الصحيح؛
- تحفيز تجديد أنسجة العظام في منطقة الكسر؛
- الوقاية من مختلف أنواع المضاعفات (التهاب العظم والنقي، التهاب المفصل الكاذب، التهاب الجيوب الأنفية الرضحي، التهاب أو خراج الفك العلوي، إلخ).
يجب تقديم الرعاية المتخصصة لكسور الفك في أقرب وقت ممكن (في الساعات الأولى بعد الإصابة)، حيث أن إعادة وضع الشظايا وتثبيتها في الوقت المناسب توفر ظروفًا أكثر ملاءمة لتجديد العظام وشفاء الأنسجة الرخوة التالفة في تجويف الفم، وتساعد أيضًا في إيقاف النزيف الأولي ومنع تطور المضاعفات الالتهابية.
يجب أن يضمن تنظيم مساعدة ضحايا إصابات الوجه والفكين استمرارية الإجراءات الطبية على طول مسار نقل الضحية من موقع الحادث إلى المؤسسة الطبية مع الإخلاء الإلزامي إلى وجهته. وقد يختلف نطاق وطبيعة المساعدة المقدمة تبعًا للوضع في موقع الحادث وموقع المراكز والمؤسسات الطبية.
يتم التمييز بين:
- الإسعافات الأولية، التي يتم تقديمها مباشرة في مكان الحادث، في المراكز الطبية ويتم تنفيذها من قبل الضحايا (بترتيب المساعدة الذاتية أو المتبادلة)، أو أحد المسعفين، أو المدرب الطبي؛
- الرعاية الطبية الأولية التي يقدمها المسعف أو الممرضة وتهدف إلى استكمال تدابير الإسعافات الأولية؛
- الإسعافات الطبية الأولية، والتي يجب تقديمها، إن أمكن، خلال 4 ساعات من لحظة الإصابة؛ ويتم إجراؤها من قبل أطباء غير متخصصين (في مستشفيات المناطق الريفية، وفي المراكز الطبية، ومحطات الإسعاف)؛
- الرعاية الجراحية المؤهلة، والتي يجب تقديمها في المؤسسات الطبية في موعد لا يتجاوز 12-18 ساعة بعد الإصابة؛
- رعاية متخصصة يجب تقديمها في مؤسسة متخصصة خلال يوم واحد من الإصابة. تُعدّ الفترات الزمنية المحددة لتقديم أنواع مختلفة من الرعاية مثالية.
 [ 4 ]، [ 5 ]، [ 6 ]، [ 7 ]، [ 8 ]
[ 4 ]، [ 5 ]، [ 6 ]، [ 7 ]، [ 8 ]
الإسعافات الأولية في مكان الحادث
تعتمد النتائج الإيجابية لعلاج إصابات الوجه والفكين بشكل كبير على جودة الإسعافات الأولية وتوقيتها. لا تتوقف صحة المصاب فحسب، بل أحيانًا حياته، وخاصةً في حالات النزيف أو الاختناق، على حسن تنظيمها. غالبًا ما يكون التفاوت بين نوع المصاب وشدته من أهم سمات إصابات الوجه والفكين. من الضروري توعية السكان بهذه السمة من خلال أنشطة التثقيف الصحي (في منظومة الصليب الأحمر، خلال دورات الدفاع المدني).
ينبغي على الخدمة الطبية أن تولي اهتماما كبيرا للتدريب على تقنيات الإسعافات الأولية، وخاصة للعاملين في تلك الصناعات حيث يكون معدل الإصابات مرتفعا جدا (التعدين والزراعة، الخ).
عند تقديم الإسعافات الأولية لمصاب في الوجه في موقع الحادث، يجب أولاً وضعه في وضعية تمنع الاختناق، أي وضعه على جانبه، مع توجيه رأسه نحو الإصابة أو وجهه لأسفل. ثم وضع ضمادة معقمة على الجرح. في حالة الحروق الكيميائية في الوجه (بسبب الأحماض أو القلويات)، يجب غسل السطح المحروق بالماء البارد فورًا لإزالة بقايا المواد المسببة للحرق.
بعد تقديم الإسعافات الأولية في مكان الحادث (مركز طبي)، يتم إجلاء الضحية إلى محطة الإسعافات الأولية، حيث يتم تقديم الإسعافات الأولية من قبل طاقم طبي متوسط المستوى.
يمكن للعديد من مرضى إصابات الوجه والفكين الوصول بشكل مستقل إلى المراكز الطبية القريبة من موقع الحادث (المراكز الصحية في المصانع والمعامل). أما المصابون الذين لا يستطيعون الحركة بشكل مستقل، فيُنقلون إلى المؤسسات الطبية وفقًا لقواعد الوقاية من الاختناق والنزيف.
يمكن تقديم الإسعافات الأولية لإصابات منطقة الوجه والفكين من قبل العاملين الطبيين متوسطي المستوى الذين يتم استدعاؤهم إلى مكان الحادث.
 [ 9 ]
[ 9 ]
الإسعافات الأولية
كما هو الحال في حالات الطوارئ، تُقدّم المساعدة المنقذة للحياة في موقع الحادث، وفي المراكز الطبية، والمراكز الصحية، ومحطات الإسعاف والولادة. في هذه الحالة، ينبغي أن تُركّز الجهود في المقام الأول على وقف النزيف، ومنع الاختناق، والصدمة.
يجب على العاملين في المجال الطبي من المستوى المتوسط (فني الأسنان، المسعف، القابلة، الممرضة) معرفة أساسيات تشخيص إصابات الوجه، وعناصر الإسعافات الأولية وتفاصيل نقل المرضى.
تعتمد كمية الرعاية قبل دخول المستشفى على طبيعة الإصابة، وحالة المريض، والبيئة التي يتم فيها تقديم هذه الرعاية، ومؤهلات العاملين الطبيين.
يجب على الطاقم الطبي تحديد وقت ومكان وظروف الإصابة، وبعد فحص المصاب، إجراء التشخيص الأولي وتنفيذ عدد من الإجراءات العلاجية والوقائية.
مكافحة النزيف
تُهيئ شبكة الأوعية الدموية الغنية في منطقة الوجه والفكين ظروفًا مواتية للنزيف في إصابات الوجه. قد يحدث النزيف ليس فقط إلى الخارج أو داخل تجويف الفم، بل أيضًا في أعماق الأنسجة (النزيف الكامن).
في حالة النزيف من الأوعية الدموية الصغيرة، يُمكن سد الجرح ووضع ضمادة ضاغطة (إذا لم يُسبب ذلك خطر الاختناق أو نزوح شظايا الفك). تُستخدم ضمادة ضاغطة لوقف النزيف في معظم إصابات منطقة الوجه والفكين. في حالات إصابة الفروع الكبيرة من الشريان السباتي الخارجي (اللساني، الوجهي، الفكي، الصدغي السطحي)، يُمكن إيقاف النزيف المؤقت في حالات الطوارئ باستخدام الضغط بالإصبع.
الوقاية من الاختناق وطرق مكافحته
أولاً، من الضروري تقييم حالة المريض بدقة، مع مراعاة طبيعة تنفسه ووضعيته. في هذه الحالة، قد يُكتشف الاختناق، وقد تختلف آلية حدوثه:
- نزوح اللسان إلى الخلف (خلع)؛
- إغلاق تجويف القصبة الهوائية بواسطة جلطات الدم (الانسداد)؛
- ضغط القصبة الهوائية بواسطة ورم دموي أو نسيج وذمي (تضيق)؛
- إغلاق مدخل الحنجرة بغطاء معلق من الأنسجة الرخوة من الحنك أو اللسان (صمامي)؛
- استنشاق الدم أو القيء أو التربة أو الماء وما إلى ذلك (الشفط).
للوقاية من الاختناق، يجب أن يجلس المريض منحنيًا قليلًا للأمام ورأسه للأسفل. في حالة الإصابات المتعددة الشديدة وفقدان الوعي، يُستلقي على ظهره مع توجيه رأسه نحو الإصابة أو إلى جانبه. إذا سمحت الإصابة بذلك، يُمكن وضع المريض على وجهه للأسفل.
السبب الأكثر شيوعًا للاختناق هو انكماش اللسان، والذي يحدث عند سحق جسم الفك السفلي، وخاصة الذقن، في كسور مزدوجة. من الطرق الفعالة لمكافحة هذا الاختناق (الخلع) تثبيت اللسان برباط حريري أو ثقبه بدبوس أو دبوس شعر. للوقاية من الاختناق الانسدادي، من الضروري فحص تجويف الفم بعناية وإزالة جلطات الدم والأجسام الغريبة والمخاط وبقايا الطعام والقيء.
تدابير مضادة للصدمات
يجب أن تشمل التدابير المذكورة أعلاه في المقام الأول وقف النزيف في الوقت المناسب، والقضاء على الاختناق وتنفيذ التثبيت أثناء النقل.
تشمل مكافحة الصدمة في إصابات منطقة الوجه والفكين مجموعة كاملة من التدابير التي يتم تنفيذها في حالات الصدمة الناجمة عن إصابات في مناطق أخرى من الجسم.
لمنع تفاقم التهاب الجرح، من الضروري استخدام ضمادة شاش معقمة (واقية) (مثل عبوة فردية). تجدر الإشارة إلى أنه في حالة كسور عظام الوجه، يجب عدم شد الضمادة بشدة لتجنب انزلاق الشظايا، خاصةً في حالة كسور الفك السفلي.
يُحظر على العاملين الطبيين ذوي الكفاءات المتوسطة خياطة جروح الأنسجة الرخوة في حال وجود أي إصابات في الوجه. في حالة الجروح المفتوحة في منطقة الوجه والفكين، بما في ذلك جميع كسور الفك داخل قوس الأسنان، يُشترط في هذه المرحلة تقديم المساعدة بإعطاء 3000 وحدة دولية من مصل بيزريدكو المضاد للكزاز.
لتثبيت النقل، يتم تطبيق الضمادات المثبتة - ضمادة الشاش العادية، أو ضمادة تشبه الحبال، أو ضمادة دائرية، أو ضمادة ذقن صلبة، أو ضمادة نقل قياسية تتكون من ضمادة ذقن وغطاء رأس ناعم.
إذا لم يكن لدى الطبيب هذه الوسائل القياسية، فيمكنه استخدام شاش عادي (ضمادة) غطاء أبقراط مع ضمادة شاش من النوع الرافعة؛ ومع ذلك، في الحالات التي يتم فيها نقل المريض لمسافة طويلة إلى مؤسسة متخصصة، يكون من المناسب أكثر تطبيق ضمادة جبسية من النوع الرافعة.
من الضروري ملء استمارة الإحالة إلى المؤسسة الطبية بشكل واضح، مع الإشارة إلى كل ما تم إجراؤه للمريض، والتأكد من طريقة النقل الصحيحة.
إذا كان التاريخ الطبي للمريض يشير إلى فقدان الوعي، فيجب إجراء الفحص والمساعدة والنقل في وضعية الاستلقاء فقط.
يجب أن تتضمن معدات محطة الإسعافات الأولية كل ما يلزم لتقديم الإسعافات الأولية في حالة إصابة الوجه، بما في ذلك تغذية المريض وإرواء عطشه (كوب شرب، إلخ).
في حالة التدفق الجماعي للضحايا (نتيجة للحوادث والكوارث وما إلى ذلك)، فإن إخلائهم ونقلهم بشكل صحيح (من قبل المسعف أو الممرضة) أمر مهم للغاية، أي تحديد ترتيب الإخلاء وتحديد موقف الضحايا أثناء النقل.
 [ 10 ]
[ 10 ]
الإسعافات الأولية
يتم تقديم الإسعافات الطبية الأولية من قبل أطباء المستشفيات الإقليمية والمحلية والريفية والمحلية ومراكز الرعاية الصحية المركزية والمحلية والمدنية وما إلى ذلك.
المهمة الرئيسية في هذه الحالة هي تقديم المساعدة المنقذة للحياة: مكافحة النزيف والاختناق والصدمة، والتحقق من الضمادات التي تم تطبيقها مسبقًا، وإذا لزم الأمر، تصحيحها أو استبدالها.
يتم علاج النزيف بربط أوعية الجرح أو سدها بإحكام. في حالة النزيف الغزير من "تجويف الفم"، والذي لا يمكن إيقافه بالوسائل التقليدية، يجب على الطبيب إجراء عملية جراحية عاجلة لفتح القصبة الهوائية وسد تجويف الفم والبلعوم بإحكام.
إذا ظهرت علامات الاختناق، تُحدد إجراءات العلاج بناءً على السبب. في حالة الاختناق الناتج عن الخلع، يُخاط اللسان. يُؤدي الفحص الدقيق لتجويف الفم وإزالة الجلطات الدموية والأجسام الغريبة إلى استبعاد خطر الاختناق الانسدادي. إذا استمر الاختناق، رغم اتخاذ الإجراءات اللازمة، فيُنصح بإجراء عملية جراحية عاجلة لفتح القصبة الهوائية.
يتم تنفيذ إجراءات مكافحة الصدمة وفقًا للقواعد العامة للجراحة الطارئة.
ثم في حالة كسور الفك يجب وضع ضمادة تثبيت لإجراء عملية تثبيت النقل (المؤقت) وإعطاء المريض شيئاً يشربه بالطريقة المعتادة أو باستخدام كوب شرب مزود بأنبوب مطاطي متصل بالفوهة.
طرق التثبيت المؤقت لشظايا الفك
في الوقت الحاضر، توجد الطرق التالية لتثبيت شظايا الفك مؤقتًا (بالنقل):
- حمالات الذقن؛
- ضمادة جبسية تشبه الحبال أو ضمادة جبسية لاصقة؛
- ربط الفكين باستخدام سلك أو خيط بلاستيكي؛
- مجموعة قياسية وغيرها. على سبيل المثال، الرباط المستمر على شكل رقم ثمانية، الرباط اللساني الشفوي، الرباط Y. Galmosh، الرباط السلكي المستمر وفقًا لـ Stout وRidson وObwegeser وElenk، والذي وصفه Y. Galmosh جيدًا (1975).
يتم تحديد اختيار طريقة التثبيت المؤقت للشظايا من خلال موقع الكسور وعددها والحالة العامة للضحية ووجود أسنان مستقرة بما يكفي لتثبيت الجبيرة أو الضمادة.
في حالة حدوث كسر في الناتئ السنخي للفك العلوي أو السفلي، بعد محاذاة الشظايا، يتم عادة استخدام ضمادة خارجية تشبه الشاش، للضغط على الفك السفلي باتجاه العلوي.
في جميع كسور جسم الفك العلوي، بعد تقليص الشظايا، يتم وضع ملعقة معدنية من نوع AA Limberg على الفك العلوي أو يتم وضع ضمادة تشبه الحبال على الفك السفلي.
إذا لم يكن هناك أسنان في الفك العلوي، يتم وضع بطانة من اللحاء أو الشمع على اللثة.
إذا كان لدى المريض طقم أسنان في فمه، يُستخدم كفواصل بين أقواس الأسنان، ويُوضع ضمادة تشبه الحبال. في الجزء الأمامي من الصفوف السنية البلاستيكية، يجب عمل ثقب باستخدام قاطعة لفوهة كوب الشرب، أو أنبوب التصريف، أو ملعقة الشاي، لضمان قدرة المريض على تناول الطعام.
إذا كان هناك أسنان على كلا الفكين، ففي حالة كسور جسم الفك السفلي، يتم تقوية الشظايا بضمادة رباط بين الفكين، أو حزام قياسي صلب أو جبيرة جبسية، توضع على الفك السفلي وتثبت على قبو الجمجمة.
في حالة الكسور في منطقة النتوءات اللقمية للفك السفلي، يُستخدم رباط فموي أو ضمادة صلبة ذات شد مرن على غطاء رأس المصاب. في حالات كسور النتوءات اللقمية المصحوبة بسوء إطباق (مفتوح)، يُثبّت الفك السفلي بفاصل بين آخر الضروس الكبيرة المتقابلة. في حال عدم وجود أسنان في الفك السفلي المتضرر، يمكن استخدام طقم أسنان مع حمالة صلبة؛ وفي حال عدم وجود طقم أسنان، يُستخدم حزام صلب أو ضمادة شاش دائرية.
في حالة الكسور المشتركة في الفكين العلوي والسفلي، تُستخدم الطرق المذكورة أعلاه لتثبيت الشظايا بشكل منفصل، على سبيل المثال، جبيرة ملعقة راور-أوربانسكايا مع ربط الأسنان في نهايات شظايا الفك السفلي برباط. يجب أن يغطي الرباط سنين من كل شظية على شكل رقم ثمانية. في حال عدم وجود خطر حدوث نزيف داخل الفم، أو انكماش اللسان، أو القيء، وما إلى ذلك، يمكن استخدام حمالة صلبة.
في مرحلة تقديم الإسعافات الأولية، من الضروري تحديد توقيت وطريقة نقل المصاب بدقة، وتحديد غرض الإخلاء إن أمكن. في حال وجود كسور معقدة ومتعددة في عظام الوجه، يُنصح بتقليل عدد "مراحل الإخلاء" إلى الحد الأدنى، وإرسال هؤلاء المرضى مباشرةً إلى أقسام جراحة الوجه والفكين الداخلية في المستشفيات الجمهورية والإقليمية والمحلية (المدن).
في حالة الإصابات المركبة (وخاصةً إصابات الجمجمة)، ينبغي اتخاذ قرار نقل المريض بعناية ودقة وبالتعاون مع الأخصائيين المختصين. في هذه الحالات، يُفضّل استدعاء أخصائيين من مؤسسات إقليمية أو مدنية لاستشارتهم في مستشفى المنطقة الريفية بدلاً من نقل مرضى الارتجاج أو كدمات الدماغ إلى هناك.
إذا كان هناك طبيب أسنان في المستشفى المحلي، فإن الإسعافات الأولية لحالات مثل الضرر غير النافذ للأنسجة الرخوة في الوجه والتي لا تتطلب جراحة تجميلية أساسية، وكسور الأسنان، وكسور العمليات السنخية للفكين العلوي والسفلي، والكسور الفردية غير المعقدة في الفك السفلي دون إزاحة، وكسور عظام الأنف التي لا تتطلب التخفيض، وخلع الفك السفلي الذي تم تخفيضه بنجاح، والحروق الوجهية من الدرجة الأولى والثانية، يمكن استكمالها بعناصر الرعاية المتخصصة.
يجب إدخال المرضى الذين يعانون من إصابات وجهية مصاحبة، وخاصةً إذا كانوا مصابين بارتجاج في المخ، إلى مستشفيات المناطق. عند تحديد نقلهم في الساعات الأولى بعد الإصابة إلى الأقسام المتخصصة، يجب مراعاة الحالة العامة للمريض، ونوع وسيلة النقل، وحالة الطريق، والمسافة إلى المرفق الطبي. ويُعتبر النقل الأنسب لهؤلاء المرضى هو المروحية، وإذا كانت الطرق جيدة، سيارات الإسعاف المتخصصة.
بعد تقديم الإسعافات الأولية في مستشفى المنطقة، يُرسل المرضى الذين يعانون من كسور في الفكين العلوي والسفلي، أو صدمات متعددة في عظام الوجه، ومضاعفات ناتجة عن إصابات موضعية، أو إصابات نافذة وواسعة النطاق في الأنسجة الرخوة، والتي تتطلب جراحة تجميلية أولية، إلى الأقسام المتخصصة في مستشفى المنطقة أو المدينة أو المنطقة. ويُحدد مكان إرسال المريض - إلى مستشفى المنطقة (إن وُجد أطباء أسنان) أو إلى قسم جراحة الوجه والفكين في أقرب مستشفى - بناءً على الظروف المحلية.
الرعاية الجراحية المؤهلة
يُقدّم الجراحون وأطباء الإصابات رعاية جراحية متخصصة في العيادات الخارجية، ومراكز الإصابات، وأقسام الجراحة أو الصدمات في مستشفيات المدن أو المناطق. وتُقدّم هذه الرعاية في المقام الأول للضحايا الذين يحتاجون إليها لأسباب حيوية، مثل المرضى الذين يعانون من أعراض الصدمة، والنزيف، وفقدان الدم الحاد، والاختناق. على سبيل المثال، في حالة استمرار النزيف من الأوعية الدموية الكبيرة في منطقة الوجه والفكين، أو حدوث نزيف في مراحل سابقة، وتعذّر ربط الوعاء النازف بشكل موثوق، يُربط الشريان السباتي الخارجي على الجانب المقابل. في هذه المرحلة من الرعاية، يُقسّم جميع الضحايا الذين يعانون من إصابات في منطقة الوجه والفكين إلى ثلاث مجموعات.
المجموعة الأولى - أولئك الذين يحتاجون فقط إلى مساعدة جراحية (إصابات الأنسجة الرخوة بدون عيوب حقيقية، والحروق من الدرجة الأولى والثانية، وقضمة الصقيع في الوجه)؛ بالنسبة لهم، هذه المرحلة من العلاج هي المرحلة النهائية.
المجموعة الثانية - تلك التي تحتاج إلى علاج متخصص (إصابات الأنسجة الرخوة التي تتطلب جراحة تجميلية؛ تلف عظام الوجه؛ حروق من الدرجة الثالثة والرابعة وقضمة الصقيع في الوجه التي تتطلب علاجًا جراحيًا)؛ بعد الرعاية الجراحية الطارئة، يتم نقلهم إلى مستشفيات الفكين والوجه.
وتشمل المجموعة الثالثة الضحايا غير القابلين للنقل، وكذلك الأفراد الذين يعانون من إصابات مشتركة في مناطق أخرى من الجسم (وخاصة إصابات الدماغ الرضحية)، والتي تعتبر الأكثر شدّة.
من أسباب تكرار العلاج الجراحي للجرح التدخل دون فحص مسبق بالأشعة السينية. في حال الاشتباه في وجود كسور في عظام الوجه، يكون التدخل الجراحي إلزاميًا. تسمح القدرة التجديدية المتزايدة لأنسجة الوجه بإجراء التدخل الجراحي مع الحفاظ على أقصى قدر من الأنسجة.
عند تقديم الرعاية الجراحية المؤهلة لضحايا المجموعة الثانية الذين سيتم إرسالهم إلى مؤسسات طبية متخصصة (في حالة عدم وجود موانع للنقل)، يجب على الجراح:
- لإجراء تخدير مطول لموقع الكسر؛ أو حتى أفضل - تخدير مطول لنصف الوجه بالكامل، إما باستخدام طريقة P. Yu. Stolyarenko (1987): من خلال حقن إبرة تحت حافة العظم على الحافة السفلية للقوس الوجني عند تقاطع العملية الصدغية للعظم الوجني مع العملية الوجني للعظم الصدغي؛
- حقن الجرح بالمضادات الحيوية، وإعطاء المضادات الحيوية داخليا؛
- إجراء أبسط عملية تثبيت للنقل، على سبيل المثال، تطبيق ضمادة نقل قياسية؛
- تأكد من عدم وجود نزيف من الجرح أو اختناق أو خطر الاختناق أثناء النقل؛
- مراقبة إعطاء مصل مضاد الكزاز؛
- ضمان النقل المناسب إلى منشأة طبية متخصصة برفقة طاقم طبي (تحديد نوع النقل وموقف المريض)؛
- يجب الإشارة بوضوح في المستندات المرفقة إلى كل ما تم إجراؤه للمريض.
في الحالات التي توجد فيها موانع لإرسال الضحية إلى مؤسسة طبية أخرى (المجموعة الثالثة)، يتم توفير المساعدة المؤهلة له في القسم الجراحي بمشاركة أطباء الأسنان من المستشفيات أو العيادات، الذين هم ملزمون
ويجب على الجراحين العامين وأطباء الصدمات، بدورهم، أن يكونوا على دراية بأساسيات تقديم المساعدة في حالة إصابة منطقة الوجه والفكين، والالتزام بمبادئ العلاج الجراحي لجروح الوجه، ومعرفة الطرق الأساسية لنقل وتثبيت الكسور.
يجب أن يتم علاج الضحايا الذين يعانون من جروح مشتركة في الوجه ومناطق أخرى في المستشفى الجراحي (طب الصدمات) بمشاركة جراح الفكين والوجه.
إذا كان لدى مستشفى المنطقة قسم لجراحة الوجه والفكين أو عيادة أسنان، فيجب أن يكون رئيس القسم (طبيب الأسنان) مسؤولاً عن حالة وتنظيم رعاية الأسنان المتعلقة بالصدمات في المنطقة. لتسجيل إصابات الوجه والفكين بدقة، يجب على طبيب الأسنان التواصل مع مراكز فيلدشر ومستشفيات المنطقة. بالإضافة إلى ذلك، يجب إجراء تحليل لنتائج علاج مرضى إصابات الوجه الذين عولجوا في مؤسسات المنطقة والمناطق.
يتم تحويل المرضى الذين يعانون من إصابات معقدة في الوجه إلى قسم جراحة الوجه والفكين إذا كانت هناك حاجة إلى جراحة تجميل الأنسجة الرخوة الأولية ويتم استخدام أحدث الطرق لعلاج كسور عظام الوجه بما في ذلك ترقيع العظام الأولية.
الرعاية الطارئة المتخصصة والعلاج المتابعة لكسر الفك العلوي
يتم تقديم هذا النوع من الرعاية في أقسام جراحة الوجه والفكين للمرضى الداخليين في المستشفيات الجمهورية والإقليمية والإقليمية والمدنية، وفي عيادات طب الأسنان الجراحية في الجامعات الطبية ومعاهد البحوث في طب الأسنان، وفي أقسام جراحة الوجه والفكين في معاهد البحوث في طب الصدمات والعظام.
عند إدخال الضحايا إلى قسم القبول في المستشفى، فمن المستحسن تحديد ثلاث مجموعات تصنيفية (وفقًا لـ VI Lukyanenko):
المجموعة الأولى: من يحتاجون إلى إجراءات عاجلة، أو رعاية متخصصة أو مؤهلة في غرفة الملابس أو العمليات: المصابون بجروح في الوجه مع نزيف مستمر من تحت الضمادات أو تجويف الفم؛ المصابون باختناق أو تنفس خارجي غير مستقر، بعد فتح القصبة الهوائية مع ضغط ضيق على تجويف الفم والبلعوم، أو في حالة فاقدي الوعي. يُنقلون أولاً إلى غرفة العمليات أو غرفة الملابس على نقالة.
المجموعة الثانية: من يحتاجون إلى توضيح التشخيص وتحديد الشدة الرئيسية للإصابة. وتشمل هذه المجموعة المصابين بإصابات مشتركة في الفكين والوجه، وأعضاء الأنف والأذن والحنجرة، والجمجمة، وأعضاء الرؤية، وغيرها.
المجموعة الثالثة: من يخضعون للإحالة إلى القسم في الأولوية الثانية. تشمل هذه المجموعة جميع الضحايا الذين لم يُدرجوا في المجموعتين الأوليين.
قبل بدء العلاج الجراحي، يجب فحص المصاب سريريًا وإشعاعيًا. بناءً على البيانات المُحصّلة، يُحدَّد نطاق التدخل الجراحي.
يجب أن يكون العلاج الجراحي، سواء كان مبكرًا أو متأخرًا أو متأخرًا، فوريًا، وإذا أمكن، كاملاً، بما في ذلك الجراحة التجميلية الموضعية على الأنسجة الرخوة وحتى ترقيع عظام الفك السفلي.
كما أشار كلٌّ من أ. أ. سكاجر وتي. أم. لوري (1982)، فإن طبيعة البلاستيما التجديدية (مكونة للعظم، غضروفية، ليفية، مختلطة) تتحدد بالنشاط الأكسجيني الحيوي للأنسجة في منطقة الكسر، والذي يؤثر بدوره على سرعة وجودة تكوين العظم الترميمي، لا سيما من خلال إمداد الدم الموضعي. نتيجةً للإصابة، تحدث دائمًا اضطرابات في الدورة الدموية، إما موضعية (في منطقة الجرح والكسر)، أو إقليمية (في منطقة الوجه والفكين)، أو عامة (صدمة رضحية). وعادةً ما تدوم اضطرابات الدورة الدموية الموضعية والإقليمية لفترة أطول، خاصةً في حالة عدم تثبيت الشظايا وحدوث مضاعفات التهابية. ونتيجةً لذلك، يتشوه رد فعل الأنسجة الترميمي.
مع إمداد المنطقة المتضررة بالدم الكافي، وفي ظل ظروف استقرار الشظية، يحدث تكوين أولي للأنسجة العظمية، يُسمى تكوين الأوعية الدموية. أما في ظل ظروف تجديد الأوعية الدموية غير المواتية، والتي تنشأ غالبًا في ظل غياب الاستقرار في منطقة تقاطع الشظية أو النسيج الضام أو الغضروفي، فيتم تكوين النسيج العظمي المتجدد، أي ما يُعرف بـ"التركيب العظمي الترميمي"، خاصةً في حال عدم محاذاة الشظايا في الوقت المناسب وبشكل صحيح. يتطلب هذا المسار من التجديد الترميمي موارد نسيجية ووقتًا أطول. وقد ينتهي الأمر بالتحام ثانوي لعظم الكسر، ولكن في هذه الحالة، قد يستمر النسيج الضام الندبيّ مع بؤر التهاب مزمن لفترة طويلة أو يبقى دائمًا في منطقة الكسر، مما قد يتجلى سريريًا في شكل تفاقم التهاب العظم والنقي الرضحي.
من وجهة نظر تحسين المجمع الوعائي التجديدي، فإن إعادة وضع وتثبيت شظايا عظام الوجه بشكل مغلق لها ميزة مقارنة بتثبيت العظام المفتوح مع التعرض الواسع لأطراف الشظايا.
ولذلك، تشكل المبادئ التالية أساس العلاج الحديث لكسور العظام:
- مقارنة دقيقة تمامًا للأجزاء؛
- جلب الشظايا على طول سطح الكسر بالكامل إلى وضع اتصال محكم (ملتصقة ببعضها البعض)؛
- تثبيت قوي للأجزاء المعاد وضعها وأسطح تلامسها، مما يزيل أو يزيل تقريبًا أي حركة مرئية بينها طوال الفترة اللازمة للشفاء الكامل للكسر؛
- الحفاظ على حركة المفاصل الصدغية الفكية إذا كان لدى الجراح جهاز لإعادة الوضع خارج الفم وتثبيت أجزاء الفك السفلي.
يضمن هذا التحامًا أسرع لشظايا العظام. ويضمن الالتزام بهذه المبادئ التحامًا أوليًا للكسر، ويسمح بفترات علاج أقصر للمرضى.
إجراءات علاجية عامة ومحلية إضافية للكسور الجديدة المعقدة بسبب الالتهاب
تشمل الرعاية المتخصصة لإصابات الوجه والفكين مجموعة من التدابير الرامية إلى الوقاية من المضاعفات وتسريع تجديد أنسجة العظام (العلاجات الطبيعية، والتمارين الرياضية، والعلاج بالفيتامينات، وغيرها). كما ينبغي تزويد جميع المرضى بالتغذية اللازمة والعناية الفموية المناسبة. في الأقسام الكبيرة، يُنصح بتخصيص أجنحة خاصة لمرضى الإصابات.
في جميع أنواع المساعدة، من الضروري ملء الوثائق الطبية بشكل واضح وصحيح.
تشمل تدابير الوقاية من المضاعفات إعطاء مصل مضاد للكزاز، وإعطاء المضادات الحيوية الموضعية قبل الجراحة، وتعقيم تجويف الفم، وتثبيت الشظايا مؤقتًا (قدر الإمكان). من المهم تذكر أن العدوى في كسور قوس السن قد تحدث ليس فقط مع تمزق الغشاء المخاطي أو تلف الجلد، بل أيضًا في حال وجود بؤر التهابية حول قمة السن في منطقة الكسر أو بالقرب منها.
إذا لزم الأمر، بالإضافة إلى تطبيق ضمادة النقل القياسية، يتم إجراء التثبيت بين الفكين باستخدام ربط الأسنان.
يتم اختيار طريقة التخدير بناءً على الحالة وعدد المرضى الذين يتم إدخالهم. بالإضافة إلى الحالة العامة للمريض، من الضروري مراعاة موقع الكسر وطبيعته، بالإضافة إلى الوقت المتوقع قضاؤه في التثبيت العظمي أو تثبيت العظم. في معظم حالات كسور جسم الفك وفرعه (باستثناء الكسور العالية في الناتئ اللقمي، المصحوبة بخلع رأس الفك السفلي)، يمكن استخدام التخدير الموضعي بالتوصيل والتسلل. يُجرى التخدير التوصيلي بشكل أفضل في منطقة الفتحة البيضاوية (إذا لزم الأمر على كلا الجانبين) لإيقاف ليس فقط الفروع الحسية ولكن أيضًا الفروع الحركية للعصب السفلي. التخدير الموضعي المعزز أكثر فعالية. كما يُستخدم أيضًا الحصار التوصيلي الممتد ومزيجه مع استخدام الكاليبسول بجرعات دون المخدرة.
لتحديد كيفية التعامل مع السنّ الواقع مباشرةً في فجوة الكسر، من الضروري تحديد علاقة جذوره بمستوى الكسر. هناك ثلاثة أوضاع محتملة:
- تمتد فجوة الكسر على طول السطح الجانبي لجذر السن بالكامل - من عنقه إلى فتحة القمة؛
- تقع قمة السن في فجوة الكسر؛
- تمر فجوة الكسر بشكل مائل بالنسبة للمحور الرأسي للسن، ولكن خارج حويصلته السنخية، دون الإضرار باللثة وجدران حويصلة السنخية.
الموضع الثالث للسن هو الأكثر ملاءمة من حيث تشخيص التوحيد (دون تطور مضاعفات التهابية ملحوظة سريريًا) ، والموضع الأول هو الأقل ملاءمة ، لأنه في هذه الحالة يوجد تمزق في الغشاء المخاطي للثة في عنق السن وفجوة كسر واسعة ، مما يتسبب في إصابة حتمية لشظايا الفك بالبكتيريا المسببة للأمراض في تجويف الفم. لذلك ، حتى قبل التثبيت ، من الضروري إزالة الأسنان في الموضع الأول ، وكذلك الأسنان المكسورة أو المخلوعة أو المسحوقة أو المدمرة بسبب التسوس أو المعقدة بسبب التهاب اللب أو التهاب دواعم السن المزمن. بعد خلع السن ، يوصى بعزل منطقة الكسر عن طريق سدادة التجويف بشاش اليودوفورم. يوصي NM Gordiyuk et al. (1990) بسدادة التجاويف بالسلى المحفوظ (في محلول الكلورامين 2٪).
من المهم جدًا تحديد طبيعة البكتيريا الدقيقة في منطقة الكسر وفحص حساسيتها للمضادات الحيوية. يمكن ترك الأسنان السليمة في الموضعين الثاني والثالث في فجوة الكسر، ولكن في هذه الحالة، يجب أن يشمل العلاج المعقد المضادات الحيوية والعلاج الطبيعي. إذا ظهرت خلال هذا العلاج أولى العلامات السريرية للالتهاب في منطقة الكسر، يُعالج السن المتبقي علاجًا تحفظيًا، وتُملأ قنواته الجذرية، وفي حال انسدادها، تُزال.
يمكن أيضًا ترك أساسيات الأسنان والأسنان ذات الجذور غير المتشكلة والأسنان التي لم تنبت بعد (وخاصة الأضراس الثالثة) في حالة عدم وجود التهاب حولها في منطقة الكسر بشكل مشروط، لأنه، كما تُظهر تجربتنا وملاحظات مؤلفين آخرين، فإن الرفاهية في منطقة الأسنان المتروكة في فجوة الكسر، والتي تم تحديدها سريريًا في يوم خروج المريض من المستشفى، غالبًا ما تكون خادعة وغير مستقرة، وخاصة في الأشهر الثلاثة إلى التسعة الأولى بعد الإصابة. ويفسر ذلك حقيقة أن لب الأسنان ذات الجذرين الموجودة في منطقة الكسر، مصحوبًا بتلف في حزمة الأعصاب الوعائية السفلية، يخضع أحيانًا لتغيرات التهابية ضمورية عميقة تنتهي بالنخر. عندما تتلف حزمة الأعصاب الوعائية للسن ذي الجذر الواحد، تُلاحظ تغيرات نخرية في اللب في معظم الحالات.
وفقًا لبيانات من باحثين مختلفين، لا يُمكن الحفاظ على الأسنان في فجوة الكسر إلا لدى 46.3% من المرضى، بينما يُصاب الباقون بالتهاب دواعم السن، وارتشاف العظم، والتهاب العظم والنقي. في الوقت نفسه، تتمتع بقايا الأسنان والأسنان ذات الجذور غير المكتملة، المحفوظة بشرط عدم وجود أي علامات التهاب، بقدرة عالية على البقاء: بعد تثبيت الشظايا بشكل موثوق، تستمر الأسنان في النمو بشكل طبيعي (97%) وتنبت في الوقت المناسب، وتعود الاستثارة الكهربائية لللب إلى طبيعتها على المدى الطويل. تموت الأسنان التي تُعاد زراعتها في فجوة الكسر في المتوسط لدى نصف المرضى.
في حال وجود، بالإضافة إلى تلف منطقة الوجه والفكين، ارتجاج أو إصابة دماغية، أو خلل في وظائف الجهاز الدوري والجهاز التنفسي والجهاز الهضمي، وما إلى ذلك، تُتخذ الإجراءات اللازمة ويُوصف العلاج المناسب. وغالبًا ما يستدعي الأمر استشارة أخصائيين مختلفين.
بسبب الترابط التشريحي بين عظام الجمجمة والوجه، تتأثر جميع هياكل الجزء القحفي من الجمجمة في حالة تعرض منطقة الوجه والفكين لصدمة. عادةً ما تتجاوز قوة العامل المؤثر في شدتها حدود مرونة ومتانة عظام الوجه الفردية. في مثل هذه الحالات، تتضرر الأجزاء المجاورة والعميقة من الوجه، وحتى الجزء القحفي من الجمجمة.
من سمات إصابات الوجه والدماغ المشتركة إمكانية حدوث تلف دماغي حتى بدون ضربة على جزء الدماغ من الجمجمة. تنتقل القوة الصادمة التي تسببت في كسر عظم الوجه مباشرة إلى الدماغ المجاور، مسببةً تغيرات عصبية ديناميكية، ومرضية، وهيكلية بدرجات متفاوتة. لذلك، قد يحدث تلف مشترك في منطقة الوجه والفكين والدماغ نتيجة اصطدام عامل صادم بجزء الوجه من الجمجمة فقط، أو بجزئي الوجه والدماغ في آن واحد.
سريريًا، تتجلى إصابة الدماغ القحفية المغلقة بأعراض دماغية عامة وموضعية. تشمل الأعراض الدماغية العامة فقدان الوعي، والصداع، والدوار، والغثيان، والتقيؤ، وفقدان الذاكرة، بينما تشمل الأعراض الموضعية خللًا في الأعصاب القحفية. يحتاج جميع المرضى الذين لديهم تاريخ من الارتجاج إلى علاج معقد لدى جراح أعصاب أو طبيب أعصاب. وللأسف، لا يُشخَّص الارتجاج المصحوب بصدمة عظام الوجه عادةً إلا في الحالات التي تظهر فيها أعراض عصبية واضحة.
مضاعفات كسر الفك والوقاية والعلاج
يمكن تقسيم جميع المضاعفات الناجمة عن كسور الفك إلى عامة ومحلية، التهابية وغير التهابية؛ ومن حيث الوقت يتم تقسيمها إلى مبكرة وبعيدة (متأخرة).
تشمل المضاعفات المبكرة الشائعة اضطرابات في الحالة النفسية والعاطفية والعصبية، وتغيرات في الدورة الدموية وغيرها من الأجهزة. ويتولى جراحو الوجه والفكين، بالتعاون مع الأخصائيين ذوي الصلة، الوقاية من هذه المضاعفات وعلاجها.
ومن بين المضاعفات المحلية المبكرة، الأكثر شيوعا هي خلل في جهاز المضغ (بما في ذلك المفاصل الصدغية الفكية)، والتهاب العظم والنقي الرضحي (في 11.7٪ من الضحايا)، وتقيح الأورام الدموية، والتهاب العقد اللمفاوية، والتهاب المفاصل، والخراجات، والتهاب الجيوب الأنفية، والتأخر في توحيد الشظايا، وما إلى ذلك.
لمنع المضاعفات العامة والمحلية المحتملة، فمن المستحسن إجراء حصار الجيب السباتي والعصبي الثلاثي التوائم باستخدام نوفوكايين، مما يسمح بإيقاف المناطق الانعكاسية خارج الدماغ، مما يؤدي إلى تطبيع ديناميكيات السائل النخاعي والتنفس والدورة الدموية الدماغية.
يُجرى حصار العصب الثلاثي التوائم الودي وفقًا لطريقة م. ب. زاكوف المعروفة. يُجرى حصار الجيب السباتي على النحو التالي: تُوضع وسادة أسفل ظهر المصاب وهو مستلقٍ على ظهره، عند مستوى لوحي الكتف، بحيث يكون الرأس مائلًا قليلًا للخلف ومُدارًا في الاتجاه المعاكس. تُحقن إبرة على طول الحافة الداخلية للعضلة القصية الترقوية الخشائية، على بُعد 1 سم أسفل مستوى الحافة العلوية لغضروف الغدة الدرقية (بروز الجيب السباتي). مع تقدم الإبرة، يُحقن نوفوكايين. عند ثقب لفافة الحزمة العصبية الوعائية، يتم التغلب على مقاومة معينة ويُشعر بنبض الجيوب السباتية. يُحقن 15-20 مل من محلول نوفوكايين 0.5%.
ونظراً لارتفاع خطر الإصابة بالمضاعفات الإنتانية لدى المرضى الذين يعانون من تلف في منطقة الوجه والفكين والدماغ ومناطق أخرى من الجسم، فمن الضروري وصف جرعات كبيرة من المضادات الحيوية (بعد إجراء اختبار داخل الجلد للتحمل الفردي) بالفعل في اليوم الأول بعد دخول المستشفى.
في حال حدوث مضاعفات في الجهاز التنفسي (والتي غالبًا ما تكون سببًا للوفاة لدى هؤلاء المرضى)، يُنصح بالعلاج الهرموني والمراقبة الديناميكية بالأشعة السينية (بمشاركة أخصائيين مختصين). يجب أن يقدم جراح الوجه والفكين رعاية متخصصة لهؤلاء المرضى فورًا بعد إخراج المصابين من الصدمة، على ألا يتجاوز ذلك 24-36 ساعة بعد الإصابة.
تُسهم عوامل سلبية محلية وعامة مُختلفة (مثل التهاب تجويف الفم وتسوس الأسنان، وسحق الأنسجة الرخوة، والورم الدموي، وعدم ثبات التثبيت، وإرهاق المريض نتيجةً لاضطراب التغذية الطبيعية، والإجهاد النفسي والعاطفي، وخلل الجهاز العصبي، وغيرها) في حدوث الالتهابات. لذلك، يُعدّ تحفيز عملية شفاء كسر الفك من أهمّ النقاط في علاج المُصاب، وذلك من خلال تعزيز قدرة جسم المريض على التجدد ومنع تكون طبقات التهابية في منطقة الكسر.
في السنوات الأخيرة، ونتيجةً لزيادة مقاومة عدوى المكورات العنقودية للمضادات الحيوية، ازداد عدد المضاعفات الالتهابية في إصابات عظام الوجه. ويحدث أكبر عدد من المضاعفات الالتهابية في الكسور الموضعية في منطقة زاوية الفك السفلي. ويُفسر ذلك بانقباض عضلات المضغ الواقعة على جانبي منطقة الكسر انعكاسيًا، فتخترق الفجوة وتنضغط بين الشظايا. ونتيجةً لالتحام الغشاء المخاطي للثة في منطقة زاوية الفك السفلي بإحكام مع سمحاق الناتئ السنخي، وتمزقه عند أدنى حركة للقطع، تتشكل بوابات دخول مفتوحة باستمرار للعدوى، تدخل من خلالها الكائنات الدقيقة المسببة للأمراض، واللعاب، والخلايا الظهارية المتقشرة، وكتل الطعام إلى الفجوة العظمية. أثناء حركات البلع، تنقبض ألياف العضلات التي تضغط عليها الشظايا، مما يؤدي إلى تدفق نشط للعاب إلى عمق الفجوة العظمية.
إن الدليل على زيادة التهاب العظام والأنسجة الرخوة عادة ما يكون عبارة عن احتقان الجلد سريع التطور، والألم، والتسلل، وما إلى ذلك.
يتم تسهيل تطور المضاعفات من خلال عوامل مثل التهاب دواعم السن (في 14.4٪ من الضحايا)، والتأخر في دخول المستشفى وتوفير الرعاية المتخصصة في الوقت المناسب، والتقدم في سن المرضى، ووجود أمراض مصاحبة مزمنة، والعادات السيئة (إدمان الكحول)، وانخفاض تفاعل الجسم، والتشخيص غير الصحيح واختيار طريقة العلاج، وخلل في الجهاز العصبي المحيطي الناتج عن الكسر (تلف فروع العصب الثلاثي التوائم)، إلخ.
العامل المهم الذي يؤخر تثبيت شظايا الفك هو التهاب العظم والنقي الرضحي، والذي يحدث، إلى جانب العمليات الالتهابية الأخرى، بشكل خاص في الحالات التي تم فيها إعادة وضع وتثبيت الشظايا في مرحلة لاحقة.
من الضروري مراعاة أن أي إصابة تسبب رد فعل التهابي حول الجرح. بغض النظر عن نوع العامل المضر (فيزيائي، كيميائي، بيولوجي)، فإن الآليات المسببة للأمراض لعملية الالتهاب النامية هي نفسها وتتميز بانتهاك حالة الدورة الدموية الدقيقة وعمليات الأكسدة والاختزال وعمل الكائنات الدقيقة في الأنسجة التالفة. في حالة الإصابات، يكون التلوث البكتيري للجرح أمرًا لا مفر منه. تعتمد شدة العملية الالتهابية القيحية على خصائص العامل المُعدي، والحالة المناعية الحيوية لجسم المريض وقت إدخال العامل الممرض، ودرجة الاضطرابات الوعائية والأيضية للأنسجة في موقع الإصابة. تنخفض مقاومة الأنسجة التالفة للعدوى القيحية بشكل حاد، ويتم خلق ظروف لتكاثر العامل الممرض وظهور خصائصه المسببة للأمراض، مما يسبب رد فعل التهابي وله تأثير مدمر على الأنسجة.
في موقع تأثير العامل المُضر، تُهيأ الظروف المثلى لتنشيط الإنزيمات المُحللة للبروتينات المُفرزة من الكائنات الدقيقة والأنسجة المُصابة وكريات الدم البيضاء، وتكوين وسطاء مُحفزين للالتهاب - الهيستامين، والسيروتونين، والكينينات، والهيبارين، والبروتينات المُنشَّطة، وغيرها - مما يُسبب اضطراب الدورة الدموية الدقيقة، والتبادل عبر الشعيرات الدموية، وتخثر الدم. تُساهم بروتيازات الأنسجة، وهي نواتج النشاط الميكروبي، في اضطراب عمليات الأكسدة والاختزال، وفصل تنفس الأنسجة.
ويؤدي التراكم الناتج عن المنتجات غير المؤكسدة وتطور الحماض النسيجي إلى اضطرابات ثانوية في الديناميكا الدموية الدقيقة في موقع الإصابة وتطور نقص الفيتامينات الموضعي.
يتم ملاحظة أضرار شديدة بشكل خاص في عمليات تجديد الأنسجة عندما يحدث نقص فيتامين سي فيها، مما يؤدي إلى تثبيط تخليق الكولاجين في النسيج الضام وشفاء الجروح؛ في هذه الحالة، يتم تقليل محتوى فيتامين سي بشكل كبير في الحبيبات المترهلة للجروح المصابة.
في أي إصابة، يلعب التفاعل المرقئ دورًا مهمًا في الحد من العملية الالتهابية، حيث أن تكوين طبقة الفيبرين وترسب المواد السامة والكائنات الدقيقة على سطحها يمنع انتشار العملية المرضية بشكل أكبر.
وهكذا، مع المضاعفات القيحية للإصابات، تحدث سلسلة مترابطة من العمليات المرضية التي تعزز انتشار العدوى وتمنع التئام الجروح. لذلك، فإن الاستخدام المبكر لمختلف الأدوية النشطة بيولوجيًا ذات التأثيرات المضادة للالتهابات، والمضادة للميكروبات، ومضادة لنقص الأكسجين، والمحفزة للعمليات الإصلاحية، مبرر من الناحية المرضية، وذلك للحد من المضاعفات القيحية وزيادة فعالية العلاج المعقد.
أجرى معهد كييف لأبحاث جراحة العظام التابع لوزارة الصحة في أوكرانيا أبحاثًا حول آلية عمل المواد النشطة بيولوجيًا وأوصى باستخدام الأمبين والغالاسكوربين والكالانشو والبروبوليس في الأمراض الالتهابية القيحية.
بخلاف مثبطات التحلل البروتيني الطبيعية (تراسيلول، كونتريكال، إينيبرول، تسالول، جوردوكس، بانتريبين)، يخترق أمبين بسهولة جميع أغشية الخلايا، ويمكن استخدامه موضعيًا كمحلول 1%، وريديًا أو عضليًا بجرعة 250-500 ملغ كل 6-8 ساعات. يُفرز الدواء دون تغيير خلال 24 ساعة عن طريق الكلى. عند استخدامه موضعيًا، يتغلغل جيدًا في الأنسجة، ويُحيّد تمامًا انحلال الفيبرين النسيجي للأنسجة التالفة خلال 10-15 دقيقة.
في حالات المضاعفات الالتهابية القيحية لكسور الفك، يُستخدم الأموكسيكلاف بنجاح، وهو مزيج من حمض الكلافولانيك والأموكسيسيلين، ويُعطى عن طريق الوريد بجرعة 1.2 غرام كل 8 ساعات أو عن طريق الفم بجرعة 375 ملغ 3 مرات يوميًا لمدة 5 أيام. للمرضى الذين خضعوا لجراحة اختيارية، يُوصف الدواء عن طريق الوريد بجرعة 1.2 غرام مرة واحدة يوميًا أو عن طريق الفم بالجرعات نفسها.
يتجاوز النشاط البيولوجي للغالاسكوربين بشكل ملحوظ نشاط حمض الأسكوربيك، وذلك بفضل احتوائه على مواد ذات نشاط فيتامين ب (بوليفينول). يعزز الغالاسكوربين تراكم حمض الأسكوربيك في الأعضاء والأنسجة، ويزيد من سماكة جدار الأوعية الدموية، ويحفز التئام الجروح، ويسرع تجديد أنسجة العضلات والعظام، وينظم عمليات الأكسدة والاختزال. يُستخدم الغالاسكوربين عن طريق الفم بجرعة غرام واحد 4 مرات يوميًا؛ وموضعيًا - في محاليل طازجة بتركيز 1-5% أو على شكل مرهم بتركيز 5-10%.
يحتوي البروبوليس على 50-55% من الراتنجات النباتية، و30% من الشمع، و10-18% من الزيوت العطرية؛ ويشمل أنواعًا مختلفة من البلسم، ويحتوي على حمض السيناميك والكحول، والتانينات؛ وهو غني بالعناصر الدقيقة (النحاس، والحديد، والمنجنيز، والزنك، والكوبالت، إلخ)، والمواد المضادة للبكتيريا، وفيتامينات المجموعات B وE وC وPP وP وبروفيتامين A؛ وله تأثير مسكن للألم. تأثيره المضاد للبكتيريا هو الأكثر وضوحًا. وقد ثبتت خصائص البروبوليس المضادة للميكروبات فيما يتعلق بعدد من الكائنات الحية الدقيقة موجبة الجرام وسالبة الجرام المسببة للأمراض، في حين لوحظت قدرته على زيادة حساسية الكائنات الحية الدقيقة للمضادات الحيوية، وتغيير الخصائص المورفولوجية والثقافية والصبغية لسلالات مختلفة. تحت تأثير البروبوليس، يتم تطهير الجروح بسرعة من الغطاء القيحي والنخر. يتم استخدامه على شكل مرهم (33 جرام من البروبوليس و 67 جرام من اللانولين) أو تحت اللسان - على شكل أقراص (0.01 جرام) 3 مرات يوميًا.
يُنصح أيضًا باتخاذ تدابير أخرى للوقاية من المضاعفات الالتهابية وتحفيز تكوين العظام. وفيما يلي بعض منها:
- إعطاء المضادات الحيوية (مع مراعاة حساسية البكتيريا الدقيقة) في الأنسجة الرخوة المحيطة بمنطقة الكسر المفتوح، بدءًا من اليوم الأول للعلاج. يُقلل الإعطاء الموضعي للمضادات الحيوية من عدد المضاعفات بأكثر من خمسة أضعاف. عند إعطاء المضادات الحيوية في مرحلة لاحقة (من اليوم السادس إلى التاسع وما بعده)، لا ينخفض عدد المضاعفات، بل يُسرّع القضاء على الالتهاب المُتطور.
- الإعطاء العضلي للمضادات الحيوية إذا لزم الأمر (زيادة التسلل، ارتفاع درجة حرارة الجسم، وما إلى ذلك).
- العلاج الموضعي بالموجات فوق الصوتية من اليوم الثاني إلى اليوم الثاني عشر من لحظة الإصابة (10-12 دقيقة يوميًا)، والإشعاع العام بالكوارتز من اليوم الثاني والثالث (حوالي 20 إجراء)، والكهرباء كلوريد الكالسيوم على منطقة الكسر - من اليوم الثالث عشر والرابع عشر حتى نهاية العلاج (ما يصل إلى 15-20 إجراء).
- يعتبر تناول الفيتامينات المتعددة ومحلول كلوريد الكالسيوم بنسبة 5% عن طريق الفم (ملعقة كبيرة ثلاث مرات يوميًا مع الحليب)؛ وحمض الأسكوربيك والثيامين مفيدًا بشكل خاص.
- من أجل تسريع توحيد الشظايا، يوصي OD Nemsadze (1991) بالاستخدام الإضافي للأدوية التالية: الستيرويدات الابتنائية (على سبيل المثال، نيروبول لكل قرص، قرص واحد 3 مرات في اليوم لمدة 1-2 شهر، أو ريتابوليل 50 مجم عضليًا مرة واحدة في الأسبوع لمدة شهر واحد)؛ محلول فلوريد الصوديوم 1٪، 10 قطرات 3 مرات في اليوم لمدة 2-3 أشهر؛ محلل البروتين (هيدرولايسين، محلل الكازين) لمدة 10-20 يومًا.
- من أجل تقليل تشنج الأوعية الدموية في منطقة الكسر (والذي، وفقًا لـ AI Elyashev (1939)، يستمر لمدة 1-1.5 شهرًا ويمنع تكوين العظام)، وكذلك لتسريع توحيد الشظايا، يقترح OD Nemsadze (1985) الإعطاء العضلي للأدوية المضادة للتشنج (gangleron، dibazol، papaverine، trental، إلخ) بعد 3 أيام من الإصابة لمدة 10-30 يومًا.
- إعطاء الليزوزيم عن طريق العضل بجرعة 100-150 ملغ مرتين يوميا لمدة 5-7 أيام.
- استخدام مجموعة من مضادات الأكسدة (أسيتات توكوفيرول، فلاكومين، حمض الأسكوربيك، السيستين، مستخلص الإليوثيروكوكس أو الأسيمين).
- تطبيق خفض حرارة الجسم الموضعي وفقًا للتقنية التي وصفها AS Komok (1991)، بشرط استخدام جهاز خاص لخفض حرارة الجسم الموضعي في منطقة الوجه والفكين؛ يسمح بالحفاظ على نظام درجة حرارة الأنسجة المصابة، بما في ذلك عظم الفك السفلي، في نطاق +30 درجة مئوية - +28 درجة مئوية؛ بفضل التبريد المتوازن للأنسجة باستخدام الغرف الخارجية والداخلية للفم، يمكن خفض درجة حرارة سائل التبريد المتداول إلى +16 درجة مئوية، مما يجعل الإجراء جيد التحمل ويسمح باستمراره لفترة طويلة. يشير AS Komok إلى أن خفض درجة حرارة الأنسجة الموضعية في منطقة الكسر في الفك السفلي إلى مستويات: +28 درجة مئوية على الجلد، +29 درجة مئوية على الغشاء المخاطي للخد، +29.5 درجة مئوية على الغشاء المخاطي للناتئ السنخي للفك السفلي - يساعد على تطبيع تدفق الدم، والقضاء على الاحتقان الوريدي والتورم، ويمنع تطور النزيف والأورام الدموية، ويزيل ردود الفعل المؤلمة. انخفاض حرارة الأنسجة الطبقي والموحد والمعتدل في وضع التبريد من +30 درجة مئوية إلى +28 درجة مئوية لمدة 10-12 ساعة القادمة بعد تثبيت الفك المزدوج بالاشتراك مع الأدوية يسمح بتطبيع تدفق الدم في الأنسجة بحلول اليوم الثالث، والقضاء على تفاعلات درجة الحرارة والظواهر الالتهابية، ويسبب تأثير مسكن واضح.
في الوقت نفسه، يؤكد AS Komok أيضًا على تعقيد هذه الطريقة، حيث وفقًا لبياناته، فإن مجموعة من الطرق الكهربية الفيزيولوجية فقط، بما في ذلك قياس الحرارة الكهربائية، والريوجرافيا، وقياس الروماتيزم الكهربائي، والكهرباء الألمية، تسمح بتقييم موضوعي إلى حد ما لتدفق الدم وتبادل الحرارة والتعصيب في الأنسجة المصابة وديناميكيات التغيرات في هذه المؤشرات تحت تأثير العلاج.
وفقًا لـ VP Korobov وآخرون (1989)، يُمكن تصحيح التغيرات الأيضية في الدم في كسور الفك السفلي إما باستخدام مادة فيراميد أو (وهو أكثر فعالية) باستخدام مادة الكوأميد، التي تُعزز التحام شظايا العظام بشكل أسرع. في حالة التهاب العظم والنقي الرضحي الحاد، يُفتح الخراج وتُغسل فجوة الكسر؛ كما يُنصح بالعلاج الذاتي الجزئي - إعادة ضخ الدم المُشعع بالأشعة فوق البنفسجية من 3 إلى 5 مرات، إلى جانب العلاج المطهر المضاد للالتهابات وفقًا للمخطط المُتعارف عليه. في مرحلة الالتهاب المزمن، يُنصح بتنشيط تجديد العظام وفقًا للمخطط التالي: ليفاميزول (150 ملغ فمويًا مرة واحدة يوميًا لمدة 3 أيام؛ فاصل زمني بين الدورات 3-4 أيام؛ هناك 3 دورات من هذا القبيل)، أو حقن تي-أكتيفين تحت الجلد (0.01٪، 1 مل لمدة 5 أيام)، أو التعرض لليزر هيليوم نيون على النقاط النشطة بيولوجيًا في الوجه والرقبة (10-15 ثانية لكل نقطة بقوة تدفق ضوء لا تزيد عن 4 ميلي واط لمدة 10 أيام). بعد ظهور التصلب في منطقة الكسر، وُصف العلاج الميكانيكي بجرعات وتأثيرات بيولوجية عامة أخرى. ووفقًا للمؤلفين، يتم تقليل مدة العلاج في المستشفى بمقدار 10-12 يومًا، والإعاقة المؤقتة بمقدار 7-8 أيام.
تم اقتراح العديد من الوسائل والطرق الأخرى للوقاية من التهاب العظم والنقي الرضحي في الفكين أو علاجه، مثل معلق العظام منزوعة المعادن، ورذاذ نيتازول، وسموم المكورات العنقودية مع الدم الذاتي، والشفط بالتفريغ لمحتويات فجوة الكسر، وشطف جرح العظم تحت الضغط بتيار من محلول ديوكسيدين 1%؛ والعلاج المناعي التصحيحي. أفاد EA Karasyunok (1992) أنه وزملاؤه قد درسوا تجريبيًا وأثبتوا سريريًا جدوى استخدام محلول أسيمين 25% عن طريق الفم بجرعة 20 مل مرتين يوميًا لمدة 10-14 يومًا، بالإضافة إلى سبر منطقة الكسر بجهاز UPSK-7N في وضع غير مستقر مستمر، وإدخال محلول 10% من هيدروكلوريد لينكومايسين عن طريق الرحلان الكهربائي. وأدى استخدام هذه التقنية إلى انخفاض المضاعفات من 28% إلى 3.85% وانخفاض العجز المؤقت بمقدار 10.4 أيام.
ر. 3. أوغونوفسكي، آي. إم. غوت، أو. إم. سيري، آي. يا. لومنيتسكي (1997) يُوصون باستخدام زراعة الخلايا زينو-بريفوتو في علاج كسور الفك طويلة الأمد غير الملتئمة. لهذا الغرض، يُوضع معلق من خلايا نخاع العظم الميتة من أجنة عمرها 14 يومًا في فجوة الكسر. في اليومين 12-14، لاحظ الباحثون سماكة في نسيج الكالس العظمي السمحاقي، وفي اليومين 20-22، بدأ التحام الكسر بشكل مستقر، والذي لم يلتئم خلال 60 يومًا من التثبيت. تُغني هذه الطريقة عن التدخلات الجراحية المتكررة.
تزخر الأدبيات المحلية والأجنبية بمقترحات أخرى، والتي للأسف لا تتوفر حاليًا إلا للأطباء العاملين في العيادات المجهزة تجهيزًا جيدًا بالمعدات والأدوية اللازمة. ولكن يجب على كل طبيب أن يتذكر أن هناك وسائل أخرى أكثر سهولة للوقاية من المضاعفات في علاج كسور عظام الوجه. على سبيل المثال، لا ينبغي إغفال أن إجراءً بسيطًا مثل الرحلان الكهربائي لكلوريد الكالسيوم (إدخال محلول 40% من القطب الموجب بتيار يتراوح بين 3 و4 مللي أمبير) يعزز الضغط السريع للكالو العظمي المتشكل. في حالة حدوث مضاعفات كسر بسبب الالتهاب، يُنصح، بالإضافة إلى العلاج بالمضادات الحيوية، باستخدام حصار الكحول والنوفوكايين (محلول 0.5% من النوفوكايين في كحول 5%). يسمح العلاج المركب وفقًا للمخطط الموصوف بتقليل مدة تثبيت الشظية بمقدار 8-10 أيام، وفي حالة الكسور المعقدة بسبب العملية الالتهابية - بمقدار 6-8 أيام.
لاحظنا انخفاضًا ملحوظًا في مدة الاستشفاء عند إدخال 0.2 مل من مصل الخلايا العظمية السامة (محفز الخلايا) في محلول كلوريد الصوديوم متساوي التوتر (مخفف بنسبة 1:3) إلى منطقة الكسر. أُعطي المصل في اليوم الثالث والسابع والحادي عشر بعد الإصابة.
يوصي بعض المؤلفين بإدراج العلاج بالميكروويف والموجات فوق الصوتية مع الأشعة فوق البنفسجية العامة والكهرباء كلوريد الكالسيوم في العلاج المعقد لتسريع توحيد شظايا الفك، ويوصي VP Pyurik (1993) باستخدام حقن شظايا خلايا نخاع العظم للمريض (بمعدل 1 مم3 من الخلايا لكل 1 سم2 من سطح كسر العظم).
بناءً على آلية تطور المضاعفات الالتهابية للكسور في منطقة زوايا الفك السفلي، يتطلب الوقاية منها تثبيت شظايا العظام في أسرع وقت ممكن، بالتزامن مع العلاج الدوائي المضاد للالتهابات. على وجه الخصوص، بعد معالجة تجويف الفم بمحلول الفوراسيلين (1:5000)، يجب إجراء تخدير ارتشاحي في منطقة الكسر بمحلول نوفوكايين 1% (من جانب الجلد)، وبعد التأكد من دخول الإبرة في فجوة الكسر (يدخل الدم إلى المحقنة ويدخل المخدر إلى الفم)، يُغسل محتويات الفجوة مرارًا وتكرارًا (بمحلول الفوراسيلين) إلى تجويف الفم عبر الغشاء المخاطي التالف (إل إم فارتانيان).
قبل تثبيت شظايا الفك باستخدام الربط بين الفكين الصلب (الشد) أو طريقة تثبيت العظم الأقل صدمة (عبر الجلد) باستخدام سلك كيرشنر، يُنصح بحقن الأنسجة الرخوة في منطقة كسر زاوية الفك السفلي بمحلول مضاد حيوي واسع الطيف. يُنصح بعدم إحداث صدمة أشد (مثل كشف زاوية الفك وخياطة العظم)، إذ يُساهم ذلك في تفاقم العملية الالتهابية التي بدأت.
في حالة تطور التهاب العظم والنقي الرضحي، وبعد استئصال المفصل، يمكن تثبيت الكسر بدبوس معدني يُدخل عبر البؤرة (عبر فجوة الكسر)، ولكن تثبيت شظايا الفك السفلي بأجهزة ضغط خارجية خارج البؤرة يُعدّ أكثر فعالية، حيث تضمن هذه الأجهزة، في الكسور المتفاقمة بالتهاب العظم والنقي الرضحي (في المرحلة الحادة من المرض)، تثبيتها ضمن الإطار الزمني المعتاد (لا يتجاوز فترة التئام الكسور الحديثة)، وتساعد على إيقاف العملية الالتهابية، حيث يتم الضغط دون تدخل أولي في الآفة. يسمح تثبيت الشظايا خارج البؤرة بالتدخل الجراحي اللازم مستقبلاً (فتح خراج، أو وضع فلغمون، أو إزالة المفصلات، إلخ) دون الإخلال بالتثبيت.
التهاب العظم والنقي الرضحي غالبًا ما يكون بطيئًا، ولا يؤثر بشكل كبير على الحالة العامة للمريض. يرتبط التورم طويل الأمد للأنسجة الرخوة في منطقة الكسر بالاحتقان، وتفاعل السمحاق، وتسلل العقد اللمفاوية. يحدث رفض العظام المنفصلة من فجوة الكسر ببطء؛ وعادةً ما يكون حجمها ضئيلًا (عدة مليمترات). من الممكن حدوث تفاقمات دورية لالتهاب العظم والنقي، والتهاب السمحاق، والتهاب العقد اللمفاوية، مع تكوّن خراجات حول الفك السفلي، وخراجات فلغمونية، وخراجات فلغمونية. في هذه الحالات، من الضروري تشريح الأنسجة لإخراج القيح، وتصريف الجرح، ووصف المضادات الحيوية.
في المرحلة المزمنة من التهاب العظم والنقي، يُنصح باستخدام تقريب ضغطي لشظايا الفك، أو وصف دواء بنتوكسيل 0.2-0.3 غرام 3 مرات يوميًا لمدة 10-14 يومًا (بعد تجبير الأسنان وتثبيت العظم عبر الجلد)، أو حقن 2-3 مل من معلق مسحوق عظم الجنين المجفف بالتجميد (باستخدام إبرة دوفور) في فجوة الكسر. يُنصح بحقن المعلق مرة واحدة، تحت التخدير الموضعي، بعد 2-3 أيام من إعادة وضع الشظايا وتثبيتها، أي عندما يمنع الجرح الملتئم على اللثة تسرب المعلق إلى تجويف الفم. بفضل هذه الطريقة، يمكن إزالة الشد بين الفكين، سواءً في الكسور المفردة أو المزدوجة، قبل 6-7 أيام من الموعد المعتاد، مما يقلل المدة الإجمالية للإعاقة بمعدل 7-8 أيام. كما يُسرّع الحقن خارج الفموي لمقدار 5-10 مل من محلول كحولي 10% في محلول نوفوكايين 0.5% في منطقة الكسر التئام الشظايا سريريًا لمدة 5-6 أيام، ويُقلّل مدة الإعاقة بمعدل 6 أيام. ويُسهم استخدام المحقنة الموضعية والبنتوكسيل في تقليل عدد المضاعفات الالتهابية بشكل ملحوظ.
توجد بيانات عن فعالية استخدام طرق ووسائل أخرى مختلفة لتحفيز تكون العظم (في مجال التهاب العظم والنقي الرضحي): الفراغ البؤري الجرعي، التعرض للموجات فوق الصوتية، العلاج المغناطيسي وفقًا لـ NA Berezovskaya (1985)، التحفيز الكهربائي؛ الإشعاع منخفض الكثافة لليزر الهيليوم النيون مع مراعاة مرحلة العملية اللاحقة للصدمة؛ العلاج بالأكسجين الموضعي والإشعاع بالأشعة السينية ثلاث أو أربع مرات بجرعات 0.3-0.4 جنيه إسترليني (مع وجود علامات واضحة للالتهاب الحاد، عندما يكون من الضروري تخفيف التورم والتسلل أو تسريع تكوين الخراج، وتخفيف أعراض الألم وخلق ظروف مواتية لشفاء الجروح)؛ ثيروكالسيتونين، مبيد للجراثيم مع حمض الأسكوربيك، نيروبول مع بروتين هيدروليزات، فوسفيرين، جيموستيمولين، مستحضرات الفلورايد، مصل سام للخلايا العظمية، كاربوستيمولين، ريتابوليل، إليوثيروكوكس؛ إضافة معجون "أوشن" من الكريل، إلخ، إلى النظام الغذائي للمريض. في مرحلة التهاب العظم والنقي الرضحي المزمن بعد استئصال النخر، يستخدم بعض الباحثين العلاج الإشعاعي بجرعة 0.5-0.7 غراي (5-7 جلسات إشعاعية) للقضاء على العلامات الموضعية لتفاقم العملية الالتهابية، وتسريع تطهير الجروح من الكتل النخرية، وتحسين النوم والشهية والحالة العامة للمرضى. تُحقق نتائج جيدة في علاج التهاب العظم والنقي الرضحي للفك السفلي عند الجمع بين استئصال العظم مع العلاج الجذري لجرح العظم، وملء عيب العظم بعظم بريفو، وتثبيت شظايا الفك بشكل صلب.
عند اقتران الكسر بالتهاب دواعم السن، تكون الظواهر الالتهابية في الأنسجة الرخوة في منطقة الكسر أكثر وضوحًا. يعاني هؤلاء المرضى الذين يُدخلون المستشفى في اليومين الثالث والرابع من التهاب لثة واضح، ونزيف في اللثة، ورائحة كريهة من الفم، وإفرازات صديدية من جيوب مرضية. يستغرق التئام الكسر في التهاب دواعم السن وقتًا أطول. في مثل هذه الحالات، يُنصح بإجراء علاج مُعقد لالتهاب دواعم السن بالتزامن مع علاج الكسر.
للعلاج الطبيعي أهمية بالغة في علاج كسور الفك السفلي. يمكن البدء بتمارين فعالة لعضلات المضغ (بمدى حركة محدود)، وعضلات الوجه، واللسان بعد يوم أو يومين من التثبيت باستخدام جبيرة أسنان أحادية الفك أو جهاز عظمي خارج الفم. مع الشد بين الفكين، يمكن استخدام تمارين تقوية عامة، وتمارين لعضلات الوجه واللسان، وتمارين لشد عضلات المضغ من اليوم الثاني إلى الثالث بعد الكسر (التجبير) حتى إزالة الشد المطاطي. بعد التثبيت الأولي للكسر وإزالة الشد المطاطي بين الفكين، تُوصف تمارين فعالة للفك السفلي.
يؤدي ضعف تدفق الدم في منطقة عضلات المضغ إلى انخفاض في شدة التمعدن المتجدد في فجوة الكسر الزاوي (VI Vlasova، IA Lukyanchikova)، وهو أيضًا سبب متكرر للمضاعفات الالتهابية. يُحسّن برنامج النشاط البدني الموصوف في الوقت المناسب (التمارين العلاجية) بشكل ملحوظ المؤشرات الكهربية العضلية، ومؤشرات قياس الفك، ومؤشرات قياس الدينامومتر لوظيفة عضلات المضغ. كما يُساعد التحميل الوظيفي المبكر للنواتئ السنخية باستخدام جبائر اللثة الاصطناعية المستخدمة في كسور القوس السني (في حالة وجود جزء واحد عديم الأسنان يمكن تقليصه يدويًا وتثبيته بقاعدة الجبيرة الاصطناعية، وكذلك في حالات التثبيت الثابت باستخدام تقنية تثبيت العظم) على تقليل فترة العجز عن العمل بمعدل 4-5 أيام. عندما يتم تضمين أحمال المضغ الوظيفية في مجموعة التدابير العلاجية، يخضع العضو المتجدد لإعادة الهيكلة بشكل أسرع، ويستعيد بنيته النسيجية ووظيفته، مع الحفاظ على شكله التشريحي.
لتقليل درجة الاضطرابات الحركية في عضلات المضغ وفي منطقة كسر الفك السفلي، يُمكن استخدام طريقة التحفيز الكهربائي الحيوي (الشائعة في طب الإصابات العامة، وطب الرياضة، وطب الفضاء) للعضلات الصدغية الجدارية وعضلات المضغ باستخدام جهاز Myoton-2. تُجرى هذه الإجراءات يوميًا لمدة 5-7 دقائق لمدة 15-20 يومًا، بدءًا من اليوم الأول إلى اليوم الثالث بعد التثبيت. يؤدي التحفيز الكهربائي إلى انقباض العضلات المحددة دون حدوث أي حركات في المفصل الصدغي الفكي؛ ونتيجةً لذلك، تُستعاد الدورة الدموية والوصلات العصبية المنعكسة في منطقة الوجه والفكين بشكل أسرع، ويُحافظ على قوة العضلات. كل هذا يُساعد أيضًا على تقليل فترة التئام الكسر.
وفقًا لـ VI Chirkin (1991)، فإن إدراج التحفيز الكهربائي النسبي متعدد القنوات، المُتحكم به بيولوجيًا، للعضلات الصدغية وعضلات المضغ وعضلات الفك السفلي السفلية ضمن مجموعة إجراءات إعادة التأهيل المعتادة، في الوضعين دون العتبة والعلاجي، لدى مرضى الصدمات أحادية الجانب، سمح باستعادة تدفق الدم إلى الأنسجة بالكامل بحلول اليوم الثامن والعشرين، وزيادة حجم فتحة الفم إلى 84%، وسعة الاستجابة M إلى 74% مقارنةً بالوضع الطبيعي. وقد أمكن إعادة وظيفة المضغ إلى طبيعتها، وقضى المرضى وقتًا أطول واستخدموا نفس عدد حركات المضغ لمضغ عينات الطعام مقارنةً بالأفراد الأصحاء.
بالنسبة للمرضى الذين يعانون من صدمة جراحية ثنائية لعضلات المضغ، يمكن البدء في إجراءات التحفيز الكهربائي المتناسب متعدد القنوات في الأوضاع دون العتبة والعلاجية والتدريبية من مرحلة مبكرة (7-9 أيام بعد الجراحة)، مما يضمن تغييرات إيجابية في إمداد الدم إلى منطقة الإصابة، كما يتضح من نتائج الدراسات الروموغرافية، والتي وصلت إلى المعدل الطبيعي بحلول الوقت الذي تمت فيه إزالة الجبائر.
أمكن زيادة حجم فتحة الفم إلى 74%، كما ازدادت سعة الاستجابة M إلى 68%. وعادت وظيفة المضغ إلى طبيعتها تقريبًا، وفقًا لتخطيط كهربية العضلات الوظيفي، الذي وصلت مؤشراته إلى مستوى المؤشرات المتوسطة لدى الأفراد الأصحاء. ويعتقد المؤلف أن طريقة تخطيط الأوعية الدموية متعدد القنوات، وتخطيط كهربية العضلات التحفيزي لعضلات المضغ، وتسجيل المنعكسات اللثوية العضلية، وطريقة تخطيط كهربية العضلات الوظيفي متعدد القنوات باستخدام عينات طعام قياسية، هي الأكثر موضوعية في دراسة جهاز المضغ، ويمكن أن تكون الطرق المفضلة لفحص المرضى الذين يعانون من كسور الفك والصدمات الجراحية (الجراحية) لعضلات المضغ.
تتيح إجراءات التحفيز الكهربائي النسبي متعدد القنوات، المُتحكم به بيولوجيًا، لعضلات المضغ، بثلاثة أوضاع، وفقًا للطريقة التي أوصى بها المؤلف، بدء علاج إعادة التأهيل الوظيفي في مرحلة مبكرة. يتوافق هذا النوع من العلاج بشكل مثالي مع الوظيفة الطبيعية لجهاز المضغ، وهو مُحدد الجرعة ومُتحكم فيه بدقة، مما يُحقق أفضل نتائج استعادة الوظيفة حتى الآن، ويُقلل إجمالي مدة عجز المرضى بمقدار 5-10 أيام.
تستحق مشكلة علاج وإعادة تأهيل المرضى الذين يعانون من كسور الفك السفلي، المصحوبة بتلف في العصب السنخي السفلي، اهتمامًا خاصًا. ووفقًا لـ SN Fedotov (1993)، تم تشخيص تلف العصب السنخي السفلي في 82.2٪ من الضحايا الذين يعانون من كسر في الفك السفلي، منها 28.3٪ كانت خفيفة، و22٪ كانت متوسطة، و31.2٪ كانت شديدة. تشمل الإصابات الخفيفة تلك التي كان فيها رد فعل جميع الأسنان على جانب الكسر في حدود 40-50 ميكرو أمبير، ولوحظ انخفاض طفيف في الإحساس في منطقة جلد الذقن والغشاء المخاطي لتجويف الفم؛ وتشمل الفئة المعتدلة رد فعل الأسنان حتى 100 ميكرو أمبير. مع رد فعل يزيد عن 100 ميكرو أمبير وفقدان جزئي أو كامل لحساسية الأنسجة الرخوة، يُعتبر الضرر شديدًا. في الوقت نفسه، لم تحظ الاضطرابات العصبية في كسور عظام الوجه وعلاجها في الطب العملي باهتمام كافٍ حتى الآن. وفقاً لـ إس. إن. فيدوروف، يزداد عمق تلف الأعصاب أكثر فأكثر مع الطرق الجراحية لربط الشظايا. ونتيجةً لذلك، تتطور اضطرابات حسية طويلة الأمد، وعمليات تدميرية عصبية في أنسجة العظام، وتباطؤ في التحام الشظايا، وانخفاض وظيفة المضغ، وألم مبرح.
بناءً على ملاحظاته السريرية (336 مريضًا)، طوّر المؤلف مجموعةً منطقيةً للعلاج الترميمي لكسور الفك السفلي المصحوبة بتلف في الفرع الثالث من العصب الثلاثي التوائم، باستخدام أساليب فيزيائية وأدوية مُحفِّزة (مُنشِّطة للأعصاب ومُوسِّعات للأوعية الدموية). ولمنع التلف الثانوي للعصب السنخي السفلي وفروعه أثناء العلاج الجراحي للكسور، يُقترح أسلوبٌ جديدٌ لتثبيت العظام باستخدام أسلاك معدنية، يعتمد على وضعٍ لطيفٍ على الأسنان، وكذلك على فروع العصب السنخي السفلي.
لبعض المرضى الذين يعانون من اضطرابات عصبية، وصف المؤلف التعرض لحقل كهربائي UHF أو مصباح Sollux في اليوم الثاني أو الثالث بعد تثبيت الشظايا؛ وفي حال وجود ألم على طول العصب السنخي السفلي، استُخدم الرحلان الكهربائي لمحلول نوفوكايين مع الأدرينالين بتركيز 0.5% وفقًا لـ AP Parfenov (1973). أما بالنسبة لمرضى آخرين، فقد وُصف لهم الموجات فوق الصوتية فقط، وذلك وفقًا لمؤشرات الحالة. بعد 12 يومًا، وفي مرحلة تكوّن الكالس العظمي الأولي، وُصف الرحلان الكهربائي بمحلول كلوريد الكالسيوم بتركيز 5%.
بالتزامن مع العلاج الطبيعي، بدءًا من اليوم الثاني والثالث، استُخدمت أيضًا منشطات طبية: فيتامينات ب6، ب12 ؛ ديبازول بتركيز 0.005؛ وللاضطرابات العميقة، 1 مل من محلول بروسيرين 0.05% وفقًا للمخطط. وفي الوقت نفسه، وُصفت أدوية لتنشيط الدورة الدموية (2 مل من هيدروكلوريد بابافيرين من محلول 2%؛ 1 مل من حمض النيكوتينيك 1%؛ 2 مل من كومبلامين من محلول 15%، لدورة من 25-30 حقنة).
بعد انقطاع لمدة 7-10 أيام، إذا استمر تلف الأعصاب، وُصفت عملية الرحلان الكهربائي بمحلول يوديد البوتاسيوم 10٪ أو الرحلان الكهربائي مع الإنزيمات لدورة من 10-12 إجراء؛ واستُخدم غالانتامين 1٪ 1 مل لدورة من 10-20 حقنة، وتطبيقات البارافين والأوزوكيريت. بعد 3-6 أشهر، إذا استمرت الاضطرابات العصبية، تُكرر دورات العلاج حتى الشفاء التام. أحد المكونات الإلزامية للعلاج الذي أوصى به SN Fedotov هو المراقبة المستمرة لفعاليته وفقًا لطرق البحث العصبي. ساهم استخدام المركب الموصوف من العلاج الترميمي في استعادة أسرع لتوصيل العصب السنخي السفلي: للاضطرابات الوظيفية الخفيفة - في غضون 1.5-3 أشهر، والمتوسطة والشديدة - في غضون 6 أشهر. في مجموعة المرضى الذين عولجوا بالطرق التقليدية، تمت استعادة توصيل العصب السنخي السفلي مع الاضطرابات الخفيفة في غضون 1.5-3-6 أشهر، مع اضطرابات متوسطة وشديدة - في غضون 6-12 شهرًا. وفقًا لـ SN Fedorov، عانى حوالي 20% من المرضى من اضطرابات مستمرة وعميقة في حساسية الألم لأكثر من عام. غالبًا ما تكون الإصابات المتوسطة والشديدة للعصب السنخي السفلي مصحوبة بتمدد مفرط لجذع العصب وقت إزاحة الشظايا، وكدمات مع كسر في الألياف العصبية، وتمزقات جزئية أو كاملة. كل هذا يبطئ إعادة التعصيب. كان لاستعادة الوظيفة الغذائية للجهاز العصبي في وقت مبكر تأثير مفيد على جودة وتوقيت توحيد الشظايا. في المجموعة الأولى (الرئيسية) من المرضى، حدث توحيد الشظايا في المتوسط بعد 27 + 0.58 يومًا، وكانت فترات عدم القدرة على العمل 25 ± 4.11 يومًا. وصلت وظيفة المضغ وانقباض العضلات إلى القيم الطبيعية في غضون 1.5-3 أشهر. في المجموعة الثانية (المجموعة الضابطة)، كانت هذه المؤشرات 37.7+0.97 و34+5.6 يومًا على التوالي، واستُعيدت وظيفة المضغ وانقباض العضلات لاحقًا - بعد 3-6 أشهر. يجب تنفيذ الإجراءات المحددة لمتابعة علاج مرضى الصدمات في غرف إعادة التأهيل.
بالإضافة إلى التهاب العظم والنقي الرضحي، والخراجات، والبلغم في حالة كسور الفك، قد يحدث التهاب العقد اللمفاوية تحت الفك السفلي على خلفية التهاب عظمي بطيء، وهو أمر لا تستجيب له طرق العلاج التقليدية. لا يمكن تشخيص داء الشعيات الثانوي (ما بعد الصدمة) في العقد اللمفاوية تحت الفك السفلي بشكل مؤكد إلا من خلال فحص شامل ومفصل لهؤلاء المرضى باستخدام التصوير الشعاعي، ومسح النويدات المشعة غير المباشر - التصوير اللمفاوي باستخدام محلول غرواني من 198 Au، واختبارات التشخيص المناعي.
من الممكن أن تتفاقم كسور الفك السفلي بسبب داء الشعيات والسل في آنٍ واحد (وهو أكثر شيوعًا لدى مرضى السل). كما قد تحدث مضاعفات أقل خطورة، وإن كانت أقل ندرة، لإصابات الوجه والفكين، مثل: ذبحة جانسول-لودفيغ؛ نزيف متأخر بعد عملية تثبيت العظم مصحوب بالتهاب؛ اختناق بعد شد الفكين، مما قد يؤدي أحيانًا إلى وفاة المريض بسبب شفط الدم أثناء النزيف من الشريان اللساني أو السباتي؛ تمدد الأوعية الدموية الكاذب في الشريان الوجهي؛ تخثر الشريان السباتي الداخلي؛ شلل العصب الوجهي الثانوي (مع كسر في الفك السفلي)؛ انتفاخ الوجه (مع كسر في الفك العلوي)؛ استرواح الصدر والتهاب المنصف (مع كسر في عظم الوجنتين والفك العلوي)، إلخ.
تعتمد مدة إقامة المرضى في المستشفى على مكان الإصابة في منطقة الوجه والفكين، ومسار فترة التعزيز، ووجود مضاعفات.
الشروط المحددة ليست مثالية، ففي المستقبل، ومع تجاوز الأزمة الاقتصادية وزيادة سعة المستشفى، سيكون من الممكن تمديد إقامة المرضى في المستشفى حتى اكتمال علاج إصابات الوجه بمختلف مواقعها. ينبغي على مرضى إصابات الوجه والفكين القادمين من المناطق الريفية البقاء في المستشفى لفترة أطول، لأنهم، كقاعدة عامة، لا يستطيعون القدوم إلى المدينة للمراقبة والعلاج في العيادات الخارجية بسبب بُعد المسافة. إن توافر غرف رعاية صدمات وإعادة تأهيل مجهزة جيدًا لمرضى هذه الإصابات في مؤسسات طب الأسنان بالمدينة يسمح بتخفيض طفيف في مدة إقامتهم في المستشفى.
العلاج الخارجي (إعادة التأهيل) للضحايا الذين يعانون من إصابات في منطقة الوجه والفكين
إن تنظيم مرحلة العيادات الخارجية لعلاج ضحايا إصابات منطقة الوجه والفكين ليس واضحًا دائمًا بشكل كافٍ، حيث يكون المرضى في كثير من الحالات تحت إشراف أطباء من مؤسسات مختلفة ليس لديهم تدريب كافٍ في مجال إصابات الوجه والفكين.
وفي هذا الصدد، من الممكن التوصية باستخدام تجربة غرفة إعادة التأهيل في عيادة الفك والوجه التابعة لمعهد زابوريزهيا الحكومي للدراسات الطبية المتقدمة وعيادة الأسنان الإقليمية، والتي أدخلت في ممارستها بطاقات تبادل تحتوي على جميع المعلومات حول علاج الضحية في المستشفى، وفي العيادة في مكان الإقامة وفي غرفة إعادة التأهيل.
عند إعادة تأهيل المرضى المصابين بإصابات في الوجه والفكين، يجب مراعاة أن هذه الإصابات غالبًا ما تكون مصحوبة بإصابات دماغية قحفية مغلقة، كما أنها مصحوبة بخلل في بنية المفصل الصدغي الفكي. تعتمد شدة هذه الاضطرابات على موقع الكسر: ففي كسور النتوء اللقمي، تُلاحظ تغيرات تنكسية في كلا المفصلين أكثر من الكسور خارج المفصل. في البداية، تتسم هذه الاضطرابات بقصور وظيفي، والذي قد يتطور بعد سنتين إلى سبع سنوات إلى تغيرات تنكسية. يتطور التهاب المفاصل أحادي الجانب على جانب الإصابة بعد الكسور المفردة، وثنائي الجانب بعد الكسور المزدوجة والمتعددة. بالإضافة إلى ذلك، يُظهر جميع مرضى كسور الفك السفلي، بناءً على بيانات تخطيط كهربية العضل، تغيرات واضحة في عضلات المضغ. لذلك، لضمان استمرارية العلاج المتابع لمرضى الصدمات في عيادات الأسنان، يجب فحصهم من قبل طبيب أسنان متخصص في إصابات الصدمات، والذي يقدم علاجًا شاملاً للمرضى الذين يعانون من إصابات في الوجه من أي موقع.
يجب إيلاء اهتمام خاص للوقاية من المضاعفات الالتهابية والاضطرابات النفسية العصبية - مثل ألم الرأس، والتهاب السحايا والدماغ، والتهاب العنكبوتية، والاضطرابات اللاإرادية، وضعف السمع والبصر، وغيرها. ولهذا الغرض، من الضروري توسيع نطاق استخدام أساليب العلاج الطبيعي والعلاج بالتمارين الرياضية. كما يجب مراقبة حالة ضمادات التثبيت في تجويف الفم، وحالة الأسنان والأغشية المخاطية، وإجراء تركيبات الأسنان الاصطناعية في الوقت المناسب وبطريقة مناسبة. عند تحديد مدة التثبيت، ومدة العجز المؤقت، والعلاج، يجب التعامل مع كل مريض على حدة، مع مراعاة طبيعة الإصابة، ومسار المرض، وعمر المريض ومهنته.
يجب على المريض إكمال العلاج في عيادة طب الأسنان التأهيلية. وبناءً على ذلك، وبأمر خاص من إدارة الصحة المختصة، يُمنح طبيب هذه العيادة الحق في إصدار وتمديد شهادات العجز المؤقت عن العمل بغض النظر عن مكان عمل المريض وإقامته. ويُنصح بإنشاء عيادة طب أسنان تأهيلية واحدة تتسع لـ 200-300 ألف شخص. وفي حال انخفاض وتيرة الإصابات، يمكن توسيع نطاق مهام العيادة من خلال تقديم المساعدة لمرضى العمليات الجراحية من مختلف الحالات، والذين غادروا المستشفى لتلقي العلاج في العيادات الخارجية.
في المناطق الريفية، يجب إجراء العلاج المتابعة للضحايا الذين يعانون من إصابات في منطقة الوجه والفكين في العيادات المحلية (المستشفيات) تحت إشراف جراح الأسنان المحلي.
يجب أن يتضمن نظام العلاج للمرضى الذين يعانون من صدمات في الوجه فحصًا منهجيًا للنتائج طويلة الأمد للعلاج.
يجب على أقسام طب الأسنان للمرضى الداخليين في المستشفيات الإقليمية والعيادات الإقليمية لطب الأسنان تنفيذ إرشادات تنظيمية ومنهجية لتوفير رعاية الأسنان في المنطقة، بما في ذلك للمرضى الذين يعانون من صدمات في الوجه.
غالبًا ما تُشكل مراكز رعاية الأسنان المتخصصة قواعد سريرية لأقسام جراحة الوجه والفكين في الجامعات والمعاهد الطبية (الأكاديميات والكليات) لتدريب الأطباء المتقدمين. ويُتيح وجود كوادر مؤهلة تأهيلاً عالياً تطبيق أحدث أساليب تشخيص وعلاج مختلف إصابات منطقة الوجه والفكين على نطاق واسع، كما يُتيح توفيرًا كبيرًا في التكاليف.
يواجه كبير أطباء الأسنان وجراح الفكين في المنطقة والإقليم والمدينة ورئيس قسم الفكين المهام التالية لتحسين حالة الرعاية لضحايا الصدمات في الوجه:
- الوقاية من الإصابات، بما في ذلك تحديد وتحليل أسباب الإصابات الصناعية، وخاصة في الإنتاج الزراعي؛ المشاركة في التدابير الوقائية العامة للوقاية من الإصابات الصناعية، والنقل، والشوارع، والرياضة؛ الوقاية من إصابات الأطفال؛ إجراء عمل توضيحي واسع النطاق بين السكان، وخاصة الشباب في سن العمل، من أجل الوقاية من الإصابات المنزلية.
- - إعداد التوصيات اللازمة لتقديم الإسعافات الأولية والإسعافات الطبية الأولية للمرضى الذين يعانون من إصابات في الوجه في المراكز الصحية ومحطات الإسعاف ومراكز الصدمات ومحطات الإسعاف؛ وتعريف الكوادر الطبية المتوسطة المستوى والأطباء من التخصصات الأخرى بعناصر الإسعافات الأولية والإسعافات الطبية الأولية لإصابات الوجه.
- تنظيم وتنفيذ دورات مستمرة من التخصص والتدريب المتقدم لأطباء الأسنان والجراحين وأطباء الصدمات والأطباء العامين في قضايا تقديم المساعدة للمرضى الذين يعانون من إصابات في الوجه.
- تطبيق وتطوير أحدث الطرق لعلاج كسور الفك؛ الوقاية من المضاعفات، وخاصة ذات الطبيعة الالتهابية؛ تطبيق أوسع للطرق المعقدة لعلاج إصابات الوجه الرضحية.
- تدريب الكوادر الطبية المتوسطة على المهارات الأساسية في تقديم الإسعافات الأولية للمرضى الذين يعانون من إصابات في الوجه والفكين.
عند تحليل مؤشرات جودة مؤسسات طب الأسنان، ينبغي أيضًا مراعاة حالة الرعاية المقدمة لمرضى إصابات الوجه. وينبغي إيلاء اهتمام خاص لتحليل الأخطاء المرتكبة في تقديم الرعاية. وينبغي التمييز بين الأخطاء التشخيصية والعلاجية والتنظيمية، ويُنصح بحفظ سجل خاص بها (لكل مدينة ومنطقة).
اختيار طريقة إعادة وضع وتثبيت شظايا الفك في الكسور القديمة
اعتمادًا على عمر كسر الفك العلوي أو السفلي ودرجة صلابة الشظايا، تُستخدم طرق تقويم العظام أو الجراحة. في حالة كسور الناتئ السنخي في الفك العلوي مع نزوح الشظايا التي يصعب إزالتها، تُستخدم جبائر مصنوعة من أسلاك فولاذية مخصصة للشد الهيكلي. تُسهّل مرونة الأسلاك الفولاذية إرجاع الشظية أفقيًا ورأسيًا. على وجه الخصوص، إذا نزوح جزء من الجزء الأمامي من الناتئ السنخي للخلف، يُوضع دعامة جبيرة ناعمة، تُثبّت بالطريقة المعتادة على الأسنان على جانبي خط الكسر؛ تُثبّت أسنان الجزء على السلك بما يُسمى أربطة "التعليق" مع شد خفيف. تدريجيًا (مرة واحدة أو على مدار عدة أيام - حسب عمر الكسر)، يُشد سلك الرباط باللف، مما يُؤدي إلى إرجاع جزء الناتئ السنخي ببطء. وللغرض نفسه، يمكنك استخدام حلقات مطاطية رفيعة تغطي عنق السن ويتم تثبيتها من الأمام على سلك، والذي في هذه الحالة ليس من الضروري أن يكون من الفولاذ.
إذا انزاح الجزء الجانبي من الناتئ السنخي للفك العلوي إلى الداخل، تُثنى جبيرة السلك الفولاذي لتأخذ شكل القوس السني الطبيعي. وتعود القطعة تدريجيًا إلى وضعها الصحيح بالنسبة للقوس السني السفلي. أما في حالة انزاح الجزء الجانبي من الناتئ السنخي إلى الخارج، فيتم تعديله إلى الداخل باستخدام شد مرن مُثبت على الحنك الصلب.
في حالة تصلب الجزء النازح للأسفل من النتوء السنخي للفك العلوي، يمكن استخدام حلقات مطاطية أو ضمادة شيلجورن يتم تطبيقها من خلال سطح إطباق الأسنان للسحب.
في حالة تصلب شظايا الفك السفلي، يُستخدم شد الفك العلوي باستخدام جبائر الأسنان. في حال عدم وجود أسنان على شظايا الفك المتصلبة، يمكن استخدام أجهزة لإعادة وضع الشظايا وتثبيتها، أو يمكن إعادة وضع الشظايا وتثبيتها من خلال الوصول من خارج الفم أو داخله.
فحص العجز المؤقت في حالة كسور الفك
لكل مواطن الحق في الأمن المالي في حالة الشيخوخة، أو المرض ، أو فقدان القدرة على العمل كلياً أو جزئياً، وكذلك فقدان العائل.
ويضمن هذا الحق التأمين الاجتماعي للعمال والموظفين والفلاحين، وفوائد العجز المؤقت، والعديد من أشكال الضمان الاجتماعي الأخرى.
يتم تحديد فقدان القدرة على العمل بعد الإصابة في حالة عدم القدرة على أداء عمل مفيد اجتماعيًا دون الإضرار بالصحة وكفاءة الإنتاج.
في حالة كسور الفك، من الممكن حدوث فقدان مؤقت ودائم للقدرة على العمل، وينقسم الأخير إلى كامل وجزئي.
إذا كانت اختلالات الفك التي تعيق العمل المهني قابلة للعكس وتختفي بالعلاج، فإن الإعاقة تكون مؤقتة. في حالة العجز الكلي المؤقت، لا يستطيع المصاب القيام بأي عمل ويحتاج إلى العلاج وفقًا للنظام الذي يصفه الطبيب. على سبيل المثال، يُعتبر المرضى الذين يعانون من كسور في الفك في الفترة الحادة من الإصابة، مصحوبين بمتلازمة ألم شديد واختلال وظيفي، معاقين مؤقتًا تمامًا.
يُحدد العجز الجزئي المؤقت في الحالات التي لا يتمكن فيها المصاب من العمل في تخصصه، ولكنه يستطيع أداء أعمال أخرى دون الإضرار بصحته، مما يضمن الراحة أو تحملاً مناسباً للعضو المصاب. على سبيل المثال، عامل منجم في منجم مصاب بكسر في الفك السفلي، مع تأخر في التحام الشظايا، لا يتمكن عادةً من العمل في تخصصه لمدة تتراوح بين شهر ونصف وشهرين. ومع ذلك، بعد زوال الأعراض الحادة بعد شهر ونصف من الإصابة، وبقرار من لجنة التعويضات العمالية (VKK)، يمكن نقل العامل إلى عمل أسهل (لمدة لا تزيد عن شهرين): كمشغل رافعة، أو شاحن في غرفة المصابيح، وما إلى ذلك. عند النقل إلى وظيفة أخرى بسبب عواقب كسر الفك، لا تُصدر شهادات إجازة مرضية.
ينبغي أن يبدأ الفحص الطبي الدقيق للمريض بتشخيص دقيق، مما يُساعد على تحديد حالة العمل. في بعض الأحيان، بعد التشخيص الصحيح، لا يأخذ الطبيب حالة العمل في الاعتبار. ونتيجةً لذلك، إما يُسرّح المريض من العمل قبل موعده، أو تُمدّد إجازته المرضية بشكل غير معقول عند استعادته قدرته على العمل. يؤدي هذا إلى مضاعفات صحية مُختلفة تُؤثّر سلبًا على صحته وتُؤخّر العلاج؛ أما السبب الثاني، فهو إنفاق مبالغ طائلة على دفع تكاليف الإجازات المرضية.
لذلك، فإن المعيار التفريقي الرئيسي لفقدان القدرة على العمل مؤقتًا هو التشخيص السريري والوظيفي الإيجابي، والذي يتميز باستعادة كاملة أو ملحوظة لخلل الفك الناتج عن الإصابة والقدرة على العمل في فترة زمنية قصيرة نسبيًا. وتتميز استعادة القدرة على العمل في حالات كسور الفك بدرجة استعادة وظيفة الفك المتضرر، وهي: تثبيت جيد للشظايا في الوضع الصحيح، والحفاظ على إطباق الأسنان الطبيعي، وحركة كافية في المفصلين الصدغي الفكي، وغياب اضطرابات واضحة في الدورة الدموية واللمفاوية، والألم، وأي اضطرابات أخرى مرتبطة بتلف الأعصاب الطرفية في منطقة الوجه والفكين.
قد ينجم فقدان القدرة على العمل مؤقتًا بسبب كسور الفك عن إصابات العمل والصدمات المنزلية. يُعد تحديد سبب فقدان القدرة على العمل مؤقتًا بسبب كسور الفك من المهام المهمة لطبيب الأسنان، إذ يتطلب حل القضايا التي تتطلب كفاءة طبية وقانونية.
يُعتبر المرض مرتبطًا بـ "إصابة عمل" في الحالات التالية: أثناء أداء واجبات العمل (بما في ذلك رحلة عمل خلال ساعات العمل)، أو أثناء القيام بعمل لصالح مؤسسة أو شركة، وإن لم يكن ذلك بموافقتها؛ أو أثناء أداء واجبات عامة أو حكومية، وكذلك فيما يتعلق بأداء مهام خاصة للدولة أو النقابة العمالية أو غيرها من المنظمات العامة، حتى لو لم تكن هذه المهام مرتبطة بالمؤسسة أو الشركة المعنية؛ أو على أراضي المؤسسة أو المؤسسة أو في مكان عمل آخر خلال ساعات العمل، بما في ذلك فترات الراحة المحددة، وكذلك خلال الوقت اللازم لترتيب أدوات الإنتاج والملابس وما إلى ذلك قبل بدء العمل وبعده؛ أو بالقرب من المؤسسة أو المؤسسة خلال ساعات العمل، بما في ذلك فترات الراحة المحددة، إذا كان التواجد هناك لا يتعارض مع قواعد الروتين المعمول به؛ أو في الطريق إلى العمل أو العودة منه؛ أو أثناء أداء واجب المواطن في حماية القانون والنظام، وإنقاذ الأرواح البشرية، وحماية ممتلكات الدولة.
لتحديد سبب العجز المؤقت، يُشترط إعداد تقرير حادث، تُعدّه إدارة المنشأة التي وقع فيها الحادث على وجه السرعة وبالصيغة الصحيحة. يجب أن يُبيّن التقرير وقوع الحادث أثناء العمل، ووصف طبيعته، وما إلى ذلك. في حالة الحوادث الجماعية، يجب إعداد تقارير لكل ضحية.
لا يُمكن تحرير محضر إذا وقع الحادث في الطريق من وإلى العمل. في هذه الحالات، يُشترط الحصول على شهادة من إدارة النقل، ومحضر من الشرطة، وشهادة من المنشأة أو المؤسسة التي يعمل بها المتضرر، تُبيّن تاريخ بدء وانتهاء عمله في ذلك التاريخ، بالإضافة إلى شهادة إقامة.
وتنشأ أكبر الصعوبات عند تحديد طبيعة فقدان القدرة على العمل (مؤقت أو دائم)، وكذلك عند تحديد تاريخ انتهاء فقدان القدرة على العمل المؤقت، وهو أمر فردي لكل مريض.
يجب مراعاة أنه في بعض الحالات، لا تتوافق مدة العجز المؤقت مع المدة التي يُصدر فيها المريض شهادة عجز (على سبيل المثال، في حالة الإصابة المنزلية، إلخ). لذلك، لتحديد متوسط مدة العجز، من الضروري تحديد الفترة الزمنية بين لحظة الإصابة وعودة المصاب إلى العمل بدقة.
يستمر علاج مرضى كسور الفك في العيادات الخارجية بعد انتهاء فترة العلاج الداخلي، وحتى تحديد فئة الإعاقة الخاصة بهم، يُوثَّق فقدان القدرة على العمل بشهادة عجز. مع ذلك، لا يُمكن تحديد فترة بقاء المرضى الذين يُعترف لاحقًا بإعاقتهم على شهادة عجزهم بمتوسط مدة فقدان القدرة على العمل المؤقت. تُسمى هذه الفترة، التي تسبق تحويل المريض إلى فئة الإعاقة، فترة ما قبل الإعاقة.
عند تحديد مدة العجز المؤقت، من الضروري مراعاة ليس فقط طبيعة الإصابة، بل أيضًا مهنة المريض وظروف عمله ومعيشته ونوع الإصابة (عمل أو إصابة منزلية، إلخ). وبالتالي، تُستعاد القدرة على العمل بشكل أسرع في حالات الإصابات الرياضية البسيطة نسبيًا؛ بينما تكون مدة العجز المؤقت أطول في حالات إصابات العمل والنقل.
ولاستبعاد أي تفاقم محتمل، ينبغي استخدام أساليب البحث الموضوعية مثل الجس، والمضغ، والتصوير الشعاعي، وقياس العظام على نطاق واسع.
تعتمد مدة الإعاقة الناتجة عن كسور الفك أيضًا على طبيعة مهنة المصاب: فالعاملون في المجال النفسي يكونون معاقين مؤقتًا لفترة أقصر من العاملين في مجال العمل البدني؛ ويمكن تسريحهم للعمل بعد 20-25 يومًا من الإصابة، مع استمرار العلاج في العيادات الخارجية. في الوقت نفسه، يُسمح للمرضى الذين ترتبط مهنهم بتوتر وحركة مستمرة لعضلات منطقة الوجه والفكين (الفنانون، والمحاضرون، والموسيقيون، والمعلمون، وغيرهم) بالعودة إلى العمل فقط بعد استعادة وظيفة الفك بالكامل.
تكون فترة العجز المؤقت طويلة بشكل خاص لدى المرضى الذين يقومون بأعمال بدنية شاقة. تُمدد إجازة المرض لهذه الفئة من المرضى بعد إزالة الجبائر والأجهزة لمدة يومين إلى ثلاثة أيام إضافية للتكيف الكامل مع عملية المضغ. في حال خروجهم للعمل قبل الأوان، قد تحدث مضاعفات (مثل التهاب العظم والنقي، وكسور الفك، وغيرها). بالإضافة إلى ذلك، غالبًا ما يعجز هؤلاء المرضى عن أداء كامل حجم عمليات العمل الأساسية. على سبيل المثال، يعاني عمال صناعة الفحم من فترة عجز مؤقت أطول من عمال المهن الأخرى، ويعود ذلك إلى طبيعة العمل في ظروف تحت الأرض وطبيعة الإصابات، والتي غالبًا ما تكون مصحوبة بتلف في الأنسجة الرخوة للوجه.
عند الأشخاص الذين تزيد أعمارهم عن 50 عامًا، تزداد مدة فترة العجز المؤقت بسبب تباطؤ عملية التوحيد.
يستمر تثبيت كسر الفك السفلي لدى مرضى التهاب دواعم السن لمدة أطول تتراوح بين شهر ونصف وشهرين. أما لدى المرضى غير المصابين بالتهاب دواعم السن، فيحدث التثبيت بعد 3-4 أشهر في المتوسط من الإصابة. ينبغي أيضًا مراعاة العوامل البيئية عند تحديد مدة التثبيت وفترة العجز المؤقت.
يساعد استخدام طرق الضغط خارج البؤرة في علاج كسور الفك مع التأثيرات العامة على الجسم وعلاج التهاب دواعم السن، بالإضافة إلى التدابير الجراحية والعظامية الموضعية في الوقت المناسب والعقلانية التي تهدف إلى إعادة وضع شظايا الفك وتثبيتها، على تقليل فترة الإعاقة المؤقتة.
إذا كانت مسائل فحص القدرة على العمل سهلة الحل نسبيًا في الفترة الحادة من الإصابة، فعند ظهور بعض المضاعفات لاحقًا (مثل تأخر التحام الشظايا، والانكماش، والتصلب، وما إلى ذلك)، تنشأ صعوبات في تحديد مدة ونوع فقدان القدرة على العمل لدى المصاب. بناءً على طبيعة الكسر ومساره السريري والمضاعفات التي حدثت، يجب على جراح الأسنان تحديد مدة فقدان القدرة على العمل المؤقت لدى المصاب، بشكل تقريبي على الأقل، ووضع تشخيص دقيق لسير العمل، وهو المعيار لتحديد العجز المؤقت أو الدائم.
قد يكون تشخيص العمل إيجابيًا أو سلبيًا أو مشكوكًا فيه. مع تشخيص إيجابي، من الممكن استعادة القدرة على العمل وعودة المصاب إلى عمله السابق أو ما يعادله. يكون تشخيص العمل سلبيًا في الحالات التي لا يستطيع فيها المصاب العمل في تخصصه نتيجة للإصابة أو مضاعفاتها، وتكون هناك حاجة لنقله إلى وظيفة أخرى تتوافق مع حالته الصحية، أو عندما يكون المصاب غير قادر على أداء أي عمل. يعني تشخيص العمل المشكوك فيه أنه في وقت الفحص لا توجد بيانات ضرورية لحل مسألة نتيجة كسر الفك وإمكانية استعادة القدرة على العمل. ويمثل التشخيص بعض الصعوبات في حالة تأخر التئام كسور الفك المعقدة بسبب التهاب العظم والنقي الرضحي. في بعض الحالات، مع استخدام الطرق الجراحية والعلاج الطبيعي وغيرها من طرق العلاج، لا يزال اندماج الشظايا في الوضع الصحيح واستعادة القدرة على العمل، وفي حالات أخرى، على الرغم من العلاج، تتشكل عيوب في العظام تؤدي إلى ضعف مستمر في القدرة على العمل.
تجدر الإشارة إلى أن تشخيص الولادة يرتبط ارتباطًا وثيقًا بالتشخيص السريري، ويعتمد عليه، ولكنه لا يتطابق معه دائمًا. لذلك، حتى مع وجود نتيجة سريرية غير مواتية لكسور الفك (سوء التحام الفكين دون اضطراب في العضة أو مع فكين بلا أسنان)، قد يكون تشخيص الولادة مواتيًا، لأنه لا يتحدد فقط بالتغيرات التشريحية، بل أيضًا، وبشكل أساسي، بدرجة استعادة الوظيفة، وتطوير الأجهزة التعويضية، ومهنة المصاب، بالإضافة إلى عوامل أخرى.
فحص العجز المؤقت في حالة كسور الفك السفلي
يبلغ متوسط مدة العجز المؤقت في حالات كسور الفك السفلي 43.4 يومًا. ويعتمد وقت استعادة القدرة على العمل على موقع الكسور. في حالات الكسور في منطقة الناتئ اللقمي وفرع الفك مع محاذاة جيدة لشظايا العظام، تكون مدة العجز المؤقت ضئيلة (36.6 يومًا). وعادةً ما تكون الكسور في هذا الموقع مغلقة وغير مصابة بالعدوى.
العوامل الرئيسية التي تُسهم في سرعة التئام الكسر هي إمداد العظم بالدم بشكل جيد في منطقة الكسر، ووجود غمد عضلي يسمح بإزالة الشد المطاطي بين الفكين في اليوم الثاني عشر والرابع عشر. يُساعد العلاج الوظيفي المُبكر على تسريع عملية التئام شظايا الفك.
يمثل علاج الضحايا الذين يعانون من كسور وخلع في النتوءات اللقمية للفك السفلي صعوبات كبيرة، ونتيجة لذلك فإن فترة العجز المؤقت للأشخاص المشاركين في العمل البدني تصل في المتوسط إلى 60 يومًا.
لتقييم درجة تماسك شظايا الفك، يُنصح باستخدام مقياس صدى العظام EOM-01-ts بتردد تذبذب 120±36 كيلوهرتز. عند استخدام جهاز خارج البؤرة لـ VA Petrenko وآخرون (1987) لعلاج كسور النتوء اللقمي، يكاد مؤشر قياس صدى العظام يعود إلى حالته الطبيعية في اليوم التسعين فقط. لذلك، من الواضح أن فترة الستين يومًا المذكورة، والمحددة سابقًا في "التوصيات المنهجية"، قابلة للتبرير العلمي أو التغيير، لا سيما في حالات التلوث بالنظائر المشعة والصناعي والكيميائي للتربة والمياه والمنتجات الغذائية.
في حالات كسور الفك السفلي مع وجود سن في فجوة الكسر، تكون مدة فترة فقدان القدرة على العمل المؤقت أطول بشكل ملحوظ من حالات الكسور خارج القوس السنية.
في حالة الكسور المركزية للفك السفلي، تكون فترة التعافي من القدرة على العمل مماثلة تقريبًا لما هي عليه في حالة الكسور الموضعية في أقسامه الجانبية (44.2 يومًا).
يبلغ متوسط فترة التعافي من كسور الفك السفلي المفردة 41.2 يومًا، وللكسور المزدوجة 44.8 يومًا. تُعد كسور الفك السفلي المتعددة الأكثر شدة، لأنها غالبًا ما تنطوي على انزياح كبير للشظايا، مما قد يبرز في تجويف الفم. تكون هذه الكسور مفتوحة وعرضة للعدوى. ويبلغ متوسط فترة العجز المؤقت لديها 59.6 يومًا.
في حالة الكسور المفتتة في الفك السفلي، تكون فترة استعادة القدرة على العمل أطول قليلاً مما هي عليه في حالة الكسور الخطية وتساوي 45.5 يومًا في المتوسط.
في المرضى الذين يعانون من كسور في الفك السفلي مصحوبة بارتجاج، يرتفع متوسط مدة الإعاقة إلى 47.4 يومًا. ينبغي البت في إمكانية خروج هؤلاء المرضى من المستشفى بالتنسيق مع طبيب أعصاب.
تعتمد فترة فقدان القدرة على العمل أيضًا على طرق علاج كسور الفك السفلي. يبلغ متوسط فترة استعادة القدرة على العمل لدى مرضى كسور الفك السفلي الذين عولجوا بطرق غير جراحية 43.7 يومًا، بينما يبلغ متوسطها لدى المرضى الذين عولجوا بالطرق الجراحية 41.3 يومًا. وتُلاحظ أدنى فترات فقدان القدرة على العمل المؤقت في علاج كسور الفك السفلي دون إزاحة الشظايا باستخدام أغطية بلاستيكية ذاتية التصلب (26.3 يومًا) وضمادة على شكل حبال من نوع ZI Urbanskaya (36.7 يومًا). وقد استُعيدت القدرة على العمل لدى الضحايا الذين استُخدمت جبائر ألمنيوم ثنائية الفك لعلاج كسور الفك السفلي لاحقًا (بعد 44.6 يومًا).
الأسباب الرئيسية لزيادة فترة استعادة القدرة على العمل هي التثبيت بين الفكين لفترة طويلة دون استخدام العلاج الوظيفي المبكر، والحركة النسبية للشظايا، والصدمات التي تلحق بالحليمة بين الأسنان في اللثة بواسطة الجبائر السلكية، وتفكك الأسنان، وما إلى ذلك.
 [ 18 ]
[ 18 ]
فحص العجز المؤقت في حالة كسور الفك العلوي
ويبلغ متوسط مدة فترة العجز المؤقت بسبب كسور الفك العلوي 64.9 يوماً.
يعتمد متوسط مدة فترة عدم القدرة على العمل على طبيعة الإصابة في الفك العلوي: في حالة الإصابة غير المهنية تكون 62.5 يومًا، وفي حالة إصابة العمل - 68.3 يومًا.
تُحدَّد مدة العجز الناتج عن إصابة، إلى حدٍّ ما، بناءً على شدة الإصابة. ويحدث التعافي من كسر الناتئ السنخي للفك العلوي في المتوسط خلال 43.6 يومًا، وفي حالة كسر جسم الفك العلوي، يبلغ متوسط مدة العجز 69.9 يومًا؛ وفقًا لتصنيف لو فورت الأول - 56 يومًا، وفقًا لتصنيف لو فورت الثاني - 65.4 يومًا، وفقًا لتصنيف لو فورت الثالث - 74.7 يومًا.
في الكسور غير المعقدة في الفك العلوي، تكون فترة عدم القدرة على العمل في المتوسط 60.1 يومًا، وفي الكسور المعقدة - 120-130 يومًا.
من سمات كسور الفك العلوي طبيعتها المشتركة، نظرًا للقرب التشريحي بين أجزاء الوجه والدماغ في الجمجمة. لا يُشخّص أطباء الأسنان دائمًا الإصابات الرضحية في عظام الجمجمة والدماغ، مما يؤثر سلبًا على علاج المرضى.
تختلف فترات العجز المؤقت في كسور الفك العلوي المنفصلة والمركبة. فمثلاً، في حالة كسر الفك العلوي المصحوب بارتجاج، تبلغ مدة العجز 70.8 يومًا، وفي حالة كسر الفك السفلي المصحوب بارتجاج، يبلغ متوسط مدة العجز 73.3 يومًا، وفي حالة كسر قاعدة الجمجمة 81 يومًا، وفي حالة كسر قبة الجمجمة 126.7 يومًا، وفي حالة تلف محجر العين 120.5 يومًا، وفي حالة كسر عظام أخرى 89.5 يومًا.
تؤدي الكسور المتعددة في عظام الوجه والجمجمة والجذع إلى إعاقة مؤقتة تصل إلى 87.5 يومًا.
تعتمد مدة العجز المؤقت أيضًا على طرق علاج كسور الفك العلوي. عند استخدام طرق العلاج التقويمية لمرضى كسور الفك العلوي، يبلغ متوسط مدة العجز المؤقت 59.2 يومًا (55.4 يومًا للكسور غير المعقدة و116 يومًا للكسور المعقدة)، وعند استخدام الطرق الجراحية، يبلغ 76 يومًا (69.3 يومًا للكسور غير المعقدة و153.5 يومًا للكسور المعقدة).
إن المدة الأطول للإعاقة المؤقتة مع الطرق الجراحية لعلاج الكسور ترجع إلى حقيقة أنها تستخدم في الإصابات الأكثر شدة، عندما لا تكون الطرق التقويمية مناسبة أو غير فعالة.
 [ 19 ]
[ 19 ]
تسجيل العجز المؤقت
يحق لطبيب الأسنان إصدار شهادة إجازة مرضية للمريض المصاب بكسر في الفك لمدة لا تزيد عن ستة أيام. ويحق للجان الرقابة الطبية تمديد شهادة الإجازة المرضية لفترة أطول (لمرضى الإصابات، تصل إلى عشرة أيام في كل مرة)، ولكن عمومًا لا تتجاوز أربعة أشهر من تاريخ الإصابة. في هذه الحالة، يُطلب من الأشخاص الذين يُصرّحون بتمديد شهادة الإجازة المرضية فحص المريض شخصيًا. في حالة استمرار المرض لفترة طويلة، يجب إجراء هذه الفحوصات مرة واحدة على الأقل كل عشرة أيام، وإذا لزم الأمر، أكثر من ذلك بكثير، وخاصةً في الفترة الأولى بعد الإصابة.
في حالة فقدان القدرة على العمل بسبب إصابة عمل، يصدر الطبيب شهادة عدم القدرة على العمل، وهي وثيقة تؤكد عدم القدرة المؤقتة على العمل وتعطي الحق للمصاب في الحصول على مزايا التأمين الاجتماعي.
في حالة فقدان القدرة على العمل نتيجة إصابة منزلية، تُصدر المؤسسة الطبية شهادة عجز عن العمل لمدة خمسة أيام، وابتداءً من اليوم السادس. في حال مراجعة المصاب للطبيب في اليوم الذي بدأ فيه عمله، يُصدر الطبيب، عند الاقتضاء، شهادة عجز، مؤرخًا بيوم تقديم الطلب، ولا يُعفى المصاب من العمل إلا من اليوم التالي.
يتم إصدار شهادة إجازة مرضية للمرضى الذين يعانون من كسور الفك والذين يتلقون العلاج في المستشفى عند الخروج من المستشفى، ولكن في حالات الإقامة الطويلة في المستشفى، يمكن إصدار شهادة عدم القدرة على العمل قبل الخروج من أجل الحصول على الأجور.
إذا استعاد المريض قدرته على العمل نتيجةً للعلاج الداخلي، تُغلق شهادة الإجازة المرضية. في حال استمرار عجز المريض عن العمل بعد خروجه من المستشفى نتيجةً لعواقب الكسر، لا تُغلق شهادة الإجازة المرضية في المستشفى، بل تُدوّن عليها ملاحظةٌ تُفيد بالحاجة إلى العلاج في العيادات الخارجية. بعد ذلك، يُمدّد طبيب الأسنان في المؤسسة الطبية والوقائية التي يُواصل المريض علاجه فيها شهادة الإجازة المرضية. تجدر الإشارة إلى أن الأشخاص الذين أصيبوا نتيجةً للتسمم أو أثناء تصرفاتهم، والذين يحتاجون إلى علاج في العيادات الخارجية والداخلية، لا تُصدر شهادات إجازة مرضية.
يُقرر خروج المريض للعمل أو إحالته إلى برنامج VTEK لعلاج كسر الفك العلوي البسيط أو المعقد بناءً على التشخيص السريري والمهني. في الحالات التي يظل فيها التشخيص السريري والمهني غير مواتٍ، رغم جميع التدابير العلاجية، ويستمر ضعف القدرة على العمل، يجب إحالة المريض إلى برنامج VTEK لتحديد فئة الإعاقة، على سبيل المثال، في حالة كسر الفك السفلي المصحوب بالتهاب العظم والنقي وما يتبعه من عيب كبير في أنسجة العظم، وفي حالة الحاجة إلى جراحات ترميمية للعظام والتجميل. في مثل هذه الحالات، يسمح تحديد فئة الإعاقة في الوقت المناسب وخروج المريض من العمل بتطبيق مجموعة كاملة من التدابير العلاجية لاستعادة صحة المريض، وبعد ذلك يمكنه العمل في تخصصه أو أي تخصص آخر. تُغلق شهادة العجز عن العمل في يوم إصدار برنامج VTEK لإثبات الإعاقة، بغض النظر عن أسبابها وفئتها.
إن التشغيل العقلاني للأشخاص ذوي الإعاقة له أهمية كبيرة، لأن العمل القابل للتطبيق يساهم في استعادة الوظائف المتضررة أو تعويضها بشكل أسرع، ويحسن الحالة العامة للأشخاص ذوي الإعاقة ويزيد من أمنهم المادي.
أحيانًا، تُفاقم الأمراض المصاحبة، التي لا تُسبب بحد ذاتها ضعفًا ملحوظًا في القدرة على العمل، حالة المريض، وتُسبب، بالتزامن مع المرض الرئيسي، ضعفًا وظيفيًا أكثر وضوحًا. لذلك، عند إجراء فحص القدرة على العمل في مثل هذه الحالات، يلزم توخي الحذر الشديد والتحليل الدقيق لتقييم التأثير النوعي للتغيرات المذكورة فيما يتعلق بانخفاض أو فقدان القدرة على العمل بشكل صحيح.

