خبير طبي في المقال
منشورات جديدة
هشاشة العظام وآلام الظهر
آخر مراجعة: 08.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
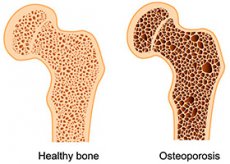
هشاشة العظام هي مرض أيضي يصيب الهيكل العظمي، ويتميز بانخفاض كتلة العظام والتغيرات الدقيقة في بنية أنسجة العظام، مما يؤدي بدوره إلى هشاشة العظام والميل إلى الكسر (منظمة الصحة العالمية، 1994).
التصنيف المرضي لهشاشة العظام
- هشاشة العظام الأولية
- هشاشة العظام بعد انقطاع الطمث (النوع الأول)
- هشاشة العظام الشيخوخية (النوع 2)
- هشاشة العظام عند الأطفال
- هشاشة العظام مجهولة السبب
- هشاشة العظام الثانوية
- أمراض الجهاز الصماء
- الأمراض الروماتيزمية
- أمراض الجهاز الهضمي
- مرض كلوي
- أمراض الدم
- الاضطرابات الوراثية
- حالات أخرى (استئصال المبيض، مرض الانسداد الرئوي المزمن، إدمان الكحول، فقدان الشهية، اضطرابات الأكل)
- الأدوية (الكورتيكوستيرويدات، مضادات الاختلاج، مثبطات المناعة، مضادات الحموضة التي تحتوي على الألومنيوم، هرمونات الغدة الدرقية)
عوامل الخطر لهشاشة العظام: الوراثية
- العرق (أبيض، آسيوي)
- الشيخوخة
- الوراثة
- انخفاض وزن الجسم (<56 كجم) هرموني
- الجنس الأنثوي
- تأخر بدء الدورة الشهرية
- انقطاع الطمث
- العقم
- نمط الحياة في سن اليأس المبكر
- تدخين
- الكحول
- الكافيين
- النشاط البدني:
- قليل
- مُبَالَغ فيه
- نقص الكالسيوم وفيتامين د في الغذاء
- الأدوية
- الجلوكوكورتيكويدات
- الهيبارين
- مضادات الاختلاج
- هرمونات الغدة الدرقية
- أمراض أخرى
- الغدد الصماء
- الروماتيزم
- الأورام
- أمراض الدم
- الكبد
- الكلى
- علاج إشعاعي
- استئصال المبيض
عوامل الخطر للكسور:
- العوامل الداخلية (أمراض مختلفة أو انخفاض مرتبط بالعمر في التنظيم العصبي الحركي، انخفاض الاستقرار، ضعف العضلات، فقدان السمع، الخرف الشيخوخي، استخدام الباربيتورات، المهدئات، مضادات الاكتئاب)؛
- العوامل البيئية (الجليد، السجاد الفضفاض، الأرضيات الزلقة، الإضاءة الضعيفة في الأماكن العامة، عدم وجود درابزين على السلالم).
التشخيص الآلي لهشاشة العظام:
- الأشعة السينية للعمود الفقري:
- - التشخيص المتأخر (يتم تشخيص فقدان أكثر من 30٪ من كتلة العظام)
- - الكشف عن الكسور (قياس شكل العظام بالأشعة السينية)
التصوير المقطعي الكمي
- قياس كثافة الموجات فوق الصوتية (طريقة الفحص)
- قياس امتصاص الأشعة السينية ثنائية الطاقة، الطريقة القياسية: التشخيص المبكر (فقدان 1-2% من العظام)
العلامة الرئيسية لهشاشة العظام هي انخفاض كثافة المعادن في العظام (BMD) التي تتطور في جميع مناطق الجهاز العضلي الهيكلي، ولكن إلى حد أكبر وفي المراحل المبكرة من التطور، تؤثر التغيرات المرضية على العمود الفقري، مما يسمح لنا بالنظر إليه كـ "كائن" تشخيصي يمكننا من خلاله تحديد أقدم مظاهر هشاشة العظام.
من العلامات السريرية المميزة لهشاشة العظام كسور الفقرات. تُلاحظ العلامات السريرية لكسور الفقرات (ألم الظهر وتباطؤ النمو) لدى ثلث المرضى فقط، بينما يُظهر البقية تشوهًا ناتجًا عن هشاشة العظام في الفقرات دون أعراض سريرية. يمكن تحديد هذا التشوه بدقة أكبر من خلال تقييم الصور الشعاعية الجانبية على مستوى Th1V-ThXII وLII-LIV.
يتكون الفحص الشعاعي المورفومتري من تغيير ارتفاع أجسام الفقرات من ThIV إلى LIV في صورة شعاعية جانبية في ثلاثة أقسام: الأمامي (القيمة A)، والأوسط (القيمة M)، والخلفي (القيمة P). ونظرًا لتغير أحجام أجسام الفقرات تبعًا لجنس المريض وعمره وحجم جسمه وطوله، يُنصح بتحليل نسبها (مؤشرات أجسام الفقرات) وليس القيم المطلقة للأحجام الناتجة، وذلك لزيادة موثوقية النتائج. ووفقًا للأحجام المطلقة الثلاثة، تُميز المؤشرات التالية:
- مؤشر A/P - المؤشر الأمامي/الخلفي (نسبة ارتفاع الحافة الأمامية لجسم الفقرة إلى ارتفاع الخلفية)
- مؤشر M/R - المؤشر الأوسط/الخلفي (نسبة ارتفاع الجزء الأوسط من الفقرة إلى ارتفاع الحافة الخلفية للفقرة)
- المؤشر P/P1 - المؤشر الخلفي/الخلفي (نسبة ارتفاع الحافة الخلفية للفقرة إلى ارتفاع الحافة الخلفية للفقرتين العلويتين والفقرتين السفليتين).
تُحدَّد درجة التشوه باستخدام طريقة فيلسينبرغ، وذلك بنسبة ارتفاع أجزاء جسم الفقرة الفردية كنسبة مئوية. عادةً، يكون المؤشر 100%، أي أن جميع أبعاد جسم الفقرة متساوية القيم. يتميز التشوه الهشّ العظمي البسيط بمؤشر يتراوح بين 99% و85% (بشرط عدم وجود أمراض التهابية وغير التهابية في العمود الفقري).
تتكون أعراض هشاشة العظام من ثلاث مجموعات رئيسية من العلامات:
- المظاهر غير المؤلمة المرتبطة بالتغيرات البنيوية في الفقرات والعظام الهيكلية (تغيرات في الوضعية، انخفاض الطول، وما إلى ذلك)
- متلازمة ألم غير محددة، ولكنها تحدث دائمًا تقريبًا، تتراوح من البسيطة إلى الشديدة، وتختلف في الموقع والشدة.
- التغيرات في المجال النفسي والعاطفي
العلامات السريرية غير المؤلمة لهشاشة العظام هي الحداب الصدري، والذي غالبًا ما يسبب تقصيرًا وضغطًا على جذع المريض وانخفاض وضع الأضلاع، تقريبًا على قمة الحرقفة. يزداد الانحناء القطني أو يتسطح. تؤدي التغييرات في المنحنيات الفسيولوجية والوضعية إلى تقصير عضلات العمود الفقري، وحدوث ألم من إجهاد العضلات (الموضع السائد لهذا الألم هو حول الفقرات، وزيادة الألم مع الوضع الرأسي لفترات طويلة، وانخفاض الشدة عند المشي). أحد المعايير التشخيصية المهمة هو انخفاض طول المريض بأكثر من 2.5 سم سنويًا أو 4 سم خلال الحياة. تكون مسافات الرأس والارتفاق والارتفاق والقدم هي نفسها عادةً، ويشير الانخفاض في المسافة الأولى إلى الثانية بأكثر من 5 سم إلى هشاشة العظام. عند قياس الطول بدقة، قد يشير الانخفاض فيه بمقدار 6 مم إلى كسر ضغط في جسم الفقرة.
ألم الظهر هو الشكوى الأكثر شيوعًا التي يراجعها مرضى هشاشة العظام للطبيب. يُميّز بين الألم الحاد والألم المزمن. عادةً ما ترتبط متلازمة الألم الحاد بتطور كسر انضغاطي في الفقرة نتيجة صدمة طفيفة (تحدث تلقائيًا أو عند السقوط من ارتفاع لا يزيد عن طول الشخص نفسه)، بسبب السعال أو العطس أو الحركة المفاجئة. يمكن أن ينتشر الألم على شكل ألم جذري إلى الصدر والبطن والفخذ، ويحد بشكل حاد من النشاط الحركي. يخف الألم الشديد بعد أسبوع إلى أسبوعين حتى يتوقف خلال 3-6 أشهر على خلفية زيادة تقوس الفقرات القطنية أو الحداب الصدري، أو يصبح مزمنًا.
يمكن أن يكون الألم المزمن عرضيًا، مرتبطًا برفع الأثقال، أو حركة غير منسقة، أو مؤلمًا مستمرًا، مصحوبًا بشعور بالتعب والثقل في الظهر، وخاصةً في منطقة ما بين الكتفين. في هذه الحالة، يزداد الألم مع المشي لفترات طويلة، بعد الاضطرار إلى البقاء في وضعية واحدة. تقل شدته بعد الراحة في وضعية الاستلقاء. في معظم الحالات، لا تُخفف مضادات الالتهاب غير الستيرويدية الألم، أو تُخفف شدته قليلًا. تتراوح شدة الألم بين الخفيفة والشديدة لدى المريض نفسه.
بالإضافة إلى الكسر الانضغاطي، قد ينجم الألم عن كسر جزئي مصحوب بنزيف سمحاقي، وقصر في عضلات الفقرات، وانضغاط للعضلات والأربطة. قد يؤدي اختلال ترتيب الأضلاع، والحداب الصدري، إلى ضغط على العظام الحرقفية، والمفاصل الفقرية، مع ظهور ألم في الظهر، والأضلاع، وعظام الحوض، وألم كاذب في الصدر. أما بالنسبة لهشاشة العظام، فأعراضها أقل شيوعًا هي آلام المفاصل، واضطراب المشي، والعرج.
غالبًا ما يحدث الألم عند ضغط الصدر، وفي حالات نادرة، يُلاحظ ألم منتشر في العظام. يُجرى اختبار الحمل غير المباشر على العمود الفقري: يضغط الطبيب من الأعلى على ذراعي المريض الممدودتين. في حالة هشاشة العظام، يشعر المريض بألم شديد في العمود الفقري. يشكو المرضى أحيانًا من ألم في العمود الفقري الصدري القطني عند النزول المفاجئ من وضعية "على رؤوس الأصابع".
هناك شكاوى متكررة من انخفاض الأداء، وزيادة التعب، والتهيج، والانفعال، وأحيانا شكاوى ذات طبيعة اكتئابية.
من السمات المميزة لمسار مرض هشاشة العظام هو غياب الصورة السريرية المميزة حتى ظهور تغييرات كبيرة في كثافة وبنية أنسجة العظام، مما يؤدي إلى تطور كسور هشاشة العظام.
علاج هشاشة العظام
يعتمد علاج هشاشة العظام على قيمة معيار t الذي يتم تحديده بواسطة قياس كثافة الطاقة المزدوجة، والذي يعكس عدد الانحرافات المعيارية (SD) فوق وتحت متوسط كتلة العظام القصوى لدى الشابات في سن 30-35 عامًا ووجود كسور هشاشة العظام
ينقسم علاج هشاشة العظام إلى ثلاثة جوانب:
- السببية
- أعراض
- مسببة للأمراض.
يشمل العلاج المُوجِّه للسبب لهشاشة العظام علاج المرض الكامن في حالة هشاشة العظام الثانوية، وتصحيح أو إيقاف الأدوية المُسببة لهشاشة العظام. تُعدُّ طرق العلاج العرضي إلزامية في علاج هشاشة العظام والوقاية منها. وتشمل هذه الطرق المدارس والبرامج التعليمية المختلفة، وأقصى تأثير على عوامل الخطر القابلة للتعديل، والتخلي عن العادات السيئة، وممارسة التمارين الرياضية وفقًا لبرنامج خاص مُصمم لمرضى هشاشة العظام. عند الضرورة، يُؤخذ في الاعتبار إمكانية ارتداء واقيات الورك للأشخاص المعرضين لخطر كبير للإصابة بكسور الورك (الأشخاص النحيفون، والأشخاص الذين سبق لهم الإصابة بكسور في الورك، والذين لديهم ميل كبير للسقوط)، حتى لو لم يكن لدى هذه المجموعة من الأشخاص تشخيص مؤكد بهشاشة العظام بشكل موثوق. كما تشمل هذه المجموعة استخدام مسكنات الألم خلال فترات تفاقم الألم، والتدليك، والطرق الجراحية لعلاج الأورام النسيجية. وينسب عدد من المؤلفين العلاج بالكالسيوم إلى العلاج العرضي، دون أن ينكروا قيمته الوقائية التي لا جدال فيها، وخاصة في مرحلة المراهقة، خلال فترة تكوين الكتلة العظمية القصوى.
يهدف العلاج المُمْرِض إلى استعادة عملية إعادة بناء العظام الطبيعية، بما في ذلك تثبيط زيادة امتصاص العظام وتحفيز انخفاض تكوينها. يُجرى علاج هشاشة العظام كعلاج أحادي أو مُركّب، وذلك حسب سبب المرض، وشدة هشاشة العظام، والحالة الجسدية.
يتضمن العلاج المرضي تناول الأدوية التالية:
- إبطاء امتصاص العظام: البايفوسفونيت (أليندرونات، أليندرونات وفيتامين د، حمض الزوليدرونيك)، الكالسيتونين، منظمات مستقبلات الإستروجين الانتقائية، الإستروجينات، أدوية الإستروجين والبروجيستوجين، رانيلات السترونشيوم.
- في المقام الأول تلك التي تعزز تكوين العظام: هرمون الغدة جار الدرقية، الفلورايد، المنشطات الابتنائية، الأندروجينات، هرمون النمو، رانيلات السترونشيوم.
- له تأثير متعدد الأوجه على أنسجة العظام: فيتامين د ومستقلباته النشطة، أوستيوجينون، ومجمع أوسين-هيدروكسي أباتيت
- أملاح الكالسيوم: تستخدم كجزء من العلاج المركب أو للوقاية الأولية من هشاشة العظام.


 [
[